前路颈椎桥形锁定融合器在颈椎间盘切除融合术治疗退变性颈椎病中的应用
赵理平,沙卫平,王黎明,严飞,宋锦程,吴耀刚,张兴祥
(苏州大学附属张家港医院骨科,江苏 张家港 215600)
颈椎病是脊柱外科常见的退变性疾病,随着MRI影像技术的发展,其诊断及治疗都有了很大进步,对保守治疗无效的颈椎病患者提供了精准手术的条件,也使这些患者有了手术治疗的机会。目前前路颈椎间盘切除融合术(anterior cervical discectomy and fusion,ACDF)已成为治疗退变性颈椎病的经典手术,它首先由Cloward[1]应用于脊髓型颈椎病,之后由国内外学者逐步改良,取得良好的手术疗效。在这一术式中,椎间融合的方式有多种,Isu[2]首先描述了在ACDF中用自体骨行椎间融合和支撑,Kim[3]对用自体骨行椎间融合的患者进行长期的临床随访,获得了良好的融合率和临床疗效。但取自体髂骨给机体造成二次损伤且可能导致切口感染、股外侧皮神经损伤等并发症[4]。
近年来随着骨科材料的快速发展,出现了椎间融合器(cage),它既可以撑开椎间隙并维持椎间高度,又具有诱导骨长入等优势。但单纯应用cage会导致椎间不稳、cage沉降移位而形成假关节[5],因此为避免上述并发症,维持节段稳定性,提高椎间融合率,往往需在椎体前方加用钛板固定。但加用钛板后可能出现吞咽困难、应力遮挡椎间不融合,加速邻近节段退变及内固定失败等并发症[6-7]。鉴于上述问题,法国有公司设计生产出一种新型颈椎融合固定器即前路颈椎桥形锁定融合器,其零切迹的设计理念是减少内置物对咽后壁、食管等组织的激惹,保护周围解剖结构。ROI-C除具有椎间隙撑开及骨诱导功能外,其最大特点是具有独特的固定嵌片,可提供坚强的即刻稳定性,从理论上可以避免前置钛板对组织的激惹。因此本研究通过回顾性分析我科自2013年10月至2016年9月经ACDF应用ROI-C治疗104例退变性颈椎病患者的临床资料,评价ROI-C的手术及临床疗效,为评估ROI-C的临床应用价值提供依据。
1 资料与方法
1.1 一般资料 2013年10月至2016年9月,我科单独应用前路颈椎桥形锁定融合器行ACDF治疗退变性颈椎病患者104例,男57例,女47例,年龄28~93岁,平均(52.96±11.05)岁。颈椎病类型:神经根型颈椎病48例,脊髓型颈椎病56例。病变节段:单节段100例,双节段4例;C3~45例,C4~514例,C5~650例,C6~727例,C7T14例,C5~6/C6~74例,共植入108枚ROI-C融合器。术前颈椎MRI均证实颈椎间盘突出压迫神经根者48例,脊髓不同程度受压者56例,伴有脊髓信号改变者11例。神经根型颈椎病均有不同程度的颈肩部疼痛或僵硬感,单侧上肢症状者(疼痛和/或麻木)46例,双侧上肢症状(疼痛和/或麻木)者24例;脊髓型颈椎病患者伴有不同程度的肌力下降、双手精细运动下降和或行走不稳、病理征阳性。
纳入标准:a)颈椎MRI提示颈脊髓受压≤3个节段;b)根据临床症状、体征与颈椎MRI,确诊为退变性颈椎病;c)神经根型颈椎病经保守治疗2~3个月,症状无好转或逐渐加重者;d)脊髓致压物来自相应椎间隙水平的突出椎间盘或椎体后缘小骨赘。
排除标准:a)合并颈椎管狭窄,单纯前路手术无法完全解除压迫;b)连续型或混合型后纵韧带骨化;c)颈椎MRI提示颈脊髓受压>3个节段;d)合并颈椎不稳或颈椎反弓者;e)合并有神经内科症状的不完全确诊颈椎病者;f)外伤性颈椎间盘突出致神经、脊髓受压者。
1.2 手术方法与术后处理 患者全麻后取仰卧位,肩部垫枕后使颈椎自然后伸,常规消毒铺巾。根据责任病变节段沿右侧颈横纹作长约3~5 cm横切口,切开皮肤、皮下组织、筋膜,切开颈阔肌,沿血管鞘和内脏鞘间隙进入,拉钩将胸锁乳突肌及颈动脉鞘向外拉开,气管食管向对侧牵开。C型臂机定位明确病变节段后,剥离椎前筋膜,切开责任节段前纵韧带,在上下椎体安装Caspar撑开器撑开椎间隙。由前向后逐步处理突出椎间盘、彻底清除椎体后缘骨赘,切除后纵韧带,减压至硬膜囊无明显受压。刮除软骨终板至骨面渗血,试模并C型臂机透视见椎间隙高度恢复满意,取相匹配的ROI-C融合器,用减压骨粒夯入其间,置入病变椎间隙至距离椎体前缘约2 mm,缓慢松开Caspar,使用专用弧形嵌片打入器将自锁嵌片打入上下位椎体内,完成自锁固定。
切口留置引流管,术后24~48 h根据引流量拔除。术后预防性应用抗生素24~48 h。拔除引流管并复查颈椎X线片、CT后佩戴颈托下床活动,常规佩戴颈托:单节段4~6周、双节段6~8周。
1.3 术后随访及临床疗效评价
1.3.1 随访 术后3 d、3个月、6个月、12个月定期随访,随访时复查颈椎X线片,根据情况加查颈椎三维CT或MRI,同时测量末次随访时椎间高度,行日本骨科学会(Japanese Orthopedic Association,JOA)和视觉疼痛模拟评分(visual analog scale,VAS),并与术前比较。
1.3.2 手术情况 记录手术时间、术中出血量;记录术中及术后并发症,包括喉上及喉返神经损伤、脊髓损伤、血管损伤、硬膜囊撕裂、气管食管损伤、咽部异物感、咽喉部不适、吞咽困难及声音嘶哑,融合器移位及下沉、切口感染等。
1.3.3 临床疗效评价 a)根据JOA的评分标准[8],对四肢运动、感觉功能、躯干感觉功能和膀胱功能四个方面进行评定。根据手术前后神经功能评分评定患者术后改善情况,计算改善率。JOA改善率=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%,改善率超过75%为优,50%~75%为良,25%~49%为中,低于25%为差;b)应用VAS评分比较手术前后疼痛及僵硬等症状改善情况。
1.3.4 影像学评价指标 a)测量椎间隙高度变化,即病变节段上位椎体上缘连线的中点与下位椎体下缘连线中点的距离;b)判断ROI-C椎间隙融合情况。
颈椎X线片上判断椎间隙融合标准[9-10]如下:a)骨小梁穿过两边界面和椎体前后缘骨桥形成;b)椎体与椎间融合器之间无透亮线;c)过伸过屈时椎体间相对角度位移≤2°;d)有足够的椎间隙高度,无塌陷和侧弯;e)颈椎三维CT示有连续骨小梁通过椎间融合器与邻近终板之间空隙时认为骨性融合。

2 结 果
2.1 手术情况及并发症 手术平均时间:单节段(51.30±2.17)min,双节段(105.53±7.14)min;平均出血量:单节段(43.72±2.63)mL,双节段(71.57±4.20)mL。术中无脊髓、神经、血管、硬膜囊、气管及食管损伤;术后无咽部异物感、吞咽困难及声音嘶哑,无融合器移位及下沉,无切口感染等并发症。
2.2 术后JOA、VAS及椎间高度改善情况 两组颈椎病患者末次随访时的JOA评分、VAS评分及椎间隙高度与术前比较,差异均具有统计学意义(P<0.001),见表1。
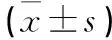
表1 两组颈椎病患者手术前后JOA、VAS及椎间高度改善情况
2.3 随访及椎间融合情况 所有患者均获得随访,随访时间为8~30个月,平均(18.41±7.39)个月。根据颈椎X线片或CT,所有病例均获得骨性融合,融合率100%。平均融合时间为单节段(4.20±1.53)个月,双节段(5.41±6.15)个月。
2.4 典型病例 51岁女性患者,因“四肢麻木乏力伴行走不稳半年,加重1个月”入院。既往体健。查体:行走蹒跚步态,颈部无明显压痛,双下肢股四头肌萎缩,双侧三角肌、肱二头肌、股四头肌、胫前肌、踇背伸肌力均减弱,以左侧为重,四肢肌张力正常,双侧Hoffman征阳性,双侧Babinski征阳性。患者完善术前检查后在全麻下行C6~7前路椎间隙减压前路颈椎桥形锁定融合器双嵌片固定融合术,术后患者麻木、乏力症状明显改善。手术前后影像资料见图1~4。
3 讨 论
3.1 ACDF在退变性颈椎病的应用与不足 ACDF能直接解除脊髓前方压迫,并重建颈椎曲度和椎间高度,维持力学稳定性,疗效确切[11-12],已成为治疗退变性颈椎病的标准术式,其手术要点是做到彻底减压、有效融合,恢复椎间隙高度并保持颈椎生理序列,颈椎生理曲度获得即刻稳定性并持续维持颈椎力学平衡。椎间融合是保证术后颈椎稳定的前提条件,而ACDF融合率在92%~100%[13],且随着融合节段的增加,椎间融合率也逐渐降低,因此学者们也一直探索提高椎间融合的方法,早期就有研究报道椎体前加用钛板比单纯椎间植骨更有优势[14]。
近年来随着骨科材料的迅速发展,已设计生产出各种椎间融合器(cage)并应用于临床,它既可以撑开椎间隙并维持椎间高度,又具有诱导骨长入等优势。cage作用机制是通过撑开椎体恢复椎间高度,并通过“撑开-压缩张力带”效应促进植骨融合;cage可减少椎间高度的丢失,避免椎间孔再发生狭窄;cage通过撑开椎间隙,恢复颈椎生理曲度和椎间高度,解除神经脊髓压迫,防止相邻节段退变[15]。为了比较植骨与cage之间差异,Miller等[16]进行了大样本临床回顾研究,随访1年发现cage组融合率高达97%,高于自体骨及异体骨的91%。
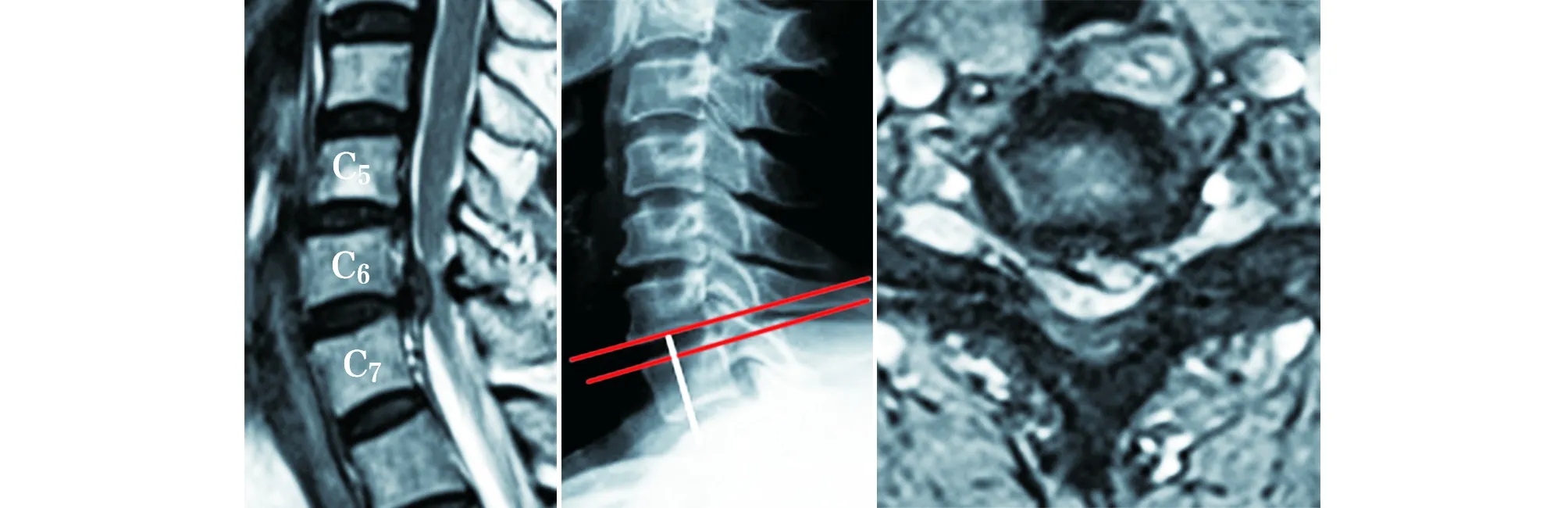
图1 术前影像学资料示C6~7节段椎间盘突出、椎间隙稍变窄,颈椎生理曲度变直,脊髓明显受压
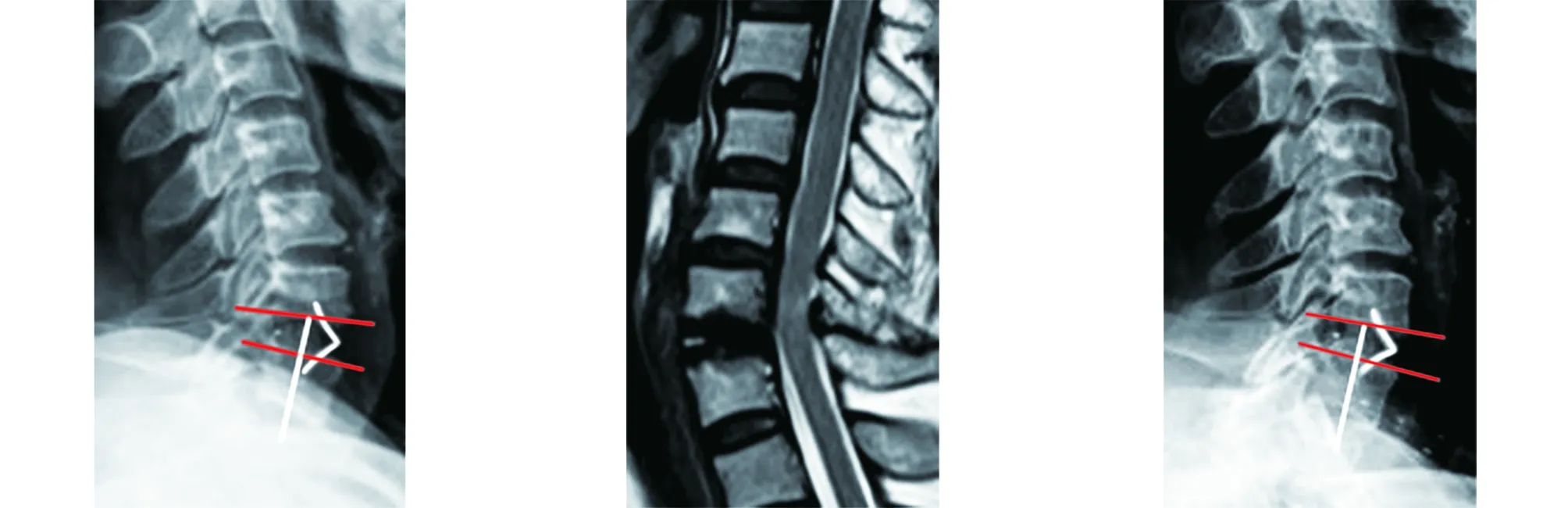
图2 术后X线片示C6~7椎间隙高度及颈椎生理曲度显著增加图3 术后半年复查颈椎MRI显示脊髓前方减压彻底图4 术后1年颈椎侧位X线片示椎间隙高度、生理曲度维持良好
其在出血量、平均住院时间、并发症发生率等方面也优于植骨组。因cage需骨量少,术中减压骨粒可满足植骨量,无需另取自体骨,临床疗效满意。目前cage植骨融合已基本完全取代自体骨成为椎间植骨融合的主要方式,但因cage抗前屈作用强,而后伸和侧弯旋转时稳定性差[17],单用cage椎间融合不但术后发生沉降的可能性较大,导致椎间高度及颈椎曲度丢失[18],而且单用cage椎间融合脱位率可达到12.1%[19-21]。Shimamoto等[22]也认为单纯使用cage椎间融合不足以维持颈椎稳定性,建议联合应用内固定或外固定装置。尤其当病变节段≥3个时,就需要联合颈椎前路钢板,否则将增加假关节形成率[23],因此颈前路加用钢板对ACDF术后维持颈椎稳定性有益[24-25]。
虽然颈前路加用钛板固定能防止cage移位、沉降,提高椎间稳定性及融合率,更好地维持椎间高度和颈椎曲度,降低假关节的发生率等优点,但随之带来的是相关并发症的增加,如吞咽困难、应力遮挡致椎间融合失败、螺钉松动退出或移位、断裂,加速邻近节段退变等。吞咽不适、吞咽困难是钛板最常见的并发症,发生率为3%~21%,可能与钢板对食管后方的直接刺激有关[26-29]。
3.2 ROI-C在ACDF中的应用 鉴于颈前路目前仍存在诸多问题,而ACDF的理想术式为既可增加cage的稳定性、保持椎间隙高度及颈椎曲度,又能减少钢板带来的高切迹、高应力、损伤大、易退钉、应力遮挡等缺陷。因此法国公司设计生产出的一种新型颈椎融合固定器即前路颈椎桥形固定融合器,其零切迹的设计理念是减少内置物对咽后壁、食管等组织的激惹,保护周围解剖结构。ROI-C除具有椎间隙撑开及骨诱导功能外,其最大特点是具有独特的固定嵌片,可提供坚强的即刻稳定性,从理论上可以避免前置钛板对组织的激惹,因此ROI-C既改进了单独使用cage稳定性差、可能出现移位、沉降等的不足,同时克服了前路钛板安装费力、加重椎前软组织损伤等缺点[30]。
术中ROI-C及嵌片固定操作仅在手术间隙内完成,无需剥离上下椎体前缘的软组织及过多显露周围解剖结构,也不必过度向对侧牵拉食管气管等,术中省去了置板时间。本组病例手术平均时间为单节段为51.3 min,双节段为105.5 min;术中平均出血量为单节段为43.7 mL,双节段为71.5 mL,未出现气管食管损伤、声音嘶哑等并发症,说明ROI-C椎间融合理论上具有手术操作简单、手术时间短、并发症少、出血少、手术安全等优点。ROI-C植入椎间隙后不超过椎体前缘切线,因此不会对椎前软组织及食管产生干扰和刺激。本组所有病例术后均未出现咽部异物感、吞咽不适、吞咽困难等并发症,体现了ROI-C零切迹设计的优点。
本组病例在随访期内无一例出现ROI-C移位和沉降,这可能与双嵌片将ROI-C固定于上下椎体获得即刻稳定性密切相关,从而降低了ROI-C移位、下沉的发生率;ROI-C上部的弧形设计,可更好地与上终板匹配,增加了植骨有效接触面积,且融合器与上终板间存在微动,有利于骨界面间的应力刺激促进骨性融合,加之锁定嵌片的即刻稳定性,利于椎间早期融合,提高融合率。本组所有病例均获得骨性融合,融合率100%,平均融合时间为单节段4.2个月,双节段5.4个月;椎间高度较术前明显改善,末次随访时较术前无明显沉降,维持了良好的椎间高度。这说明带固定嵌片的椎间融合器能得到与椎间融合器联合前路钢板同样的稳定性[31]。
本组病例单独应用ROI-C行ACDF(包括单节段、双节段),神经根型颈椎病末次随访时JOA、VAS评分及椎间隙高度比术前获得明显改善(P<0.001);脊髓型颈椎病末次随访时JOA、VAS评分及椎间隙高度也比术前明显改善(P<0.001),说明ACDF中应用ROI-C对神经根型或脊髓型颈椎病短期内都能获得满意的临床疗效,长期疗效仍需进一步随访观察。
总之,对颈椎病手术治疗的关键在于彻底减压,解除脊髓和神经压迫,在此基础上应用前路颈椎桥形锁定融合器,才能达到操作简单、创伤小、并发症少、稳定性好、椎间融合率高等优点,才能比传统术式获得更好的疗效。
本研究的不足:本文属于回顾性研究,没有临床对照,临床疗效说服力不强;随访时间短且病例数相对少,对于术后椎间高度是否会随着时间的延长而丢失,融合器是否会发生移位、沉降,是否引起邻近节段退变等问题尚需要长期、大样本随访及进一步临床对照分析,以明确ROI-C在ACDF中应用的长期疗效。
参考文献:
[1]Cloward RB.The anterior approach for removal of ruputured cervical disks[J].J Neurosurg,1958,15(6):602-617.
[2]Isu T,Kamada K,Yamauchi T,et al.New surgical technique for anterior cervical fusion;surgical technique for anterior cervical fusion utilizing autogenous bone graft from the cervical vertebrae[J].No Shinkei Geka,1992,20(10):1055-1061.
[3]Kim K,Isu T,Daijiro M,et al.Long-term results after cervical anterior fusion using an autologous bone graft(Williams-isu method)[J].World Neurosurg,2014,82(1-2):219-224.
[4]Fielding JW.Complications of anterior cervical disk removal and fusion[J].Clin Orthop Relat Res,1992,284(284):10-13.
[5]van Dijk M,Smit TH,Sugihara S,et al.The effect of cage stiffness on the rate of lumbar interbody fusion:an in vivo model using poly(l-lactic Acid)and titanium cages[J].Spine(Phila Pa 1976),2002,27(7):682-688.
[6]Pinder EM,Sharp DJ.Cage subsidence after anterior cervical discectomy and fusion using a cage alone or combined with anterior plate fixation[J].J Orthop Surg(Hong Kong),2016,24(1):97-100.
[7]Chen Y,Lu G,Wang B,et al.A comparison of anterior cervical discectomy and fusion(ACDF)using self-locking stand-alone polyetheretherketone(PEEK)cage with ACDF using cage and plate in the treatment of three-level cervical degenerative spondylopathy:a retrospective study with 2-year follow-up[J].Eur Spine J,2016,25(7):2255-2262.
[8]Wang JC,McDonough PW,Kanim LE,et al.Increased fusion rates with cervical Plating for three-level anterior cervical discectomy and fision[J].Spine,200l,26(6):64l-643.
[9]Lin CN,Wu YC,Wang NP,et al.Preliminary experience with anterior interbody titanium cage fusion for treatment of cervical disc disease[J].Kaobsiung Med Sci,2003,19(5):208-215.
[10]黎庆初,张忠民,尹刚辉,等.自锁式颈椎融合器在多节段脊髓型颈椎病中的应用[J].中华外科杂志,2012,50(9):818-822.
[11]Fraser JF,Härtl R.Anterior approaches to fusion of the cervical spine:a meta analysis of fusion rates[J].J Neurosurg Spine,2007,6(4):298-303.
[12]Quinn JC,Kiely PD,Lebl DR,et al.Anterior surgical treatment of cervical spondylotic myelopathy:review article[J].HSS J,2015,11(1):15-25.
[13]Kaiser MG,Haid RW,Subach BR,et al.Anterior cervical plating enhances arthrodesis after discectomvy and fusion with cortical allograft[J].Neurosurgery,2002,50(2):229-238.
[14]Taha JM,Zuccarello M.Orion anterior cervical plate system[J].Neurosurgery,1996,38(3):607-609.
[15]Topuz K,Colak A,Kaya S,et al.Two-level contiguous cervical disc disease treated with peek cages packed with demineralized bone matrix:results of 3-year follow-up[J].Eur Spine J,2009,18(2):238-243.
[16]Miller LE,Block JE.Safety and effectiveness of bone allografts in anterior cervical discectomy and fusion surgery[J].Spine,2011,36(24):2045-2050.
[17]Kettler A,Wilke HJ,Dietl R,et al.Stabilizing effect of posterior lumbar interbody fusion cage befor and after cyclie lording[J].J Neurosurg,2000,92(1 Suppl):87-92.
[18]Moon HJ,Kim JH,Kim JH,et al.The effects of anterior cervical discectomy and fusion with stand-alone cages at two contiguous levels on cervical alignment and outcomes[J].Acta Neurochir(Wien),2011,153(3):559-565.
[19]Radcliff KE,Bennett J,Stewart RJ,et al.Change in angular alignment is associated with early dysphagia after anterior cervical diskectomy and fusion[J].J Spinal Disord Tech,2013,29(6):248-254.
[20]Pechlivanis I,Thuring T,Brenke C,et al.Non-fusion rates in anterior cervical discectomy and implantation of empty polyetheretherke-tone cages[J].Spine(Phila Pa 1976),2011,36(1):15-20.
[21]Schmieder K,Wolzik-Grossmann M,Pechlivanis I,et al.Subsidence of the wing titanium cage after anterior cervical interbody fusion:2-year follow-up study[J].J Neurosurg Spine,2006,4(6):447-453.
[22]Shimamoto N,Cunningham BW,Dmitriev AE,et al.Biomechanical evaluation of stand-alone interbody fusion cages in the cervical spine[J].Spine(Phila Pa 1976),2001,26(19):432-436.
[23]Papadopoulos EC,Huang RC,Girardi FP,et al.Three-level anterior cmwical diseectomv and fusion with plate fixation:radiographic and clinical results[J].Spine(Phila Pa 1 976),2006,31(8):897-902.
[24]Phillips FM,Lee JY,Geisler FH,et al.A prospective,randomized,controlled clinical investigation comparing PCM(R)cervical disc arthroplasty to anterior cervical discectomy and fusion:2 year results from the US IDE clinical trial[J].Spine,2013,38(15):907-918.
[25]Song KJ,Taghavi CE,Hsu MS,et al.Plate augmentation in anterior cervical discectomy and fusion with cage for degenerative cervical spinal disorders[J].Eur Spine J,2010,19(10):1677-1683.
[26]Kasimatis GB,Panagiotopoulos E,Gliatis J,et al.Complications of anterior surgery in cervical spine trauma:an overview[J].Clin Neurol Neurosurg,2009,111(1):18-27.
[27]Tortolani PJ,Cunningham BW,Vigna F,et al.A comparison of retraction pressure during anterior cervical plate surgery and cervical disc replacement:a cadaveric study[J].J Spinal Disord Tech,2006,19(5):312-317.
[28]Lee MJ,Bazaz R,Furey CG,et al.Influence of anterior cervical plate design on Dysphagia:a 2-year prospective longitudinal follow-up study[J].J Spinal Disord Tech,2005,18(5):406-409.
[29]Yue WM,Brodner W,Highland TR.Persistent swallowing and voice problems after anterior cervical discectomy and fusion with allograft and plating:a 5 to 11 year follow-up study[J].Eur Spine J,2005,14(7):677-682.
[30]Scholz M,Schnake KJ,Pingel A,et al.A new zero-profile implant for stand-alone anterior cervical interbody fusion[J].Clin Orthop Relat Res,2011,469(3):666-673.
[31]Scholz M,Reyes PM,Schleicher P,et al.A new stand-alone cervical anterior interbody fusion device:biomechanical comparison with established anterior cervical fixation devices[J].Spine(Phila Pa 1976),2009,34(2):156-160.

