不同孕周未足月胎膜早破期待治疗的临床效果比较
方艳丽
江苏省常州市武进人民医院妇产科,江苏常州 213000
未足月胎膜早破又称为早产胎膜早破,是妊娠期中常见并发症之一[1],可诱发早产,或造成新生儿呼吸窘迫,严重时造成新生儿死亡并危急产妇的安全。期待疗法是近年来妇产科针对未足月胎膜早破这一并发症提出的科学治疗方法,目的在于延长胎龄,提高新生的质量,保证母婴安全[2]。该文比较2014年1月—2017年 12月该院 28~31+6周 32例(甲组),孕32~33+6周 46 例(乙组);孕 34~36+6周 62 例(丙组)未足月胎膜早破孕妇期待治疗临床结局的差异,现报道如下。
1 资料与方法
1.1 一般资料
选取该院诊治未足月胎膜早破孕妇140例,其中孕 28~31+6周 32 例作为甲组),平均(29.98±0.48)周,年龄(27.98±2.52)岁,初产/经产妇 28:4;孕 32~33+6周46 例(乙组),平均(33.08±0.50)周,年龄(28.17±2.29)岁,初产/经产妇 45:5;;孕 34~36+6周 62 例(丙组),平均(35.15±0.60)周,年龄(27.76±2.30)岁,初产/经产妇64:6;3组年龄大小、初产/经产妇比较差异无统计学意义(P>0.05)。伦理委员会批准,所有孕妇知情同意。
1.2 期待疗法
绝对卧床休息,严密监测脉搏、体温、羊水气味与性状等体征,注意保持外阴卫生、清洁;破膜12 h以上者预防性给予抗生素;为延长胎龄,应适当给予宫缩抑制剂;注射地塞米松以促胎肺成熟;检查患者白细胞计数与分类,1次/d,连续3 d,注意警惕绒毛膜羊膜炎的出现;采用B超监测产妇残余羊水量变化,若羊水池深度低于5 cm,可通过短时间饮水的方法增加羊水;若羊水池深度持续低于2 cm,则考虑提前终止妊娠。
1.3 观察指标
①母体情况(羊膜炎、产褥感染、产后出血量);②围生儿情况(胎儿窘迫、新生儿颅内出血、新生儿体重、Apgar评分、死亡)。
1.4 统计方法
采用SPSS 13.0统计学软件分析,计量资料(±s)采用 F 检验、t检验,计数资料[n(%)]应用 χ2检验,P<0.05为差异有统计学意义。
2 结果
3组之间羊膜炎及产褥感染发生率无明显差异(χ2=1.60、χ2=1.87,P>0.05)。 甲组胎儿窘迫 68.75%、新生儿颅内出血37.50%、死亡81.25%、产后出血量(334.46 ±88.45)mL高于乙组的 4.35% 、6.52% 、8.70%)、(225.67±90.23)mL(χ2=13.26、7.02、16.34、t=4.34,P<0.05)、 也高于丙组 6.45%、1.61%、3.22%、(218.67±85.28)mL(χ2=16.45、9.22、20.34、t=5.03,P<0.05);乙组与丙组母体及围生儿情况比较均差异无统计学意义(χ2=0.34、1.45、1.23、t=0.79,P>0.05),见见表 1、2。
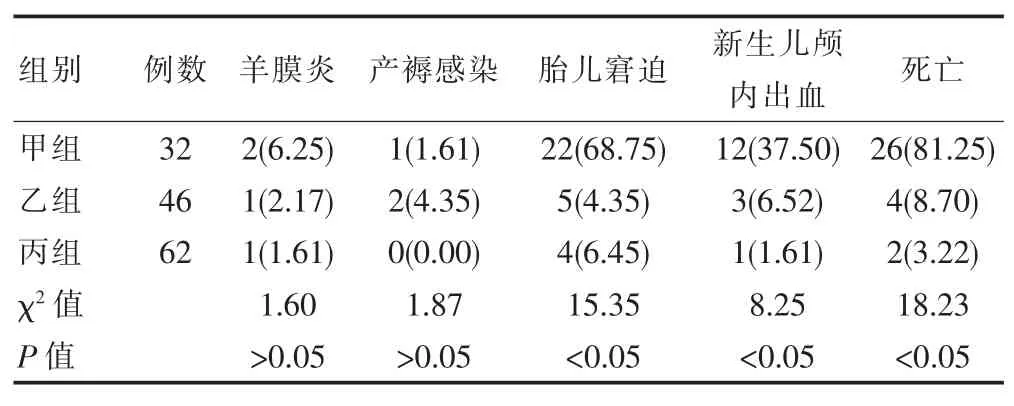
表1 3组之间母体及围生儿情况计数资料比较[n(%)]
表2 三组之间母体及围生儿情况计量资料比较(±s)

表2 三组之间母体及围生儿情况计量资料比较(±s)
组别 产后出血量(m L) 新生儿体重(g) A p g a r评分甲组(n=32)乙组(n=46)丙组(n=62)F值P值334.46±88.45225.67±90.23218.67±85.282234.78±88.342956.67±143.903105.45±137.566.46±1.669.02±0.799.13±0.654.56<0.056.27<0.056.04<0.05
3 讨论
胎膜是保护胎儿的一层坚韧组织,在产前一般不易破损,但在一些特殊情况下,可能会导致胎膜早破,其因素很多,不仅与孕妇本身生理情况有关,也与外界环境的各方面诱因[3],包括吸烟、人工流产、阴道炎、绒毛膜羊膜炎、胎位异常、中晚期性生活等有关,孕期增重对胎膜早破也有影响,且做产检次数少的孕妇出现胎膜早破的风险会比经常产检的概率增加3倍,胎膜早破若处理不当,很容易造成母儿一系列并发症,包括宫内感染、胎儿宫内窘追、脐带脱垂、胎盘早剥、难产及产后出血等等[4]。当前临床尚未寻找到科学有效的预防胎膜早破的应对策略,治疗时主要以延长孕周[5],期待疗法是未足月胎膜早破临床中比较常见的一种方法,在确保孕妇安全的前提下,采用医疗手段尽可能延长孕周,使胎龄到达或接近足月产,在未足月的胎膜早破孕妇期待治疗中,主要措施包括[6]:应用宫缩抑制剂,如硫酸镁,药剂进入患者体内后置换钙离子,减少神经细胞内乙酰胆碱的释放,从而有效的抑制子宫收缩,盐酸利托君属于选择性的B2受体激动剂,可降低细胞内钙离子浓度,在松弛子宫平滑肌分娩发挥着重要的作用[7];促进胎儿肺功能的成熟,通过地塞米松与肺泡Ⅱ型细胞特异性受体的结合,促进蛋白质的产生,有效缓解肺部水肿,减低毛细血管的渗透压;广谱抗生素合理的应用,使孕妇孕期明显延长的同时,降低了新生儿与孕妇的感染,使新生儿的预后得到了改善,通过以上措施可有效延长孕周,有利于肺成熟,从而提高新生儿的生存能力[8]。
目前针对未足月的胎膜早破的处理存在争议,主要是尽快终止妊娠对孕妇有利,但是不利于胎儿发育,而期待疗法虽然可以改善胎儿胎肺功能,但随着破膜时间的延长,发生感染的及其严重并发症的概率增加[9],同样可造成母儿预后不良,如何在两者之间取得平衡值得临床研究。该文结果显示甲组胎儿窘迫68.75%、新生儿颅内出血37.50%、死亡81.25%、产后出血量(334.46±88.45)mL高于乙组的 4.35%、6.52%、8.70%)、(225.67±90.23)mL(P<0.05)、也高于丙组6.45%、1.61%、3.22%、(218.67±85.28)mL(P<0.05),与孕 32周以前胎儿各器官发育不具健全,同时出生体重低,极易引发新生儿呼吸窘迫综合征等并发症等有关[10],与徐金月[11]报道的孕27+6~31+6周组母体感染23.33%、新生儿呼吸窘迫综合征发生率58.33%、围生儿死亡7.67%高于孕 32~33+6周、孕 34~36+6周组的(6.67%、4.30%);(11.11%、7.77%);(12.22%、7.53%)(P<0.05)一致。进一步观察发现,乙组与丙组母体及围生儿情况比较均差异无统计学意义 (P>0.05),说明对于孕32~33+6周的胎膜早破孕妇,将感染状况排除后,使用抗生素能够起到预防感染的作用,应用宫缩抑制剂在宫缩抑制方,将早产并胎膜早破患者的潜伏期适当延长,能够使孕产妇和围产儿的状态保持稳定,有效促进胎儿肺成熟,当胎儿肺功能发育成熟后选择合适的发生分娩,提高新生儿质量,改善了预后,故具有可行性。对于孕34~36+6周的丙组期待结局与乙组无显著性差异,因此对于孕周在34周以上者,由于胎儿发育相对完善,胎肺接近成熟,分娩后存活率高,而继续期待治疗的感染风险大,因此在确定促胎肺成熟的前提下尽快终止妊娠[12]。
综上所述,对于孕周<32周的早产并胎膜早破患者,有生机儿存活率不大,治疗费用高,不建议保胎治疗;孕32~33+6周的早产并胎膜早破患者,采取期待疗法治疗效果显著,能够有效改善娠结局,并降低胎儿不良情况发生率,值得在临床中使用,在期待治疗的过程中要密切监测孕妇和胎儿,一旦发生感染等情况,要及时终止妊娠,保障母婴安全;对于孕周大于34周的孕妇,给以常规超声检查,胎儿双顶径大于8.5 cm,需选取合理的时间完成终止妊娠,以此使并发症的发生率降低。同时预防胎膜早破应在孕期加强围产期知识宣教,对夫妻双方增强生殖健康知识教育,降低生殖道感染因素;同时加强孕期营养,增强胎膜的韧性,减少因宫腔压力导致胎膜早破。
[1]陈晶.胎膜早破的临床处理及其与母婴预后的关系[J].中国继续医学教育,2015,7(32):54-55.
[2]蔡迪利,陈志琴,朱丹阳.足月和近足月胎膜早破促宫颈成熟干预效果的探索[J].中国计划生育学杂志,2015,23(11):759-780.
[3]张珊珊.未足月胎膜早破患者易发因素分析及妊娠结局探讨[J].临床医学工程,2015,22(11):1143-1144.
[4]李海燕.未足月胎膜早破289例妊娠结局分析[J].中国妇幼保健,2014,29(19):3080-3082.
[5]徐娜,马锦琪,陈建英,等.胎膜早破120例临床分析及与妊娠结局的关系[J].现代生物医学进展,2014,14(34):6673-6675.
[6]徐秀英,刘伟武未足月胎膜早破的诊治进展[J].中外医学研究,2015,13(32):160-162.
[7]刘晓峰,王淑华,关怀,等.胎膜早破引产时限的临床观察[J].实用妇产科杂志,2014,30(51):394-395.
[8]王君莲,孙江川,常淑芳,等.未足月胎膜早破的治疗进展[J].重庆医学,2014,43(15):1951-1953.
[9]张瑞雪,杨海澜,籍静茹.61l例胎膜早破危险因素及妊娠结局的临床回顾性分析[J].中华妇幼临床医学杂志:电子版,2014,10(1):53-56.
[10]龚美琴,高浩成,高雪梅,等.未足月胎膜早破期研究现状[J].中华妇幼临床医学杂志:电子版,2014,11(5):692-696.
[11]徐金月.未足月胎膜早破不同孕周期待治疗妊娠结局的比较[J].现代实用医学,2016,28(8):1060-1062.
[12]邢玉红.刘志云.赵卫东.未足月胎膜早破390例期待疗法时间及终止妊娠时机分析[J].实用临床医学,2013,14(9):51-52.
[13]郭丹.期待疗法治疗未足月胎膜早破156例临床观察[J].陕西医学杂志,2014,41(4):455-457.

