湿化高流量鼻导管吸氧与CPAP辅助机械通气治疗早产儿呼吸窘迫综合征的对比观察
李文丽
(郑州大学第三附属医院新生儿科 河南郑州 450052)
新生儿呼吸窘迫综合征(RDS)是多发于早产儿的一种呼吸功能不全性疾病,主要因肺表面活性物质缺乏引起,严重者可导致新生儿死亡。机械通气是基层医院最常见的呼吸支持方式,但长期使用会造成一定的肺损伤,影响患儿健康。持续气道正压通气(CPAP)为一种无创通气方式,在预防早产儿拔管失败方面具有较好的应用优势,但存在鼻损伤、不利于护理等劣势[1]。湿化高流量鼻导管吸氧(HFNC)为一种新型无创通气方式,可辅助机械通气,近几年来应用较为广泛[2]。本研究选取我院收治的96例呼吸窘迫综合征早产儿为研究对象,对比观察HFNC与CPAP辅助机械通气治疗疗效。现报道如下:
1 资料与方法
1.1 一般资料 选取2016年5月~2017年5月我院收治的96例呼吸窘迫综合征早产儿为研究对象,采用随机数字表法分为研究组和对照组,每组48例。研究组男25例,女23例;胎龄32~36+6周,平均胎龄(34.12±2.47)周。对照组男27例,女21例;胎龄 32~36+6周,平均胎龄(33.85±2.31)周。两组患儿一般资料比较差异无统计学意义,P>0.05,具有可比性。本研究经我院医学伦理委员会审核批准。
1.2 纳入及排除标准 纳入标准:符合RDS诊断标准;胎龄32~36+6周;出生体质量≤2.0 kg;患儿家属对本研究知情,并自愿签署知情同意书。排除标准:合并先天性心脏病或免疫缺陷者;严重畸形或自主呼吸不完善者。
1.3 治疗方法 研究组患儿予以HFNC治疗:调节氧流速为6~10 L/min,置入双腔鼻导管,鼻导管与鼻腔之间预留一定间隙,维持部分自主呼吸;根据患儿血气分析结果和临床表现调节呼吸机参数,维持动脉血氧分压(PaO2)60~80 mm Hg,动脉二氧化碳分压(PaCO2)35~50 mm Hg,血氧饱和度(SaO2)90%~95%。对照组患儿予以CPAP治疗:调节氧流速6~10 L/min,持续气道正压 4~8 cm H2O,FiO2为0.21~0.40,将鼻塞填满鼻腔,患儿血气情况良好时考虑撤机。
1.4 观察指标及疗效判定标准 (1)观察两组患儿治疗前后血气指标:PaO2、PaCO2、SaO2、氧合指数(OI),OI=PaO2/FiO2。(2)比较两组患儿呼吸困难改善时间、无创通气时间、气管插管率。(3)比较并发症发生率。
1.5 统计学方法 使用统计学软件SPSS21.0进行数据分析,计数资料以百分数表示,进行χ2检验,计量数据以(x±s)表示,进行t检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 血气指标比较 两组患儿治疗后PaO2、SaO2、OI均较治疗前升高,PaCO2较治疗前降低(P<0.05),但组间各指标比较无显著性差异(P>0.05)。见表1。
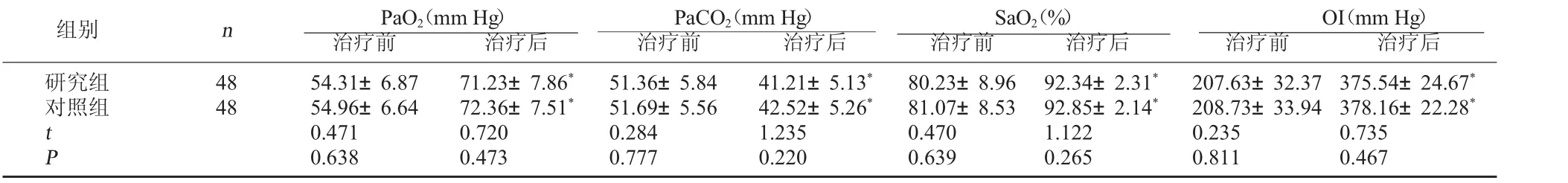
表1 血气指标比较(x±s)
2.2 两组呼吸困难改善时间、无创通气时间、气管插管率比较 两组呼吸困难改善时间、无创通气时间、气管插管率比较,差异无统计学意义(P>0.05)。见表2。
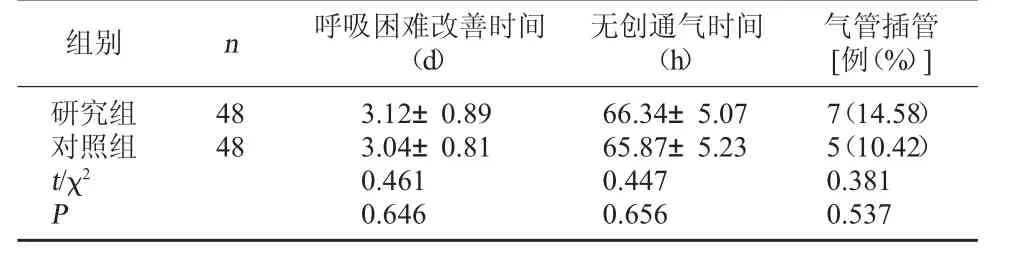
表2 呼吸困难改善时间、无创通气时间、气管插管率比较(x±s)
2.3 两组并发症发生情况比较 研究组患儿并发症发生率低于对照组(P<0.05)。见表3。

表3 两组并发症发生情况比较[例(%)]
3 讨论
RDS是一种发病率、致残致死率均较高的早产儿常见疾病,为最大限度减少有创通气对机体的损伤,建议采用INSURE技术应用肺表面活性物质后尽早拔管,但同时也带来拔管失败等问题。而拔管后采取无创通气辅助治疗能预防呼吸衰竭、呼吸暂停等并发症的发生,因而近年来无创辅助通气广泛应用于 RDS 的治疗中[3~4]。
CPAP因其无创、并发症少、伤害刺激少等优势而广泛应用于RDS早产儿治疗中[5]。一方面通过对气管、小支气管及肺泡的扩张作用,防止气泡萎缩塌陷,促进气体交换恢复正常,改善通气血流比值;另一方面,加湿加热装置使患儿吸入的气体更适应机体需要,进而减少对呼吸道黏膜的刺激和损伤。HFNC将湿化的混合氧气通过无密封的特制鼻导管送入患儿呼吸道,产生气道正压,通过与CPAP类似的效果,改善通气状况[6]。本研究结果显示,两组患儿治疗后 PaO2、SaO2、OI均较治疗前升高,PaCO2较治疗前降低,但组间比较无明显差异。表明HFNC与CPAP在改善RDS患儿肺泡通气功能和组织氧合水平方面作用相当。此外,两组患儿呼吸困难改善时间、无创通气时间、气管插管率比较,差异无统计学意义,进一步证实两种治疗方式疗效相当,均可辅助机械通气改善患儿呼吸困难等症状。
与传统CPAP头面部繁琐厚重的装束不同,HFNC装置更轻便,可减轻头面部受到的压力,减少鼻损伤和头部变形的发生[7~8]。同时,HFNC对混合氧的湿化效率更高,能进一步减轻长时间吸氧对呼吸道黏膜的刺激,进而减少呼吸道相关并发症的发生[9]。加之HFNC形成的气道正压更接近于呼吸产生的压力,使得氧利用率增高,也在一定程度上减少并发症发生[10]。因此,HFNC更为简单、经济,易于在基层医院推广,在能够代替CPAP达到同样治疗效果时可优先选择HFNC治疗,但对于重症或胎龄过低患儿应选择CPAP治疗。综上所述,对于胎龄大于32周的早产儿,HFNC与CPAP辅助机械通气的疗效相当,可明显改善RDS早产儿通气情况和临床症状,但HFNC可减少并发症发生,安全性高,且操作简单易于在基层医院推广。
[1]杨新利,崔立云,米青,等.加温湿化高流量鼻导管吸氧治疗儿童毛细支气管炎的临床研究[J].中国小儿急救医学,2017,24(6):430-433
[2]张瑞敏,刁玉巧,翟淑芬,等.3种无创辅助通气方式治疗新生儿呼吸窘迫综合征的临床研究[J].中国妇幼保健,2016,31(21):4441-4445
[3]梅玮,席康明,柴建春,等.无创正压辅助通气对早产儿呼吸窘迫综合征的治疗效果[J].武警后勤学院学报(医学版),2017,26(8):691-692
[4]吴杰斌,周彬,翟敬芳,等.不同无创通气模式联合肺表面活性物质在新生儿呼吸窘迫综合征初始呼吸支持的临床应用[J].中华临床医师杂志(电子版),2017,11(3):383-387
[5]娄五斌,张卫星.经鼻无创高频振荡通气和持续气道正压通气在早产儿呼吸窘迫综合征撤机后的应用比较[J].广东医学,2017,38(13):2037-2040
[6]赵玉祥(综述),武荣(审校).加温湿化高流量鼻导管吸氧治疗新生儿疾病的研究进展[J].医学综述,2015,21(19):3532-3533,3534
[7]刘孝桥,涂睿.经鼻不同正压通气模式在治疗早产新生儿呼吸窘迫综合征的临床比较[J].临床肺科杂志,2017,22(7):1282-1285
[8]张胜男,李琳琳.应用加温湿化高流量鼻导管吸氧治疗早产儿支气管肺发育不良的护理[J].护士进修杂志,2017,32(2):173-174
[9]黄玉琼,梁武华.加温湿化高流量鼻导管吸氧在新生儿重症监护室中的应用进展[J].中国实用护理杂志,2016,32(28):2227-2230
[10]康文清,许邦礼,刘大鹏,等.加温湿化高流量鼻导管吸氧在32周以下早产儿撤机中的疗效比较[J].中国当代儿科杂志,2016,18(6):488-491

