神经导航在神经创伤性疾病急诊微创手术中的应用价值
郑小斌 王芳玉 陈帆 吴赞艺 方文华 王惠清 林元相林章雅 康德智
微创手术是现代神经外科的一个发展理念与趋势,也为手术技术提出了更高的要求[1,2]。精准定位是微创手术的精髓之一,从开颅骨窗的设计到颅内病灶的定位,都需要基于颅内病灶与颅脑结构空间位置的形象认识,制定精准的手术路径来达到。因此神经导航技术在神经外科手术中的应用越来越重要。既往神经导航主要用于颅内肿瘤与大型血管畸形的术中辅助定位,在急诊神经创伤性疾病的手术治疗中应用相对较少[3,4]。本研究回顾性分析自2016年5月至2017年3月在福建省神经医学中心接受开颅手术治疗的68例急诊神经创伤患者的临床资料,探讨神经导航在急诊神经创伤性疾病手术救治中的应用,现报道如下。
资料与方法
一、纳入与排除标准
纳入在2016年5月至2017年3月在我中心接受开颅手术治疗的急诊神经创伤病例。纳入标准:(1)神经创伤病程3 d以内,且手术适应证明确并接受急诊手术治疗;(2)颅脑创伤或非动脉瘤与动静脉畸形性自发颅内出血。排除标准:术后24 h内未完成颅脑CT检查的病例。
二、治疗研究方法
将采用神经导航辅助下手术的病例纳入导航组,非导航常规手术者纳入徒手组。收集患者的临床基本资料、神经急症类别、影像学特点、GCS评分、入住ICU及总住院时长以及GOS评分情况,由我中心临床大数据库调取。
导航组:术前影像学颅脑创伤的病例采用64排CT颅脑薄层扫描(轴位1 mm层厚,无间距),脑出血的病例采用320排CTA扫描。术前影像图片经由医院影像归档和通信系统读入神经导航计划系统工作站(iPlan Crainial 3.0,BrainLab 公司,德国),数据融合后,进行颅骨、血肿灶及血管的三维重建,规划手术路径避开颅内血管。导航计划完成后,将计划导入术中导航系统(Kick系列,BrainLab公司,德国)。术中患者经气管插管麻醉后,Mayfield头架固定头部,采用导航激光注册方式进行注册并确认注册精度。颅脑创伤性血肿患者,根据导航计划,描记开颅骨窗头皮投影。根据头皮投影描记结果,设计相应的手术切口。开颅血肿清除患者,皮瓣打开后再次导航下描记骨窗位置并予高速铣刀成形骨瓣,根据术中实时导航成像,明确血肿清除范围是否足够(图1)。在颅脑创伤性脑水肿或脑室出血的患者,根据脑室穿刺路径计划,描记额部入颅点头皮投影(图2)。

图1 多部位急性硬膜外血肿神经导航引导下小骨窗手术病例资料
徒手组:根据颅脑CT平扫,基于PACS影像系统测算颅内损伤的头皮投影位置并进行切口与骨窗设计。术中开颅与颅内血肿清除过程除无导航辅助定位外,余操作同导航组。
所有患者术后24 h内复查颅脑CT评估颅内血肿清除情况及引流管位置情况。对于经额角侧脑室穿刺置管的病例,依据Kakarla分级系统进行置管精度分级[5]:优秀,引流管尖端位于同侧额角或三脑室顶;良好,引流管尖端位于对侧额角或侧脑室;差,引流管尖端位于脑干、小脑、内囊、基底节、基底池等。

图2 重型颅脑损伤并发广泛脑水肿患者神经导航引导下行侧脑室穿刺置管外引流资料
三、统计学分析
所有数据均采用SPSS22.0软件进行统计学分析。2组患者的临床基本资料中年龄、GCS和GOS评分采用均数±标准差(x±s)表示,手术前后GCS与GOS评分情况组间对比采用独立样本t检验、组内对比采用配对t检验。病例性别比例、神经创伤类型等计量资料用χ2检验,其中脑室穿刺置管精度采用Fisher精确检验。以P<0.05为差异具有统计学意义。
结 果
一、一般资料
本研究共68例患者纳入研究,其中男性39例,女性 29 例,年龄 19~71 岁,平均(50.3±21.2)岁。 导航组:16例患者接受神经导航引导下手术治疗,其中男性10例,女性6例,年龄 19~63岁,平均(47.5±20.4)岁。徒手组:52例患者接受非导航常规手术治疗,其中男性29例,女性23例,年龄24~71岁,平均(51.2±21.6)岁。2组患者的一般资料差异无统计学意义(P>0.05)(表1)。在神经创伤类型构成比例上,导航组各类型分布相对均匀,徒手组中硬膜下血肿及颅内血肿占据比例较高。2组共26例脑内血肿患者,其中4例出现血肿破入脑室。
二、病情严重程度
导航组术前GCS评分(9.2±4.6)略高于徒手组(7.7±3.2),但差异无统计学意义(t=1.471,P=0.146)。导航组术后24 h GCS评分 (9.7±4.1)高于徒手组(7.2±3.5),差异具有统计学意义(t=2.399,P=0.046);导航组术后24 h GCS评分较术前有所改善,而徒手组术后24 h GCS评分较术前则有所下降,差异均无统计学意义(导航组:t=0.325,P=0.748;徒手组:t=0.630,P=0.565)。术后3个月的GOS评分,导航组略高于徒手组,但差异无统计学意义 (t=1.449,P=0.150)。详细信息见图3。

表1 2组患者一般资料对比

图3 导航组与徒手组病情严重程度与预后评分
三、额角侧脑室穿刺置管引流病例统计
共计20例患者进行额角侧脑室穿刺置管引流。在上述4例脑内血肿破入脑室患者中,1例导航引导下脑室穿刺置管,3例徒手穿刺置管。2组中广泛性脑肿胀及脑室内出血病例均进行侧脑室穿刺置管,导航组5例穿刺精度为优秀(83.3%),徒手组9例为优秀(64.3%),但差异无统计学意义(P>0.05)。导航组无穿刺失败病例(穿刺精度差级),徒手组2例(14.3%),但2组间的差异无统计学意义(P>0.05)(表 2)。
讨 论
当今社会,随着精准医疗理念的发展,以及加速康复的需求提高,微创或微侵袭手术是未来外科发展的重要方向[6]。神经导航是基于红外线反射或电磁场感应来实现实时定位的无框架立体导向系统[7]。既往主要在颅脑肿瘤及脑血管畸形等择期手术中应用,因为注册流程的时间消耗限制了其在颅脑创伤或自发性脑出血急诊手术中的应用[3,4,8]。随着神经外科医生对神经导航理念的理解、技术的提高与导航注册方式的改进,目前通过面部激光注册即可快速完成注册流程,在国内外已经逐步有应用神经导航进行颅脑创伤及脑出血急诊手术的报道,乃至神经导航引导神经内镜下清除脑室血肿[9-15]。
本研究中,应用神经导航辅助重症神经创伤性疾病的急诊救治,在手术效率上,相较于传统徒手手术,并没有明显延长了手术时间。相反地,熟练应用神经导航,根据病灶的体表定位进行切口和骨窗的设计,使切口长度和骨窗面积减小,加快了开颅的速度,缩短了手术时间。而对于侧脑室或血肿腔穿刺的病例,穿刺精度的提高,减少了术中穿刺的次数。以上可能是本研究导航组相对于徒手组手术时间缩短的主要原因,这与Yan等[11]以及Alazri等[10]的研究结论一致。但在本研究中2组手术时间的差异尚不具有统计学意义,因此需要有更多的病例及研究来进一步论证。
在手术的疗效方面,有文献表明神经导航引导下的微创手术清除颅脑损伤性脑内血肿,对于减小术后脑水肿及降低ICP有帮助[9]。在本研究中,神经导航组的术后24 h GCS评分高于传统徒手组,差异具有统计学意义,可能与导航组病例病情相对徒手组轻,术前的GCS评分相对徒手组病例高有关,并且2组间术后3个月的GOS评分差异无统计学意义。因此,在本研究中尚不能认为神经导航能改善重症神经创伤性疾病急诊救治的疗效与预后。
对于侧脑室穿刺,已有相应的报道认为神经导航辅助能够提高穿刺的精度,并且减少术中穿刺的次数,特别是对于狭小脑室的穿刺,神经导航辅助的意义更明显[10,16]。在本研究中也有相应的体现,导航组的穿刺精度优秀比例为83.3%,而徒手组为64.3%,差异无统计学意义,笔者认为本研究中尚未针对狭小脑室的患者进行统计分析是原因之一。
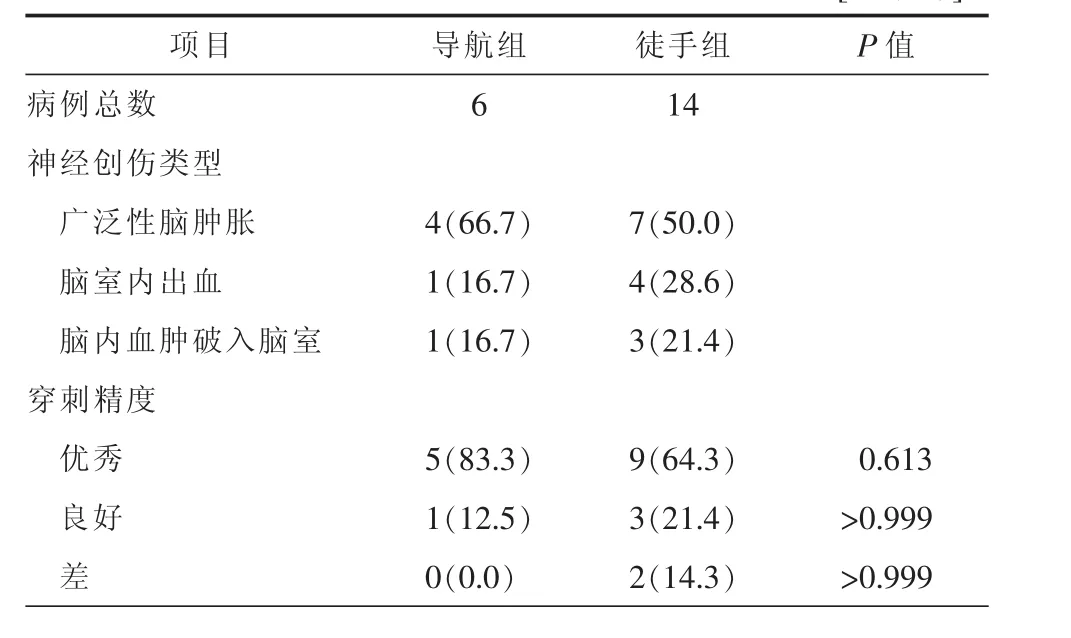
表2 2组额角侧脑室穿刺置管引流病例统计对比[例(%)]
综上所述,应用神经导航辅助神经创伤性疾病的急诊手术救治,对于提高颅内病灶定位及穿刺的精度、缩短手术时间、降低手术创伤可能具有帮助,特别是对于狭小脑室穿刺及脑深部血肿的病例。目前尚不能认为神经导航辅助对改善病情预后具有显著意义,需更多的病例与针对性的研究进一步论证。
[1] Ishii M,Gallia GL.Application of technology for minimally invasive neurosurgery[J].Neurosurg Clin N Am,2010,21(4):585-594.
[2] Mezger U,Jendrewski C,Bartels M.Navigation in surgery[J].Langenbecks Arch Surg,2013,398(4):501-514.
[3] Albuquerque FC.Cerebrovascular neuronavigation:a process in evolution[J].World Neurosurg,2013,79(3-4):430.
[4] Orringer DA,Golby A,Jolesz F.Neuronavigation in the surgical management of brain tumors:current and future trends[J].Expert Rev Med Devices,2012,9(5):491-500.
[5] Kakarla UK,Kim LJ,Chang SW,et al.Safety and accuracy of bedside external ventricular drain placement[J].Neurosurgery,2008,63(1 Suppl 1):ONS162-166,discussion ONS166-167.
[6] Grunert P.From the idea to its realization:the evolution of minimally invasive techniques in neurosurgery[J].Minim Invasive Surg,2013,2013:171369.
[7] Ganslandt O,Behari S,Gralla J,et al.Neuronavigation:concept,techniques and applications[J].Neurol India,2002,50(3):244-255.
[8] Wu JS,Lu JF,Gong X,et al.Neuronavigation surgery in China:reality and prospects[J].Chin Med J(Engl),2012,125(24):4497-4503.
[9] Chen JW,Paff MR,Abrams-Alexandru D,et al.Decreasing the cerebral edema associated with traumatic intracerebral hemorrhages:use of a minimally invasive technique[J].Acta Neurochir Suppl,2016,121:279-284.
[10] Alazri A,Mok K,Chankowsky J,et al.Placement accuracy of external ventricular drain when comparing freehand insertion to neuronavigation guidance in severe traumatic brain injury[J].Acta Neurochir(Wien),2017,159(8):1399-1411.
[11] Yan YF,Ru DW,Du JR,et al.The clinical efficacy of neuronavigation-assisted minimally invasive operation on hypertensive basal ganglia hemorrhage[J].Eur Rev Med Pharmacol Sci,2015,19(14):2614-2620.
[12] 崔刚,杨海峰,孙跃春,等.神经导航引导下高血压脑出血的手术治疗分析[J].中华神经外科杂志,2015,31(12):1252-1254.
[13] 陈俊瑜,胡飞,岑波,等.神经导航引导下硬通道多靶点穿刺引流治疗高血压脑出血48例疗效分析[J].华中科技大学学报(医学版),2017,46(1):72-75.
[14] 葛新,陈晓雷,孙吉庆,等.简易导航下神经内镜经kocher点额中回入路微创手术治疗丘脑出血破入脑室[J].中国神经精神疾病杂志,2017,43(3):176-179.
[15] 阮航,段发亮,罗明,等.导航辅助内镜下手术治疗高血压性丘脑出血破入脑室[J].中国临床神经外科杂志,2017,22(7):491-492.
[16] Ozerov SS,Samarin AE,Mel'nikov AV,et al.Placement of a ventricularcatheterinto narrow lateralventricles.Popular navigation[J].Zh Vopr Neirokhir Im N N Burdenko,2017,81(2):72-76.

