末段回肠外置术(不切开)在腹腔镜直肠癌低位前切除术中的意义
李俊
汕尾市人民医院普外科,广东汕尾 516600
直肠癌为我国人群较为常见的一种消化系统恶性肿瘤疾病,具有不易根治、术后复发率高的特点[1]。伴随着手术技术的不断进步,近年来直肠癌的手术方式也在不断创新和完善,腹腔镜直肠癌低位前切除术 (LLAR)是现阶段我国临床治疗直肠癌的首选方式,疗效可靠,但术后吻合口漏的发生率较高[2-3]。该研究随机选取该院2016年2月—2017年4月期间收治的100例患者为研究对象,对末段回肠外置术(不切开)在LLAR中的应用价值进行分析,旨在明确末段回肠外置术(不切开)是否能够发挥与保护造口相同的吻合口漏控制效果,现报道如下。
1 资料与方法
1.1 一般资料
随机选取该院收治的100例直肠癌患者作为研究对象,所选病例均通过伦理委员会的批准,患者及家属均知情同意。纳入标准:①年龄≤70岁;②肿瘤位置距肛门4~8 cm;③TNM分期≤N1;④同意参与该次研究,签署研究知情同意书。排除标准:①合并高危高血压、糖尿病等疾病;②合并梗阻、出血;③机体营养状况差。应用抽签法将100例直肠癌患者随机、平均分为观察组(肠外置组)和对照组(保护性肠造瘘组)。观察组中,男29例,女21例,年龄区间36~72岁,平均年龄(49.60±5.34)岁,对照组中,男 31例,女 19例,年龄区间 33~73岁,平均年龄(50.02±5.19)岁。两组一般资料差异无统计学意义(P>0.05),具有研究意义。该研究在获取伦理委员会批准后开展。
1.2 研究方法
均对两组患者实施L-LAR治疗,观察组患者放置肛管后,经右下腹操作孔用卵圆钳将距回盲部约15处末端回肠拖至腹壁外(不切开),将肠管浆肌层与腹膜、腹外斜肌腱膜及皮肤缝合固定。如有出现吻合口漏可在床旁即行肠管切开利于粪便转流促进瘘口愈合,未出现漏患者可在术后第7天左右在局麻或腰硬联合麻下行外置肠管回纳术,老年患者可不予回纳。对照组患者放置肛管后,经右下腹操作孔用卵圆钳将距回盲部约15处末端回肠拖至腹壁外行造瘘术。术中出现影响预后的重大手术并发症患者予剔除。
1.3 观察指标
观察两组患者术后第7天吻合口漏相关指标情况、术后患者首次自主排气排便时间、首次进食时间、首次下床时间、引流管拔除时间、住院时间。吻合口漏相关指标包括血常规(红细胞计数、白细胞计数、血红蛋白含量)、CRP(C 反应蛋白)、P(脉搏)、T(体温)。
1.4 统计方法
实验数据均采用SPSS 15.0统计学软件分析处理,计量资料以(x±s)的形式描述,计数资料以[n(%)]的形式描述,并分别行t检验、χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后第7天吻合口漏相关指标检测结果比较
两组患者术后第7天吻合口漏相关指标检测结果见表1。
2.2 两组患者术后相关指标比较
两组患者术后相关指标检测结果见表2。

表1 两组患者术后第7天吻合口漏相关指标检测结果统计分析(x±s)
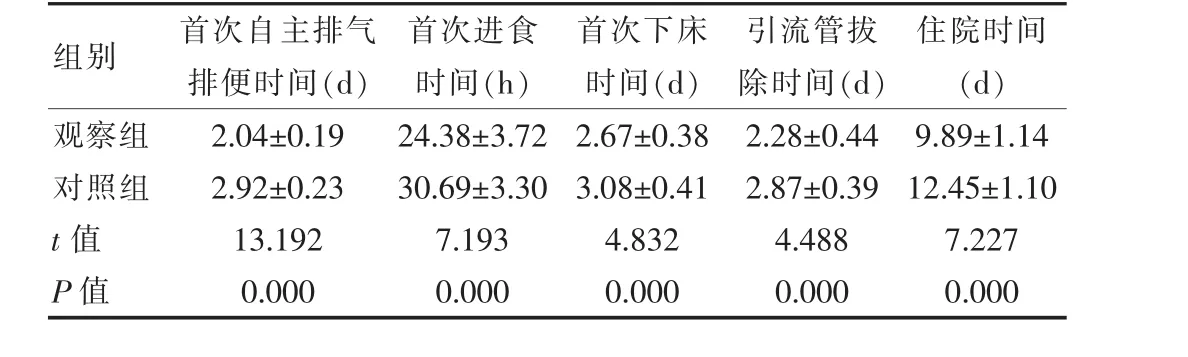
表2 两组患者术后相关指标检测结果统计分析(x±s)
3 讨论
流行病学调查发现,近年来我国人群的直肠癌患病率逐年上升,低位直肠癌所占比例高于60%,且发病年龄呈现出年轻化趋势[4]。早期,经腹会阴联合切除术是我国临床治疗低位直肠癌的首选方式,伴随着腹腔镜技术的成熟以及吻合器的应用和术前放化疗的开展,直肠癌患者的保肛率逐渐上升,现阶段L-LAR成为我国临床治疗直肠癌的首选手术方式[5]。大量实践研究已经证实,L-LAR疗效可靠,但术后吻合口漏却一直困扰着临床医师[6]。发生吻合口漏后如果合并发生腹腔感染,患者需要再次行近端肠管造瘘术,多数患者难以耐受短期内的两次手术,即使行造瘘术后往往因为吻合口狭窄而变为永久性造瘘,达不到原有手术的治疗目标[7]。
为降低接受L-LAR患者的吻合口漏发生率,有学者提出术中常规行近端预防性造瘘术,即使发生吻合口漏也容易控制。但引起吻合口漏的因素很多,难以在术前准确预测,即使在高危患者中大部分人也是不会发生漏的,对所有的高危患者行保护性造瘘,势必增加医疗成本,术后生活质量下降。且第二次回纳手术仍然存在吻合口漏等并发症的问题。此外很多老年患者不愿接受二次手术,回肠临时造瘘变成了永久性的造瘘,严重影响生活质量。因此,保护性造瘘术不应常规进行,而应选择那些如肠道术前准备不佳或有伴随疾病而难以耐受漏引起的并发症的患者。观察发现部分患者适合手术切除病灶同时行回肠末段外置术 (不切开)。该研究对末段回肠外置术(不切开)在腹腔镜直肠癌低位前切除术中的应用价值进行分析,研究过程中发现如果患者术后未发生吻合口瘘,可在术后7 d左右行外置肠管回纳术,肠管与腹部粘连较强,切口小,易分离,无需缝合肠管,且不存在二次术后发生吻合口瘘的问题,若患者发生吻合口漏,则切开外置肠管造瘘,无需进入腹腔和麻醉,对外观要求不高的老年患者可以不予回纳外置肠管,避免二次手术。
该次研究结果显示观察组患者术后第7天的吻合口漏相关指标检测结果明显优于对照组患者,术后首次自主排气排便时间 (2.04±0.19)d、 首次进食时间(24.38±3.72)h、首次下床时间(2.67±0.38)d、引流管拔除时间(2.28±0.44)d 及住院时间(9.89±1.14)d 短于对照组,与习举云等人[8]在相关研究中得出,实施L-LAR+末段回肠外置术治疗后,住院时间住院时间(11.3±3.7)d、首次自主排气时间(2.5±1.0)d、首次进食时间(23.06±1.04)h、首次下床时间(2.71±1.12)d、引流管拔除时间(2.31±0.28)d 相一致,具有临床意义。
综上所述,该研究得出末段回肠外置术(不切开)在L-LAR中的应用,能够发挥与保护造口相同的吻合口漏控制效果,且不会增加患者发生吻合口瘘的风险,利于患者术后恢复,值得在临床上得到推广应用。
[1]周海涛,周志祥,梁建伟,等.无切口腹腔镜下直肠外翻技术的直肠癌低位前切除术的近期疗效[J].中华肿瘤杂志,2015,37(1):63-66.
[2]孟凡水,刘睿,乐晓丽,等.腹腔镜直肠癌低位前切除术临床观察[J].河南外科学杂志,2016,22(5):23-24.
[3]韩方海,李洪明,王皓晨,等.手助腹腔镜下直肠癌低位和超低位前切除术[J].中华胃肠外科杂志,2012,15(6):633-636.
[4]贾勇,杨得振,董明,等.腹腔镜直肠癌低位前切除术规范化预防吻合口瘘182例[J].陕西医学杂志,2017,46(4):512-513.
[5]韩方海,赵志,吴建海,等.手辅助腹腔镜直肠癌低位(超低位)前切除术的近期疗效[J].中华普通外科杂志,2014,29(3):217-218.
[6]张前进,胡远超,张敏康,等.末端回肠外置术在腹腔镜直肠癌前切除术中应用的可行性[J].中华胃肠外科杂志,2015,12(5):450-453.
[7]彭书旺,董米连,杨磊磊,等.腹腔镜联合骶尾部切口在超低位直肠癌保肛术中的应用[J].中国微创外科杂志,2013,13(12):1137-1139.
[8]习举云,李俊.直肠癌腹腔镜超低位前切除术后的肛门动力学与肛门功能的相关性研究[J].实用癌症杂志,2016,31(3):452-454.

