急诊手术对控制颅内动脉瘤病情和改善预后的影响
王坤 李冰 刘光磊 陈建勇 赵鹏 樊永帅 张少虎 臧家蒙 王东起
颅内动脉瘤是临床上常见的疾病,由于发病早期的临床症状缺乏特异性,多数患者一旦被确诊,其病情已经发展到相对严重的程度[1]。研究显示[2],颅内动脉瘤发病机制复杂,常伴有免疫炎性反应,且颅内动脉瘤瘤壁中也存在大量炎性细胞浸润,发病后常伴有脑组织压迫,从而形成脑疝、瘤体破裂等。因此,加强急诊手术对控制患者病情,改善预后具有重要的意义。急诊手术是颅内动脉瘤常用的治疗方法,包括[3-4]急诊血管内栓塞介入和急诊显微手术等,但对术式的选择尚缺乏统一的标准。因此,笔者以2015年4月至2017年7月收治的颅内动脉瘤患者106例作为研究对象,探讨血管内栓塞介入与显微急诊手术在颅内动脉瘤治疗中的效果及在改善预后中的作用。
临床资料与方法
一、一般资料
纳入标准:(1)符合颅内动脉瘤临床诊断标准者[5]。(2)病情变化较快,均需要行急诊手术治疗。(3)术前均经过数字减影血管造影(digital subtraction angiography,DSA)检查得到确诊,且无介入栓塞病史者。排除标准:(1)合并开颅手术病史且由于颅内动脉瘤介入栓塞病史者。(2)无法确定病情或难以遵循医嘱完成检查、手术治疗者。选择2015年4月至2017年7月自愿到青岛市西海岸新区人民医院神经外科接受治疗的106例颅内动脉瘤患者为研究对象,其中男性59例,女性47例,年龄27~76岁,平均(45.69±6.33)岁。按随机数字法将106例患者分为对照组和观察组。对照组53例,其中男性29例,女性24例;年龄27~74岁,平均(56.37±7.93)岁。疾病类型:后交通动脉瘤10例,前交通动脉瘤16例,大脑前动脉瘤14例,大脑中动脉瘤13例。Hunt-Hess分级:Ⅱ级7例,Ⅲ级10例,Ⅳ级20例,Ⅴ级16例。观察组53例,其中男性30例,女性23例;年龄28~76岁,平均(57.02±7.98)岁。疾病类型:后交通动脉瘤11例,前交通动脉瘤17例,大脑中动脉瘤14例,大脑前动脉瘤11例。Hunt-Hess分级:Ⅱ级9例,Ⅲ级11例,Ⅳ级18例,Ⅴ级15例。本研究均得到青岛市西海岸新区人民医院伦理委员会同意,患者及家属对手术方案具备知情权。
二、治疗方法
1.对照组:采用急诊血管内栓塞介入治疗。为了提高手术成功率,降低血管痉挛发生率,手术前、后均采用尼莫地平治疗。患者行全身麻醉,待麻醉生效后进行消毒铺巾,经股动脉穿刺,插管,在椎动脉或颈动脉部位留置导管,并将其放置在动脉瘤体,将其置入可脱性弹簧圈中、环绕,采用造影进行确认栓塞效果,待满意后解脱,将导管撤出,留置导管鞘,加压包扎后1 d制动。
2.观察组:利用显微手术治疗。患者取仰卧位,全身麻醉,从标准翼点入路,在显微镜下完成侧裂池的解剖,开启交叉池后将脑脊液进行释放,降低颅内压;充分暴露动脉瘤,完成动脉瘤夹闭手术。手术过程中加强止血并用罂粟碱棉片覆盖5 min。对于瘤颈相对较宽者,先缩小瘤颈然后再行夹闭手术,确定夹闭情况,将颅腔关闭后完成手术。
三、观察指标
(一)炎症因子水平
两组患者于手术前和手术后次日早晨空腹抽取静脉血3 mL,完成血清分离后采用酶联免疫吸附试验测定肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)和白细胞介素-6(interleukin-6,IL-6)水平,有关操作严格遵循仪器、试剂盒说明书完成[6-7]。
(二)治疗预后
分别计数两组手术后恢复良好、残疾、植物人及死亡例数,并分别计算其百分比。
四、统计学分析

结 果
一、两组患者手术前后炎症因子水平比较
两组术前TNF-a及IL-6水平差异无统计学意义(P均>0.05),且术后TNF-a及IL-6水平均得到明显下降。但是观察组与对照组术后TNF-a及IL-6水平差异无统计学意义(P均>0.05)。见表1。

表1 不同术式治疗颅内动脉瘤患者手术前、后炎症因子水平比较
注:TNF-α为肿瘤坏死因子-α,IL-6为白细胞介素-6;观察组患者采用显微手术治疗,对照组患者采用急诊血管内栓塞介入治疗
二、两组患者预后比较
观察组患者手术后治愈、恢复良好率高于对照组(P<0.05);观察组残疾率、植物生存发生率及死亡率,均低于对照组(P均<0.05),见表2。
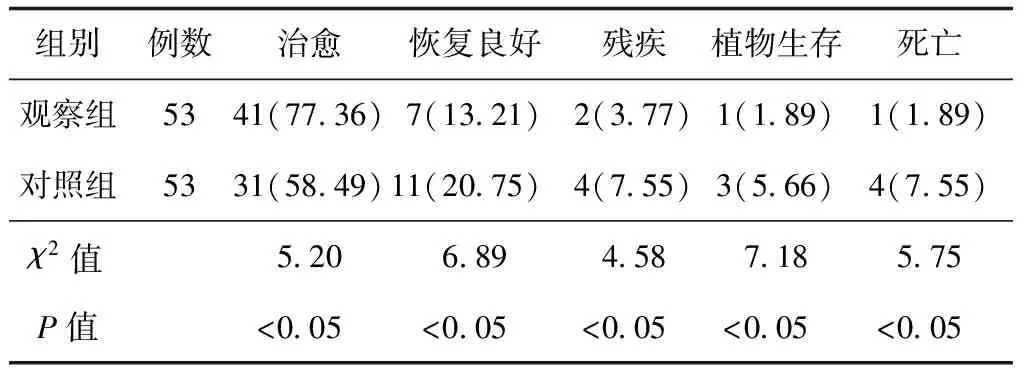
表2 两组颅内动脉瘤患者治疗预后比较[n(%)]
注:观察组患者采用显微手术治疗,对照组患者采用急诊血管内栓塞介入治疗
讨 论
颅内动脉瘤是指发生在颅内动脉管壁上的异常膨出,是引起蛛网膜下腔出血的重要原因,发病后容易增加脑内血肿、脑疝的发生率。对于生存患者中约有50.0%伴有偏瘫、失语、失明等神经功能障碍,影响患者预后[8]。颅内动脉瘤发病机制复杂,常见诱因包括遗传因素、血流动力学作用、高血压及动脉粥样硬化等。文献报道显示[9],颅内动脉瘤瘤壁中存在大量巨噬细胞、淋巴细胞等,炎性细胞浸润到血管壁层间,产生炎性级联反应,引起血管壁细胞凋亡,动脉瘤扩张、膨出,甚至发生破裂。
近年来,急诊手术在颅内动脉瘤治疗中得到应用,且效果理想。本研究中,两组患者手术后的静脉血TNF-a及IL-6水平均较手术前得到明显降低,但是组间比较差异无统计学意义(P>0.05)。由此看出:急诊手术的使用有助于降低炎症因子水平,从而延缓病情发展,避免病情反复、持续进展。急诊手术是颅内动脉瘤的常用治疗方法,通过手术能避免瘤体再度破裂出血,有助于减少脑血管痉挛发生[10]。
目前,临床上急诊手术类型较多,包括血管内栓塞介入、显微手术等,但是针对何种患者选择何种手术方法仍缺乏统一的标准。国内学者研究表明:将血管内栓塞介入用于颅内动脉瘤患者的效果理想,尤其是对海绵窦段动脉瘤患者,有助于控制患者病情发展,改善患者预后[11]。但是,部分学者认为[12]颅内动脉瘤患者采用显微手术时效果理想,能在显微镜的帮助及支持下预防、改善颅内再出血和脑出血痉挛发生率,有助于降低并发症发生率,提高临床治疗效果,从而能降低病死率。本研究中,观察组患者术后治愈、恢复良好率高于对照组(P<0.05);观察组残疾率、植物生存发生率及死亡率均低于对照组(P均<0.05)。由此看出,急诊显微手术的使用有助于改善患者预后,降低临床病死率,促进患者早期恢复。对于无脑疝并且生命体征平稳的颅内动脉瘤患者,宜采用血管内栓塞介入治疗。对于治疗无效者,则可以考虑显微手术治疗[13]。因此,颅内动脉瘤患者发病后宜尽早手术治疗,根据患者生命体征、疾病严重程度等选择合适的手术方法,手术过程中应密切观察患者生命体征,动态了解患者病情变化情况。对于单一采用血管内栓塞介入或显微手术治疗效果不佳者,则可以将两种手术联合起来,发挥不同手术治疗优势,使得患者的治疗更具针对性,避免延误最佳治疗时机[14]。
综上所述,急诊血管内栓塞介入和急诊显微手术均能控制颅内动脉瘤患者病情,但是急诊显微手术能获得更佳的手术预后,病死率更低,值得推广应用。
1 张喆,崔丙周,吕海欣,等.显微手术治疗颅内动脉瘤术后CVS发生的相关因素及对预后的影响[J].中国现代医学杂志,2016,26(16):127-130.
2 赵兵,吴俊,林福鑫,等.术前风险评分对高分级动脉瘤性蛛网膜下腔出血患者显微手术疗效的预测[J].中华神经外科杂志,2016,32(7):671-674.
3 梁华新,徐熙鹏,刘乃杰,等.颅内动脉瘤显微外科手术时机与患者近期及远期预后的关系[J].中华实验外科杂志,2017,34(1):130-133.
4 蒋世杰,张波,赵磊.外科手术与血管内治疗破裂颅内动脉瘤的疗效分析[J].重庆医学,2015,44(21):2921-2922.
5 侯青,徐跃峤,程玮涛,等.支架辅助弹簧圈栓塞颅内动脉瘤围手术期严重神经系统并发症的分析[J].中国脑血管病杂志,2016,13(5):262-265.
6 郑鹏锋,林章雅,康德智,等.锁孔夹闭手术治疗破裂脑动脉瘤预后的影响因素分析[J].中华神经医学杂志,2015,14(12):1230-1234.
7 Han J,Yang S,Zhang C,et al.Impact of intracranial pressure monitoring on prognosis of patients with severe traumatic brain injury:a PRISMA systematic review and meta-analysis[J].Medicine (Baltimore),2016,95(7):e2827.
8 张莹,杨新健.支架及弹簧圈栓塞治疗颅内动脉瘤的血流动力学研究进展[J].中国脑血管病杂志,2016,13(7):372-375.
9 黄充,李志强.影响颅内动脉瘤性蛛网膜下腔出血预后的相关因素分析[J].中华老年医学杂志,2016,35(6):596-599.
10 Cito S,Geers AJ,Arroyo MP,et al.Accuracy and reproducibility of patient-specific hemodynamic models of stented intracranial aneurysms: report on the Virtual Intracranial Stenting Challenge 2011[J].Ann Biomed Eng,2015,43(1):154-67.
11 李海洋,李永明,陈航,等.大脑中动脉动脉瘤破裂伴脑内血肿的急诊显微手术治疗[J].中华神经外科杂志,2016,32(7):679-682.
12 Thompson BG,Brown RD Jr,Amin-Hanjani S,et al.Guidelines for the Management of Patients With Unruptured Intracranial Aneurysms: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association[J]. Stroke,2015,46(8):2368.
13 张泽,魏砚砚,周长浩,等.右美托咪定用于减轻颅内动脉瘤患者麻醉诱导期血流动力学波动的临床价值[J].重庆医学,2015,35(4):520-522.
14 陈谦,程晓青,周长圣,等.4D-CTA联合全脑灌注成像在颅内动脉瘤术后随访中的应用价值[J].临床放射学杂志,2015,34(3):332-336.

