无创正压通气治疗二尖瓣置换术后急性左心衰竭疗效观察
靳中奎,李俊杰,杜德禄,王世杰
(新乡市中心医院心胸外科,河南 新乡 453000)
急性左心衰竭可迅速引起严重的低氧血症,是临床急症之一,具有起病急、病情重,病死率高的特点,需及时采取治疗措施,否则易导致患者死亡。二尖瓣置换术是心外科常规手术之一,术后如出现急性左心衰竭,应及时给予吸氧、强心、利尿,甚至机械通气,采取积极有效的治疗措施,纠正低氧血症,是抢救成功的关键[1]。无创正压通气(nasal positive pressure ventilation,NPPV)不需要气管插管,可有效避免传统有创机械通气治疗时引发的心脏骤停、肺部炎症等并发症。应用NPPV治疗急性左心衰竭因其独特的优势,越来越被心外科医生所接受。为探讨NPPV治疗二尖瓣置换术后合并急性左心衰竭的疗效,本研究对二尖瓣置换术后合并急性左心衰竭患者进行了NPPV治疗,取得了良好的效果,现报道如下。
1 资料与方法
1.1一般资料选择2009年4月至2017年8月在新乡市中心医院行二尖瓣置换术后出现急性左心衰竭患者60例,患者均符合二尖瓣置换术后急性左心衰竭诊断标准[2]。排除标准:收缩压<90 mmHg(1 mmHg=0.133 kPa);意识障碍,无自主呼吸;严重急性左心衰竭,咳大量粉红色泡沫痰,或气道持续排痰;不能与面罩很好密闭者、严重肝肾功能损害;上消化道出血及气胸等;合并冠状动脉粥样硬化性心脏病患者。本研究经医院伦理委员会通过,与患者家属签订知情同意书。根据治疗方法将患者分为对照组和NPPV组,每组30例。对照组:男11例,女19例;年龄57~71(63.2±3.8)岁;既往有高血压病15例,冠状动脉粥样硬化性心脏病12例,糖尿病10例。NPPV组:男14例,女16例;年龄58~72(65.4±4.7)岁;既往有高血压病20例,冠状动脉粥样硬化性心脏病14例,糖尿病8例。2组患者的性别、年龄以及既往病史等一般资料比较差异无统计学意义(P>0.05)。
1.2治疗方法对照组患者给予面罩加鼻导管双路高流量吸氧、强心、利尿、扩血管等药物治疗,纠正水电解质及酸解平衡紊乱。NPPV组患者在对照组治疗的基础上,采用德国MAQUET SERVO-i型呼吸机给予NPPV。选择同步间歇通气指令+压力支持通气正压通气模式,呼吸机参数模式设定(S/T):潮气量 8~10 mL·kg-1,自主呼吸支持模式5~10 cmH2O(1 cmH2O= 0.098 kPa),呼气终末正压 2~3 cmH2O,氧浓度40%~100%。NPPV组根据患者临床表现、动脉血气分析结果调整呼吸机参数,直至动脉血氧饱和度>90%。当患者病情稳定后撤机改为鼻导管供氧。
1.3观察指标免疫荧光快速测定法检测2组患者治疗前及治疗后6、24 h血浆中N-端脑钠肽前体(N-terminal pro-B-type natriuretic peptide,NT-proBNP)水平;记录治疗前及治疗后2、6、24 h呼吸频率、心率、氧分压等指标;治疗效果;治疗过程中的不良反应。如患者在治疗过程中缺氧症状不能改善,严重心律失常、呼吸、氧分压等指标不能改善,则再次气管插管行有创机械通气。
1.4疗效评价标准(1)显效:治疗1 h后呼吸困难、胸闷、心悸明显缓解,呼吸频率、心率、血压明显改善,肺部啰音减少;(2)有效:治疗1 h后呼吸困难、胸闷、心悸有所缓解,呼吸频率、心率、血压得到改善,肺部啰音减少;(3)无效:呼吸困难、胸闷、心悸无缓解,吸频率、心率、血压无改善,肺部啰音无变化。有效率=(显效例数+有效例数)/总例数×100%。

2 结果
2.12组患者临床疗效比较对照组患者中2例因低氧血症长期不能改善,改为二次气管插管治疗,NPPV组1例患者因不能耐受面罩,改为二次气管插管治疗,该3例患者不纳入统计分析。对照组最终28例患者纳入疗效分析,其中显效13例、有效13例、无效2例,总有效率为92.4%(26/28);NPPV组最终29例患者纳入疗效分析,其中显效16例、有效12例、无效1例,总有效率为96.6%(28/29)。2组患者总有效率比较差异无统计学意义(χ2=1.25,P>0.05)。
2.22组患者血浆中NT-proBNP水平比较结果见表1。2组患者治疗前血浆中NT-proBNP水平比较差异无统计学意义(P>0.05)。2组患者治疗后6、24 h血浆中NT-proBNP水平均低于治疗前,差异有统计学意义(P<0.05)。治疗后6、24 h,NPPV组患者血浆中NT-proBNP水平均低于对照组,差异有统计学意义(P<0.05)。
表12组患者血浆NT-proBNP水平比较
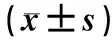

组别nNT-proBNP/(pg·L-1)治疗前治疗后6 h治疗后24 h对照组308 542.1±125.33 125.5±116.6a1 643.2±160.6aNPPV组309 010.3±147.32 326.3±132.1ab886.4±58.3ab
注:与治疗前比较aP<0.05;与对照组比较bP<0.05。
2.32组患者治疗前后呼吸频率、血氧饱和度、心率及氧分压比较结果见表2。2组患者治疗前呼吸频率、血氧饱和度、心率及氧分压比较差异均无统计学意义(P>0.05)。2组患者治疗后2、6、24 h时的呼吸频率、心率显著低于治疗前,血氧饱和度及氧分压显著高于治疗前,差异均有统计学意义(P<0.05)。NPPV组患者治疗后6、24 h氧分压显著高于对照组,差异有统计学意义(P<0.05);NPPV组患者治疗后2 h氧分压与对照组比较差异无统计学意义(P>0.05);2组患者治疗后各时间点的呼吸频率、血氧饱和度及心率比较差异均无统计学意义(P>0.05)。
表22组患者治疗前后呼吸频率、血氧饱和度、心率及氧分压比较
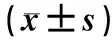

组别n呼吸频率/(次·min-1)血氧饱和度/%心率/(次·min-1)氧分压/mmHg对照组30 治疗前34±283.1±6.6 115±764.1±5.4 治疗后2 h29±2a86.1±6.6a109±4a71.1±6.3a 治疗后6 h26±3a90.1±4.6a100±4a79.1±10.1ab 治疗后24 h22±2a93.7±2.3a95±5a98.1±6.5abNPPV组30 治疗前34±382.1±7.1118±962.2±5.3 治疗后2 h25±2a91.3±1.6a106±3a75.2±5.7a 治疗后6 h22±2a95.1±2.1a97±4a94.4±5.1ab 治疗后24 h16±2a98.7±1.5a88±5a108.1±10.3ab
注:与治疗前比较aP<0.05;与对照组比较bP<0.05;1 mmHg=0.133 kPa。
2.4不良反应NPPV组6例患者出现胃胀气,给予胃肠减压后消失,未出现呼吸机相关性肺炎。2组均未出现死亡病例。
3 讨论
二尖瓣置换术后导致急性左心衰竭的主要原因有:手术创伤、气道分泌物增加、咳痰能力下降、心肌顿抑和术后心功能下降等因素[3]。急性左心衰竭的常规治疗包括吸氧,强心、利尿及扩血管等。对于已用上述治疗不能改善的左心衰竭,应给予二次气管插管机械通气。但气管插管存在易合并肺部感染,长时间不能脱机等缺陷,而NPPV不会加重肺部感染,且不易造成继发性肺损伤,这一优势为治疗二尖瓣置换术后急性左心衰竭提供了新思路。NPPV改善心功能机制可能为:胸腔内压升高,体循环回心血量减少,减轻左心前负荷;胸内正压降低心室跨壁压,抵消左心室收缩需要对抗的胸内负压,并能反射性抑制交感神经兴奋性,减轻心脏后负荷,从而缓解心力衰竭症状[4];同时,NPPV能改善冠状动脉血量,增加心肌供养,对于二尖瓣置换术后心功能恢复提供充分血供[5],从而促使心功能恢复。有研究显示,NPPV可以减轻患者的痛苦,提高治疗效果[6]。本研究结果显示,对照组和NPPV组患者治疗后2、6、24 h的呼吸频率、血氧饱和度、心率及氧分压明显改善,且NPPV组改善程度优于对照组
NT-proBNP的浓度可反映短期内新和成脑钠肽的水平,有助于评估左心衰竭的严重程度和预后[7]。同时,NT-proBNP也可以反映左心衰竭的治疗效果[8],对于急性左心衰竭短期疗效评定有一定价值。NPPV降低NT-proBNP的可能机制为,胸腔内压升高,回心血量减少,心室张力下降,导致脑钠肽下降,降低了NT-proBNP的浓度[9]。本研究结果显示,2组患者治疗后血浆NT-proBNP水平均较治疗前降低,且NPPV组下降更为明显,表明NPPV组可提高临床疗效,改善患者心功能。
综上所述,在常规治疗基础上联合NPPV治疗二尖瓣置换术后合并急性左心衰竭,可短期内提高临床疗效,较快降低患者血浆NT-proBNP的水平。NPPV是一种安全、有效的治疗二尖瓣置换术后急性左心衰竭的治疗方法,值得在临床推广应用。
参考文献:
[1] 沈斌,戴莉莉,陈晓红,等.无创辅助通气治疗慢性阻塞性肺疾病合并急性左心衰竭的疗效[J].临床肺科杂志,2013,18(3):506-507.
[2] 叶任高,陆再英.内科学[M].6版.北京:人民卫生出版社,2005:165-167.
[3] GRUBITZSCH H,ANSORGE K,WOLLERT H G,etal.Stunned myocardium after off-pump coronary artery bypass grafting[J].AnnalsofThoracicSurgery,2001,71(1):352.
[4] 杨晓燕,张军汉,李海明,等.无创呼吸机改善重度心衰患者心功能临床观察[J].内科,2010,5(4):367-368.
[5] MASSYOSHI Y,TOSHIAKI K,HIDETOSHI M,etal.Enhancenent of cardiac performance by bilevel positive airway pressure ventilation in heart failure[J].JCardFail,2012,18(12):912-918.
[6] 刘东,李定武,张智喜.无创正压通气对急性左心衰患者血浆高敏肌钙蛋白T水平的影响[J].中国全科医学,2011,14(17):1908-1910.
[7] 中华医学会心血管分会,中华心血管病杂志委员会.中国心力衰竭诊断与治疗指南[J].中华心血管病杂志,2014,42(2):98-122.
[8] 周哲惠,宋雅欣,刘沁,等.NT-proBNP评估无创正压通气治疗急性左心衰的疗效[J].血管康复医学杂志,2016,25(2):167-171.
[9] 中华医学会心血管分会.慢性心力衰竭诊断与治疗指南[J].中华心血管病杂志,2007,35(12):1076-1079

