Microsphaeropsis arundinis引起面部皮肤暗色丝孢霉病一例
冯雨苗 吴丽娟 王淼淼 孙澜 曾学思 沈永年 吕桂霞 刘维达
215001苏州,南京医科大学附属苏州医院皮肤科(冯雨苗、吴丽娟、孙澜);苏州大学附属第一医院皮肤科(王淼淼);中国医学科学院 北京协和医学院 皮肤病医院病理科(曾学思),真菌科(沈永年、吕桂霞、刘维达)
暗色丝孢霉是少见的机会致病真菌,一般因局部外伤接种或吸入而致病,常引起免疫受损者患病。Microsphaeropsisarundinis(M.arundinis)是一种植物寄生的无性期暗色真菌,属于半知菌亚门、腔孢纲、球壳孢目、球壳孢科、小球壳孢属。国内外罕见M.arundinis引起皮肤软组织感染的报道,截至2017年4月,亚洲仅有3例M.arundinis引起皮肤软组织感染报道[1-2]。本文报道1例M.arundinis感染引起的暗色丝孢霉病,该患者发病至今未发现免疫缺陷,且病程较长,一直误诊,值得临床重视。
一、病历资料
患者男,55岁,面部斑块20余年。20余年前无明显诱因鼻部及左面颊红斑、丘疹,无明显痛痒,未予处理。皮损逐渐融合扩大,并出现轻度皮肤增生脱屑,曾自行外用药膏无效(用药不详),一直未正规治疗。之后皮损渐向鼻背及右侧面颊蔓延,在原有皮损上出现疣状增生突起。为进一步诊治至南京医科大学附属苏州医院皮肤科就诊。既往体健,安徽市民,久居当地。病程中无反复发热、关节痛等全身不适,否认糖尿病、结核病、红斑狼疮等慢性病及外伤史。临床怀疑深部真菌感染,遂行皮肤组织病理检查、真菌镜检及培养。体检:各系统检查无特殊。皮肤科检查:鼻部、双面颊、口唇上方见大片淡红色斑块,少量脱屑,鼻背部疣状增生,鼻尖1个黄豆大小疣状突起(图1)。
二、实验室检查
1.血尿常规、生化全套、抗核抗体检查均正常。
2.皮损组织病理检查:表皮假上皮瘤样增生,角质层中可见菌丝样结构。真皮内弥漫炎症细胞浸润,主要有中性粒细胞、淋巴细胞、组织细胞以及多核巨细胞。在多核巨细胞内可见孢子样结构(图2)。过碘酸-雪夫(PAS)染色显示角质层中紫红色菌丝样结构,真皮层紫红色圆形孢子及芽生孢子(图3)。抗酸染色未见分枝杆菌。
3.真菌镜检:刮取皮屑直接镜检见真菌孢子结构(图4)。
4.真菌培养及药物敏感性试验:取鼻背皮损组织碎片,接种于沙氏葡萄糖琼脂培养基(SDA),25℃、37℃培养10 d,均见灰褐色绒毛状菌落生长。将菌转种于SDA和马铃薯葡萄糖琼脂培养基(PDA),培养3 d后均长出灰绿色或灰褐色短绒毛状菌落,周围有灰白色边缘,PDA培养基生长较慢,7 d后菌落中央有隆起(图5)。玻片小培养(PDA):镜下见分生孢子器结构,内有大量孢子,另见分隔分支的暗色菌丝(图6)。温度试验:将菌种接种于试管SDA,分别置于25、27、32、37、40、42℃培养,42℃无菌落生长。体外真菌药敏试验:采用美国临床实验室标准化协会(CLSI)M38-A2微量液基稀释法,结果示该菌株对伊曲康唑、伏立康唑、泊沙康唑、两性霉索B敏感,对5-氟胞嘧啶、氟康唑、卡泊芬净、米卡芬净、阿尼芬净耐药。
5.分子生物学检测:用试剂盒提取菌落基因组DNA,PCR扩增采用真菌通用引物ITS1(5′-TCCGTAGGTGAACCT GCGG-3′)和ITS4(5′-TCCTCCGCTTATTGATAT-3′),预变性95 ℃ 5 min;95 ℃ 45 s,54 ℃ 30 s,72 ℃ 75 s,共30个循环,72℃延伸5 min。扩增产物采用15 g/L琼脂糖凝胶进行电泳,得到1条约500 bp的DNA片段。将PCR扩增产物送生工生物工程(上海)股份有限公司进行碱基序列测定,结果显示产物为594 bp。将测序结果上传GenBank获得Accession number(KY992587),并进行BLAST分析完成菌种的分子鉴定。比对结果显示,该菌株与Microsphaeropsis arundinis(M.arundinis,accession number:EF094555[4])的 ITS 片段序列99%符合。
三、诊断与治疗
结合临床和实验室检查诊断为M.arundinis所致皮肤暗色丝孢霉病。CO2激光去除鼻尖疣状突起,口服伊曲康唑胶囊200 mg,每天2次,2个月后皮损基本消退(图7),连服3个月后皮损完全消退并停药,6个月后电话随访无复发。治疗期间及治疗结束时监测肝功能无异常。
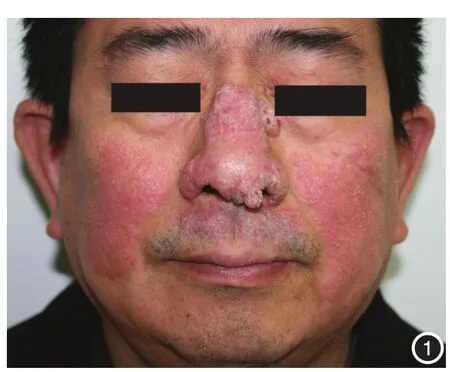
图1 患者鼻部、双面颊、口唇上方见淡红色斑块,鼻背部疣状增生
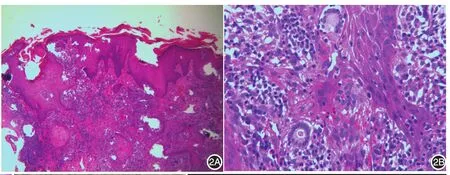
图2 皮损组织病理 2A:表皮假上皮瘤样增生,真皮内弥漫炎症细胞浸润(HE×40);2B:多核巨细胞内见孢子样结构(HE×400)

图3 真皮层紫红色圆形孢子及芽生孢子(PAS染色×400)
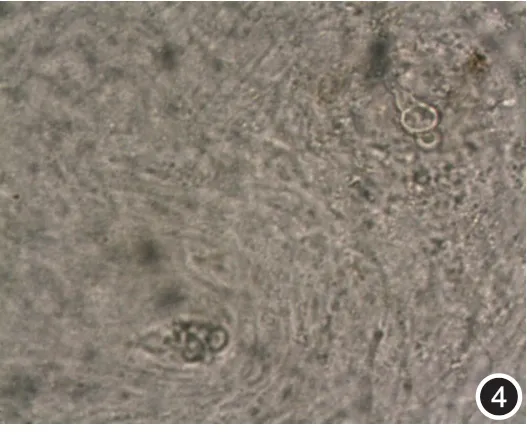
图4 光学显微镜下见真菌孢子结构(×400)
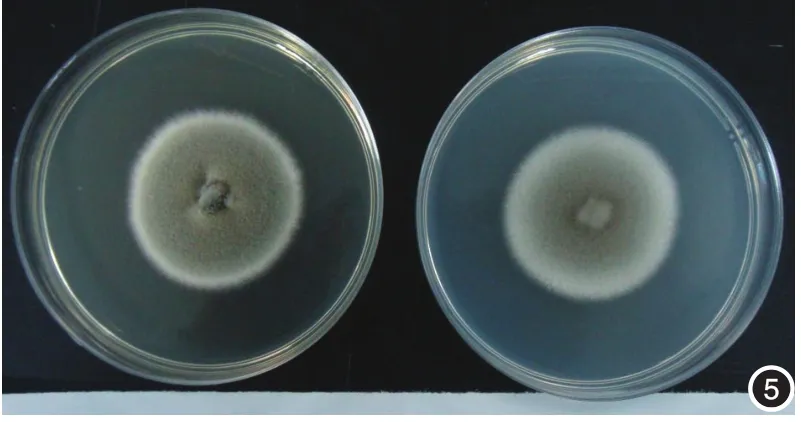
图5 沙氏葡萄糖琼脂培养基和马铃薯葡萄糖琼脂培养基培养7 d,出现灰褐色短绒毛状菌落,周围灰白
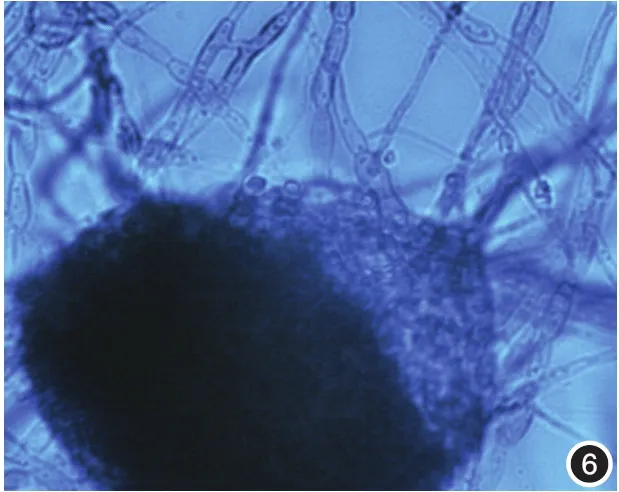
图6 玻片小培养后镜下见分生孢子器结构,内有大量孢子,另见分隔分支的暗色菌丝(×400)

图7 治疗2个月后皮损基本消退
四、讨论
对国内外M.arundinis感染病例[2-6]进行总结发现,该病一般为亚急性发病,病程1个月至2年,患者均因自身免疫性疾病或长期接受糖皮质激素等免疫抑制剂治疗,部分患者同时合并糖尿病、慢性肾病等,因此认为M.arundinis主要感染免疫缺陷患者。本例患者到目前为止尚未发现有免疫性疾病或其他免疫缺陷情况,提示该菌还可以引起免疫正常人群感染。不同的是正常人感染后临床更为隐匿,病程更长(本例患者病史长达20余年),皮损面积更大,但自觉症状轻微,难以引起患者重视而诊治。免疫正常人群感染该菌易误诊漏治,值得临床关注。
腔孢纲真菌感染通常通过外伤接种,导致局部皮肤软组织感染。虽然目前的报道大部分患者均无明显的外伤史,但M.arundinis主要感染部位为肢端,包括手、足、肘膝、前臂、小腿、踝,表现为斑块、溃疡、皮下结节,部分呈孢子丝菌病样。本例病患表现为面部疣状斑块,尚属国内外首次报道,但亦为易受外伤的暴露部位,提示该菌的主要致病途径可能为外伤接种。除人类感染外,国外也有动物前肢感染M.arundinis的报道[7],而2015年澳大利亚报道[6]的1例下肢感染M.arundinis患者,发病前数周患处有宠物猫抓伤史,否认其他外出活动史,提示不排除动物间接感染致病的可能。现在家养宠物日益增多,今后临床还需考虑通过宠物感染该菌的可能。
本例皮损组织病理表现为典型的感染性肉芽肿,可见孢子、菌丝结构。小球壳孢属产孢方式为内壁芽生瓶梗式,需要与其他致病性腔孢纲真菌如毛双孢属、茎点霉属等鉴别,一般可通过孢子的大小和形态相鉴别[6],但腔孢纲真菌诱导产孢较困难,仅通过形态学常难以鉴定到种。近年随着分子生物学发展,可通过基因测序比对鉴定到菌种,这可能也是人感染M.arundinis的报道逐年增多的原因之一。目前尚无M.arundinis感染的标准治疗方案,现有治疗方法主要包括抗真菌药物、温热疗法、手术切除[2]。已报道抗真菌药物主要有伊曲康唑、泊沙康唑、伏立康唑、特比萘芬、两性霉素B等,少数患者联合温热疗法、手术切除。体外药敏提示本例致病菌株对伊曲康唑、伏立康唑、泊沙康唑、两性霉索B敏感,患者口服伊曲康唑治疗1个月后面部皮损明显改善,3个月后皮损消退。虽然患者病程长达20余年,但疗效较好,可能与患者无免疫缺陷有关。

