2型糖尿病患者血压水平与肾功能相关性分析
刘洪萍,廖德汉,魏径虹,韦翠美,胡豪飞
深圳市第二人民医院(深圳大学第一附属医院) 肾内科,广东 深圳 518035
临床上约20%~40%的糖尿病患者进展为糖尿病肾病[1]。糖尿病肾病的主要临床表现为微量蛋白尿和肾功能改变,肾小球率过滤是反映肾功能的主要指标。而大部分糖尿病肾病患者又可进一步发展至终末期肾病(end-stage renal disease,ESRD)。糖尿病患者常伴有高血压,研究证实,高血压是糖尿病肾病患者肾功能进展的独立危险因[2]。但在糖尿病患者中,收缩压、舒张压、平均动脉压及脉压差分别与肾功能的关系及其对糖尿病患者肾功能预后的影响,尚不完全明确。本研究拟探讨2型糖尿病患者收缩压、舒张压、平均动脉压及脉压差与肾功能及预后之间的关系,为糖尿病及糖尿病肾病患者发展至ESRD的预防提供参考。现报道如下。
1 对象与方法
1.1 研究对象 回顾性分析自2011年1月至2015年12月间在深圳市第二人民医院肾内科、内分泌科住院的2型糖尿病患者的临床资料。研究期间第一次住院时的检查结果作为基线资料,此后我院规律门诊或者住院随访,至少每3个月随访1次的患者纳入研究,研究截止时间2016年6月30日,研究终点为肌酐翻倍或者进入ESRD,共有265例患者纳入研究。随访时间3~60个月,平均(15.2±0.6)个月。所有患者均排除急慢性感染、肿瘤及其他非糖尿病疾病引起的继发性肾疾病。所有患者均未接受透析治疗,不排除曾有高血压病史、服用降压药物的患者。本研究主要研究基线血压与尿蛋白及肾功能的相关性,以及基线血压控制水平对2型糖尿病患者肾功能预后的影响。本研究得到深圳市第二人民医院伦理委员会批准。
1.2 研究方法
1.2.1 临床资料收集 收集患者年龄、性别、糖尿病病程、高血压病史、身高、体质量指数(body massindex,BMI)等基本人口学资料。抽取空腹12 h后静脉血,检测血尿素氮(blood urea nitrogen,BUN)、血肌酐(serum creatinine,Scr)、血尿酸(serum uric acid,SUA)、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白(high-density lipoprotein,HDL)、低密度脂蛋白(low-density lipoprotein,LDL)、糖化血红蛋白(hemoglobin A1C,HbA1C)、空腹血糖等生化指标。留取24 h尿液,女性于月经期结束后留取,检测尿白蛋白排泄率(urinary albumin excretion rate,UAER)和(或)24 h尿蛋白定量。表皮生长因子受体(epidermal growth factor receptor,eGFR)由肾病膳食改良试验(modification of diet in renal disease,MDRD)方程评估[3]。eGFR≥60 ml·min-1·1.73 m-2定义为肾功能正常;eGFR<60 ml·min-1·1.73 m-2定义为肾功能降低。
1.2.2 血压指标的测量 患者安静环境下静坐30 min后检测肱动脉血压,取两次测量结果的平均值,收缩压≥140 mmHg(1 mmHg=0.133 kPa)或舒张压≥90 mmHg为高血压;脉压差为(收缩压-脉压差),脉压差≥60 mmHg为脉压差增高;平均动脉压为(舒张压+1/3脉压差),平均动脉压≥105 mmHg为平均动脉压偏高。
1.2.3 分组方法 根据患者血压水平分为高血压组和正常血压组;根据脉压差分为正常脉压差组和脉压差偏大组;按照eGFR水平分为eGFR≥60 ml·min-1·1.73 m-2组和eGFR<60 ml·min-1·1.73 m-2组;根据患者UAER或者24 h尿蛋白量分为正常蛋白尿组(UAER<20 μg/min)、微量蛋白尿组(UAER为20~200 μg/min)和临床蛋白尿组(UAER>200 μg/min或24h尿总蛋白量≥0.5 g)。
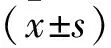
2 结果
2.1 高血压与血压正常患者临床资料比较 本研究共265例患者,其中,高血压患者137例,血压正常者128例。血压正常组与高血压组患者之间的性别构成、年龄、糖尿病病程、BMI、SUA、空腹血糖、HbA1C、HDL等指标比较,差异均无统计学意义(P>0.05);而与正常血压组比较,高血压组患者Scr、BUN、24 h尿总蛋白量、24 h尿白蛋白量、TG、TCHO、LDL等水平均升高(P<0.05),且高血压组中有高血压病史者比例较高(81.7%比46.0%,χ2=36.76,P<0.01)、eGFR降低(P<0.01)。
2.2 正常脉压差组与脉压差增高组临床指标比较 正常脉压差组(n=140)与脉压差增高组(n=125)患者的性别构成、BMI、空腹血糖、HbA1C、TG、LDL、HDL等指标比较,差异均无统计学意义(P>0.05);与正常脉压差组比较,脉压差增高组患者年龄偏大(P<0.01),糖尿病病程较长(P<0.01),Scr、BUN、SUA、24h尿总蛋白量、24h尿白蛋白量、TCHO等水平均升高(P<0.05),且脉压差增高组有高血压病史者比例较高(83.2%比47.8%,χ2=36.04,P<0.01)、eGFR降低(P<0.01)。
2.3 按照肾功能分组患者血压相关指标比较 与eGFR≥60 ml·min-1·1.73 m-2组(n=189)比较,eGFR<60 ml·min-1·1.73 m-2组(n=76)患者收缩压、平均动脉压偏高(P<0.01),脉压差偏大(P<0.01),且eGFR<60 ml·min-1·1.73 m-2组有高血压病史者的比例偏高(88.1%比55.0%,χ2=25.99,P<0.01)。而两组舒张压比较,差异无统计学意义(P>0.05)。进一步探索发现,随着慢性肾病(chronic kidney disease,CKD)分期的增加,收缩压、平均动脉压、脉压差水平呈逐步升高趋势,而舒张压水平与CKD分级之间无明显关联(图1)。
2.4 按尿蛋白分组患者血压相关指标比较 正常蛋白尿组、微量蛋白尿组与临床蛋白尿组患者收缩压、舒张压、平均动脉压、脉压差、合并高血压病史比例比较,差异均有统计学意义(P<0.05)。其中,正常蛋白尿组脉压差最低,临床蛋白尿组最高;正常蛋白尿组伴有高血压病史患者的比例最低,临床蛋白尿组最高;与正常蛋白尿组及微量蛋白尿组比较,临床蛋白尿组患者收缩压、平均动脉压偏高(P<0.01)。与正常蛋白尿组比较,临床蛋白尿组患者舒张压偏高(P<0.05)。进一步探索发现,随着尿蛋白分组的增加,收缩压、平均动脉压、脉压差逐步升高,而舒张压水平与尿蛋白分组之间无明显关联(图2)。
2.5 血压相关指标与临床指标相关性分析 相关性分析结果显示,收缩压与年龄、BMI、Scr、BUN、SUA、24 h尿白蛋白量、24 h尿总蛋白定量、TCHO、TG、LDL呈正相关,与eGFR呈负相关(P<0.05)。舒张压与年龄、糖尿病病程、24 h尿总蛋白定量、空腹血糖、HbA1C、TCHO、TG、LDL呈正相关(P<0.05)。平均动脉压与BMI、Scr、BUN、24 h尿白蛋白定量、24 h尿总蛋白定量、TG、TCHO、LDL呈正相关(P<0.05),与eGFR呈负相关(P<0.05)。脉压差与年龄、糖尿病病程、Scr、BUN、SUA、尿总蛋白定量、尿白蛋白定量、TCHO呈正相关(P<0.05),与eGFR呈负相关(P<0.05)。
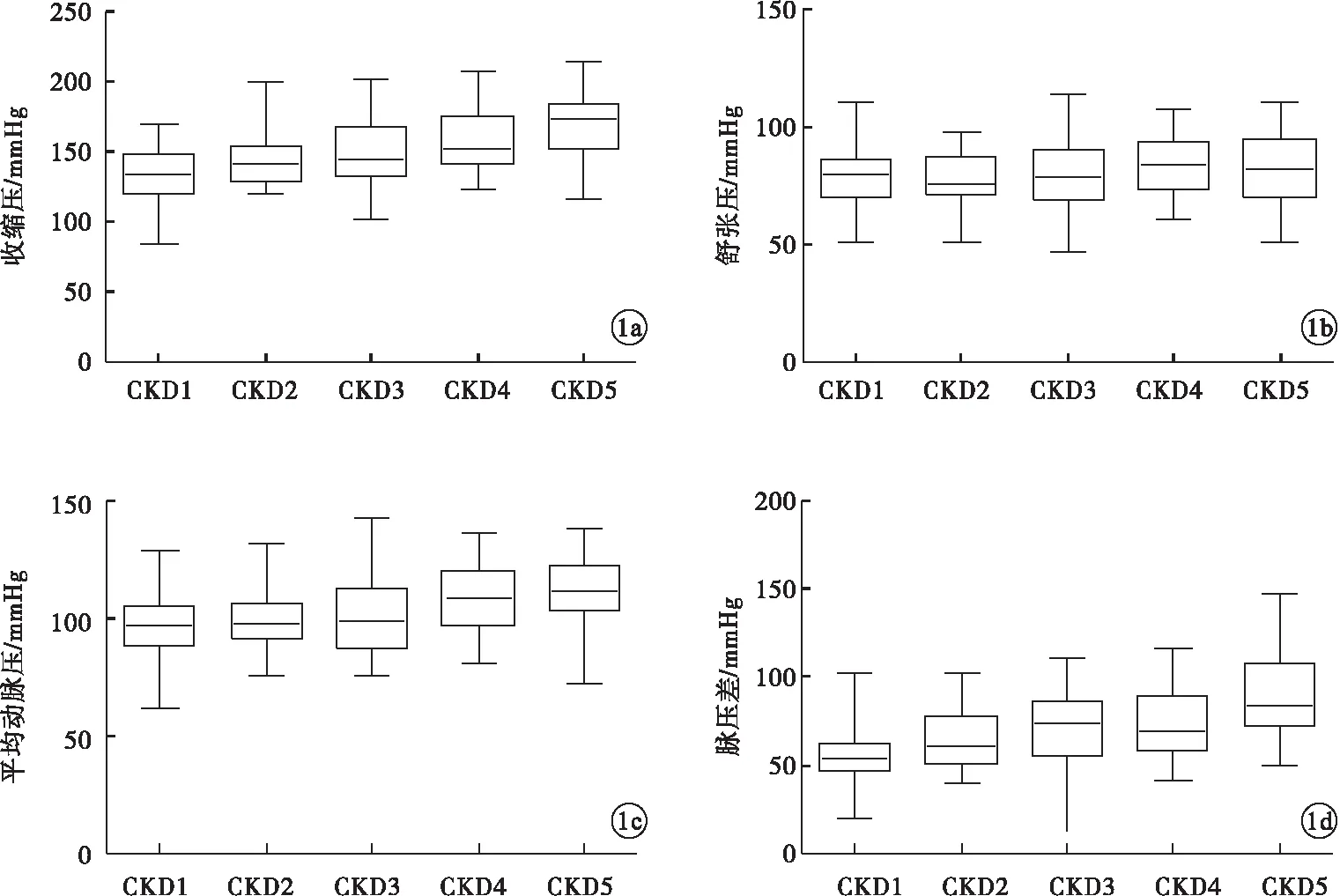
图1 收缩压、舒张压、平均动脉压及脉压差随CKD分期变化的趋势
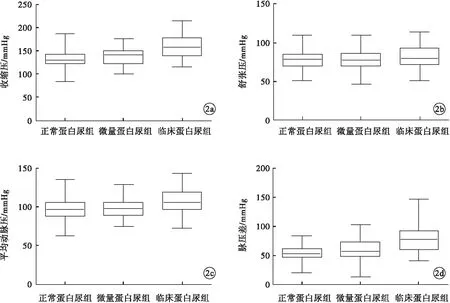
图2 收缩压、舒张压、平均动脉压及脉压差随尿蛋白分组的升高变化的趋势
2.6 基线血压控制水平对糖尿病患者肾功能预后的Kaplan-Meier生存分析 Kaplan-Meier生存分析中,对265例患者以纳入研究后至研究终点的时间为生存时间,以(进入研究终点与否)状态为因变量,分别比较基线高收缩压与正常收缩压、高舒张压与正常舒张压、脉压差增高与正常脉压差、平均动脉压偏高与正常平均动脉压两种情况对糖尿病患者肾功预后的影响,得出生存曲线。共有52例患者进入研究终点,其中,肌酐翻倍的患者23例,进入ESRD的患者29例。结果提示,高收缩压、高平均动脉压及脉压差偏大的患者肾功能预后较差。见图3。
图3 糖尿病患者基线血压控制水平对肾功能预后影响的生存曲线
2.7 基线血压控制水平对糖尿病患者肾功能预后影响的单因素与多因素Cox回归分析 在单因素Cox回归分析中,对265例患者以纳入研究后至研究终点的时间为生存时间,以(进入研究终点与否)状态为因变量,分别以收缩压、舒张压、脉压差、平均动脉压指标作为自变量进行单因素Cox回归分析,结果显示收缩压(HR=1.014,95%可信区间1.029~1.054,P<0.01)、平均动脉压(HR=1.052,95%可信区间1.031~1.0474,P<0.01)、脉压差(HR=1.042,95%可信区间1.029~1.054,P<0.01)为糖尿病患者肾功能翻倍或进展至ESRD相关危险因素。在矫正了年龄、BMI、高血压病史、糖尿病病程、基线肌酐等因素后,发现收缩压(HR=1.028,95%可信区间1.014~1.042,P<0.01)、平均动脉压(HR=1.043,95%可信区间1.018~1.068,P<0.01)、脉压差(HR=1.021,95%可信区间1.008~1.034,P<0.01)仍为糖尿病患者肾功能翻倍或进展至ESRD危险因素。同时,根据ROC曲线下面积收缩压为0.797,脉压差为0.787,平均动脉压为0.747。这表明,收缩压对糖尿病患者肾功能进展的影响最大,其次为脉压差,再次为平均动脉压。见图4。
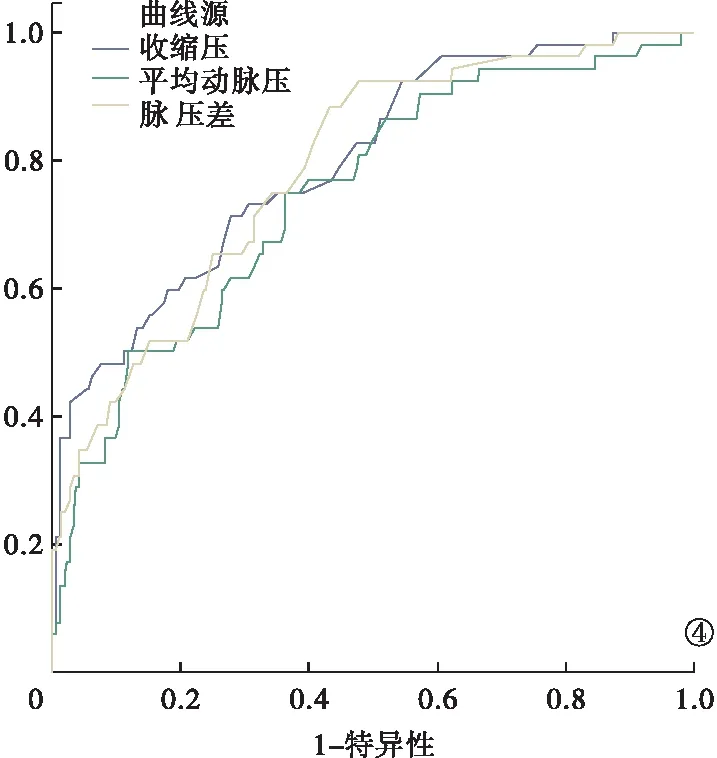
图4 糖尿病患者血压相关指标对肾功能进展影响的ROC曲线
3 讨论
糖尿病引起的代谢紊乱、氧化应激状态、肾素、血管紧张素系统(renin angiotensin system,RAS)激活等损伤血管内皮细胞,导致微血管和大血管病变,引起血流动力学改变,更易发生心脑血管并发症[4-5]。高血压是内皮功能损害的始动因素之一,内皮功能损害是高血压发病机制的关键环节,高血压和内皮功能损害之间有着密不可分的关系[6]。研究发现,糖尿病病程、高血压、高血糖、性别、年龄、高血脂、肥胖及种族均与糖尿病肾病的进展相关[7],高血压是糖尿病肾病患者发生心血管事件的主要危险因素[8]。多种易患因素干预试验小组研究也表明收缩压升高是肾功能不全的独立危险因素[9]。目前,针对糖尿病患者收缩压、舒张压、平均动脉压、脉压差与肾功能进展之间关系的研究还较少。本研究拟探讨糖尿病患者血压水平与肾功能状态及预后之间的关系,为糖尿病患者发展至糖尿病肾病及ESRD的预防提供理论依据。
糖尿病人群高血压发生率国外可高达75%[10],我国为28%~40%[11]。本研究发现,糖尿病合并高血压者占51.7%,高于我国平均水平,考虑与本研究中纳入部分患者已经合并肾功能不全有关,eGFR<60 ml·min-1·1.73 m-2者占28.6%,同时,纳入研究时部分患者既往已存在高血压病史,使高血压的比例增高。
本研究中血压越高的糖尿病患者,其Scr、BUN、24 h尿总蛋白量、24 h尿白蛋白量均较血压正常者偏高。这提示,血压升高与糖尿病及糖尿病肾病的进展有关。同时本研究还发现与肾功能正常组比较,肾功能异常组患者收缩压偏高;与正常尿蛋白组和微量蛋白尿组比较,临床蛋白尿组患者收缩压明显升高,也说明这一点。本研究上述结果与以往研究报道相一致。Haroun等[12]在华盛顿社区进行的一项CKD的危险因素研究同样显示,随血压升高肾功能不全的发病率逐渐上升。本研究相关性分析发现,收缩压与肌酐、BUN、尿酸、尿蛋白定量呈正相关,与eGFR呈负相关,同时,随着CKD分期及尿蛋白水平增多,收缩压呈逐步升高的趋势。以上结果表明血压升高可促进糖尿病进展,同时糖尿病的进展也进一步使血压升高。肾素血管紧张素系统在糖尿病肾病的发病中起重要作用。高血糖使肾近曲小管肾素表达增加,系膜细胞合成血管紧张素Ⅱ(angiotensin Ⅱ,Ang Ⅱ)增多,同时也抑制了肾局部AngⅡ的降解,最终激活肾局部乃至全身的肾素血管紧张素系统。Ang Ⅱ和Ang Ⅱ1型受体结合,引起血管收缩,抑制尿钠排出,导致血压升高。因此,随糖尿病肾病的发生发展,血压逐渐升高。而升高的血压又加速了肾小球硬化,二者形成恶性循环[13]。其中,血管内皮损伤可能为主要的发病机制。
2型糖尿病患者更容易发生血脂异常。Cook等[14]发现,2型糖尿病患者血脂异常人数可能超过50%,且血脂异常是糖尿病患者发生冠心病的独立危险因素。本研究发现,高血压患者组较血压正常组TG、TCHO、LDL等水平均升高,同时,本研究还发现收缩压、舒张压、平均动脉压等均与TG、TCHO呈正相关关系。也有研究表明,2型糖尿病合并高血压患者中血脂异常的发生率要明显的高于2型糖尿病非高血压患者[15],与本研究结果相一致。关于糖尿病患者血压与血脂呈正相关,有些专家认为高血脂可以通过改变血流动力学等促进高血压形成[16]。因此,2型糖尿病的治疗强调全面治疗[17],即不仅要控制好血糖,还要纠正血脂紊乱与控制好血压。
脉压差是一个独立的心血管事件预测因子,并与其他危险因子有协同作用[18]。在糖尿病合并高血压病肾功能损害的患者中,脉压是早期肾损害的一个独立预测指标,其预测的作用可能较收缩压、舒张压更准确可靠[19]。研究发现,高脉压差微量蛋白尿患者的比例、UAER均高于正常脉压差组[20]。本研究发现,脉压差偏大组患者年龄偏大,糖尿病病史较长,肌酐、BUN、尿酸、尿蛋白定量、TC水平偏高,eGFR偏低;同时,脉压差与上述指标呈显著相关性,随着CKD分级及尿蛋白水平增多,脉压差呈逐步升高的趋势。这提示,脉压差与糖尿病及糖尿病肾病的进展密切相关。而本研究中,舒张压与年龄及糖尿病病程呈负相关,与尿蛋白水平及肾功能无显著相关性,因此,在血压监测中,不可忽视脉压的变化,尤其是老年人与糖尿病病程较长的患者,在降压治疗中,避免舒张压降得过低,维持合理的脉压,以免因脉压差增大加重糖尿病肾功能的进展。
已有研究证实,血压控制水平是研究糖尿病肾病预后的独立危险因素[2]。本研究的单因素预后分析发现,收缩压、平均动脉压、脉压差为影响糖尿病患者肾功能预后的危险因素;同时,当校正了高血压病史、糖尿病病程、年龄、BMI等常见高血压影响因素后,收缩压、平均动脉压、脉压差仍为影响糖尿病患者肾功能预后的危险因素。而且,经过ROC曲线证实,收缩压对肾功能预后影响最大,其次是脉压差,再次为平均动脉压。因此,在糖尿病患者综合治疗中,既要有效地控制收缩压及平均动脉压,同时,还有注意避免舒张压过低导致脉压差升高,从而有效的延缓糖尿病患者肾功能的进展。
综上所述,2型糖尿病肾病患者收缩压、脉压差及平均动脉压水平与肾功能、尿蛋白定量密切相
关,且随着糖尿病及糖尿病肾病的进展,收缩压、脉压差及平均动脉压水平进一步升高。收缩压、脉压差、平均动脉压可作为预测糖尿病患者肾功能进展危险因素,且收缩压对糖尿病肾功能预后影响程度最大,其次为脉压差,再次为平均动脉压。
参考文献:
[1] Yu SM,Bonventre JV.Acute kidney injury and progression of diabetic kidney disease[J].Adv Chronic Kidney Dis,2018,25(2):166-180.
[2] Martinez-Laguna D,Nogues X,Abrahamsen B,et al.Excess of all-cause mortality after a fracture in type 2 diabetic patients:a population-based cohort study[J].Osteoporos Int,2017,28(9):2573-2581.
[3] Schwandt A,Denkinger M,Fasching P,et al.Comparison of MDRD,CKD-EPI,and Cockcroft-Gault equation in relation to measured glomerular filtration rate among a large cohort with diabetes[J].J Diabetes Complications,2017,31(9):1376-1383.
[4] 宁 光.糖尿病与心血管健康:从根本性预防着手[J].临床军医杂志,2017,45(6):558-560.
[5] 胡 进,季一勤,何绍明,等.糖尿病患者围术期主要心血管不良事件预防研究进展[J].临床军医杂志,2018,46(2):231-234.
[6] 谭焕源,张 雷,唐忠庆.慢性肾功能衰竭患者桡动脉的病理特点及相关性研究[J].中国临床实用医学,2017,8(4):68-71.
[7] Jardine MJ,Hata J,Woodward M,et al.Prediction of kidney-related outcomes in patients with type 2 diabetes[J].Am J Kidney Dis,2012,60(5):770-778.
[8] Chang YH,Hwu DW,Chang DM,et al.Renal function preservation with pioglitazone or with basal insulin as an add-on therapy for patients with type 2 diabetes mellitus[J].Acta Diabetol,2017,54(6):561-568.
[9] Hernández G,Vaquero C,Colinas L,et al.Effect of postextubation high-flow nasal cannula vs noninvasive ventilation on reintubation and postextubation respiratory failure in high-risk patients:a randomized clinical trial[J].JAMA,2016,316(15):1565-1574.
[10] 陆菊明.中国2型糖尿病防治指南(2013年版)更新要点的解读[J].中国糖尿病杂志,2014,22(10):865-869.
[11] 王 雪,王云枝.糖尿病肾病发生及发展的相关因素[J].中国临床实用医学,2017,8(5):99-101.
[12] Haroun MK,Jaar BU,Hoffman SC,et al.Risk factors for chronic kidney disease:a prospective study of 23,534 men and women in Washington County,Maryland[J].J Am Soc Ncphro1,2003,14(11):2934-2941.
[13] 刘东伟,潘少康,刘章锁.糖尿病肾病的临床危险因素[J].中国实用内科杂志,2017,37(3):189-191.
[14] Cook CB,Erdman DM,Ryan GJ,et al.The pattern of dyslipidemia among urban African-Americans with type 2 diabetes[J].Diabetes Care,2000,23(3):319-324.
[15] 张 鑫,马晨光,吴秀英.右美托咪定对老年高血压合并糖尿病患者的影响[J].实用药物与临床,2016,19(6):709-712.
[16] Whitaker ME,Nair V,Sinari S,et al.Diabetes mellitus associates with increased right ventricular afterload and remodeling in pulmonary arterial hypertension[J].Am J Med,2018,131(6):702.e7-702.e13.
[17] 梁 静,韩 涛.糖尿病与原发性肝癌:危险因素还是致病病因[J].临床肝胆病杂志,2017,33(4):757-762.
[18] Rana JS,Karter AJ,Liu JY,et al.Improved cardiovascular risk factors control associated with a large-scale population management program among diabetes patients[J].Am J Med,2018,131(6):661-668.
[19] 马长红,田永霞.早期肾损害2型糖尿病178例监测24小时平均脉压的意义[J].武警医学,2018,29(4):407-408.
[20] 陈筱潮,徐明彤,孔敏仪,等.动态脉压差变化与2型糖尿病早期肾损害的关系[J].中国慢性病预防与控制,2005,6:287-289.
(收稿日期:2018-03-06)

