高分子量脂联素、总脂联素及其比值与乳腺癌发病的关系
吴龙风,曹德明,李 岗,华肖杭
(1.杭州市肿瘤医院肿瘤外科;2.检验科,浙江 杭州 310000)
近年随着人们生活水平和生活方式的不断改变,乳腺癌的发病率呈现逐年的递增趋势,成为严重威胁女性身心健康的临床较为常见的肿瘤疾病之一[1-2]。乳腺原位癌对机体并无太大影响,但由于癌细胞丧失正常细胞的生理和病理特性,且由于乳腺细胞的连接较为松散,故而此位置处的癌症细胞更容易脱落,脱落后的癌细胞往往会随血液或淋巴液扩散周身,形成转移性癌症,进而影响生命健康。对乳腺癌应本着早发现、早治疗的手段进行干预[3-4]。近年来有研究发现高分子量脂联素、总脂联素及其比值与乳腺癌发病存在一定联系[5],为进一步探讨其相关性,本文对102例乳腺癌患者进行观察、分析,现汇报如下。
1资料与方法
1.1一般资料
选择于2016年5月至2017年1月间杭州市肿瘤医院肿瘤外科收治的102例乳腺癌患者作为观察组,选择同期行健康体检的60例健康女性作为对照组,乳腺癌纳入标准:①均符合乳腺癌相关诊疗规范中的诊断;②在抽取静脉血之前均未行药物或手术治疗;③入组患者病例相关资料完善。排除标准:①患者伴有其他类型恶性肿瘤;②患者有精神神经系统疾病,不能正常沟通者;③患者伴有严重心肝肾等重要脏器疾病者。其中观察组年龄35~76岁,平均(53.1±6.4)岁;体质指数(BMI)为19~34kg/m2,平均为(25.1±3.3)kg/m2。对照组年龄33~72岁,平均(52.8±5.9)岁;BMI为20~33kg/m2,平均为(24.8±3.1)kg/m2。两组在年龄、BMI一般资料方面比较差异均无统计学意义(均P>0.05),具有可比性。
1.2方法
患者入组后由科内同一名医师负责采集患者相关信息,如年龄、BMI、月经周期情况、家族史等一般资料,同时征求患者同意后签署知情同意书,并于当天或隔天抽取患者清晨空腹肘部静脉血5mL左右,集中对所有患者的高分子量脂联素、总脂联素等相关指标进行检测。血液送入检验科后先将标本离心处理15min左右,离心速率为3 000r/s,而后用移液管将上清液分离至1.5mL的离心管中,于-80℃下的冰箱中冰冻储存,用酶联免疫吸附法(enzyme-linked immuno sorbent assay,ELISA)进行检测,检测所用试剂盒均购自美国Assay Biotech公司,检测时严格按照试剂盒所规定的相关要求进行操作。
1.3统计学方法
所有数据均应用Microsoft Excel 2009进行统计并建立数据库,数据的处理均用SPSS 19.0软件进行分析,计数资料组间比较使用χ2检验,计量资料用均数±标准差表示,采用两独立样本t检验;影响因素的分析采用多因素Logistic回归分析,采用逐步回归法,以P<0.05表示差异具有统计学意义。
2结果
2.1两组高分子量脂联素、总脂联素及其比值比较统计情况
对照组高分子量脂联素、总脂联素及其比值均显著高于观察组,两组比较差异均有统计学意义(均P<0.05),见表1。
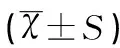
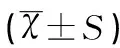
Table 1 Plasma high molecular weight adiponectin,total adiponectin and its ratio in two groups
2.2乳腺癌影响因素单因素分析
对乳腺癌患者相关资料进行分析对比可知,年龄越大、绝经、有乳腺癌家族史、超重、服用避孕药人群乳腺癌发病率越高,比较差异均有统计学意义(均P<0.05),见表2。
2.3对可能的影响因素进行Logistics回归分析情况
对上述表1和表2中单因素分析有差异的进行Logistics回归分析可知,绝经、有乳腺癌家族史、BMI≥24kg/m2可显著增加乳腺癌发病(P<0.05),是乳腺癌发病的独立危险因素,高分子量脂联素、总脂联素及其比值对乳腺癌发病具有一定的保护作用,但差异无统计学意义(P>0.05),见表3。
表2乳腺癌影响因素单因素分析[n(%)]

Table 2 Univariate analysis of risk factors of breast cancer[n(%)]
表3乳腺癌影响因素Logistics回归分析

Table 3 Logistic regression analysis of risk factors of breast cancer
3讨论
3.1乳腺癌
乳腺癌是一种发生于乳腺上皮组织中的恶性肿瘤,近年本病的发病率呈现出逐年递增趋势,成为威胁人体健康尤其是女性健康的常见肿瘤[6]。本病发病初期不具备典型临床体征和症状,故而不容易引起重视,临床发现时多处于中晚期,此时的主要治疗手段为手术治疗,而手术治疗后会严重降低患者生活质量[7]。对于早期乳腺癌患者可采取保守治疗,且随着现今人们对生活质量的要求的提高,越来越多患者选择早期发现,行保守治疗,故对本病的早期发现、及早治疗显得尤为重要[8]。
3.2乳腺癌与脂联素关系
临床中对于乳腺癌的早期诊断主要依据肿瘤标志物,但早期的乳腺癌患者肿瘤标志物的水平亦可处于正常状态,此时往往极容易造成漏诊及误诊,如何有效的对该病进行早期诊疗在临床亟待解决[9-10]。脂联素,临床中又称之为Acrp30、APMI、GBP-28或AdipoQ,是由2个内含子和3个外显子构成的基因编码的一种可由脂肪细胞进行分泌的蛋白质类激素,其在机体中的主要作用是参与血糖代谢和脂肪酸氧化等过程,同时具有抗动脉弱样硬化、胰岛素抵抗及抗炎的作用[11-12]。存在于机体中的脂联素主要包括三种基本形式,即三聚体低分子量脂联素、六聚体中分子量脂联素及12~18聚体高分子量脂联素,其中高分子脂联素存在于细胞中,较其他两种脂联素,其为脂联素中最重要的活性存在形式,是机体胰岛素抵抗及代谢综合征反应的最佳标记物[13-14]。而乳腺癌的发生与自身代谢密不可分,通过本研究发现,乳腺癌患者中高分子量脂联素、总脂联素及其比值均显著低于正常人,比较差异均有统计学意义(均P<0.05),说明乳腺癌患者机体内高分子脂联素水平较低,这或许与乳腺癌患者机体内代谢紊乱有关,有关机理还有待于进一步发现。
3.3乳腺癌发病相关影响因素
乳腺癌的发病原因目前尚未清楚,但有研究者指出在某类特定人群中乳腺癌的发病率明显增高,如年龄、绝经情况及家族史等[15-16]。其中乳腺癌家族史是目前较为公认的一种发病危险因素,特别是一级亲属类(母亲、姐妹、女儿)乳腺癌家族病史,其会对患者的发病具有极为重要的影响,这与本研究中家族遗传病史为一类独立危险因素相符。同时在本研究中,对乳腺癌相关影响因素进行统计、分析可知,年龄越大、绝经、有乳腺癌家族史、超重、服用避孕药人群乳腺癌患病率越高,比较差异均有统计学意义(均P<0.05),且对上述因素和高分子量脂联素、总脂联素及其比值进行Logistics回归分析可知,绝经、家族史、BMI≥24kg/m2可显著增加乳腺癌发病,是乳腺癌发病的独立危险因素,这或许与乳腺癌疾病具有一定的家族遗传倾向有关,同时绝经后妇女体内激素水平会发生较大的变化,且BMI过大及肥胖患者机体激素水平更加不稳定有关[17-18],具体致病原因尚有待于进一步探讨。本研究虽然观察到乳腺癌患者体内高分子量脂联素、总脂联素及其比值低于健康人群,但未发现上述指标是乳腺癌发病的保护因素,可能由于样本量不足,需要进一步扩大样本量进行研究。
综上所述,乳腺癌患者高分子量脂联素、总脂联素及其比值下降,临床中可通过检测患者高分子量脂联素、总脂联素及其比值情况对乳腺癌进行早期预防,同时对存在乳腺癌危险因素的人群,应重点进行筛查,以期做到早发现、早治疗。
[参考文献]
[1]Ye J,Jia J,Dong S,etal.Circulating adiponectin levels and the risk of breast cancer: a meta-analysis[J].Eur J Cancer Prev,2014,23(3):158-165.
[2]Panis C, Herrera A C, Aranome A M,etal. Clinical insights from adiponectin analysis in breast cancer patients reveal its anti-inflammatory properties in non-obese women[J]. Mol Cell Endocrinol,2014,382(1):190-196.
[3]Jia Z,Liu Y,Cui S,etal.Adiponectin induces breast cancer cell migration and growth factor expression[J].Cell Biochem Biophys,2014,70(2):1239-1245.
[4]Mauro L,Pellegrino M,Giordano F,etal.Estrogen receptor-α drives adiponectin effects on cyclin D1 expression in breast cancer cells[J]. FASEB J,2015,29(5):2150-2160.
[5]Libby E F, Frost A R, Demark-Wahnefried W ,etal. Linking adiponectin and autophagy in the regulation of breast cancer metastasis[J]. J Mol Med (Berl),2014,92(10):1015-1023.
[6]李蔓,韩历丽,高倩.2011年北京市适龄妇女乳腺癌筛查结果分析[J].中国妇幼健康研究,2014,25(1):40-42.
[7]Llanos A A, Krok J L, Peng J,etal. Effects of a walking intervention using mobile technology and interactive voice response on serum adipokines among postmenopausal women at increased breast cancer risk[J]. Horm Cancer,2014,5(2):98-103.
[8]Alokail M S,Al-Daghri N M,Mohammed A K,etal.Increased TNF-α, IL-6 and ErbB2 mRNA expression in peripheral blood leukocytes from breast cancer patients[J].Med Oncol,2014,31(8):38.
[9]Nepal S, Park P H. Regulatory role of autophagy in globular adiponectin-induced apoptosis in cancer cells[J]. Biomol Ther (Seoul),2014,22(5):384-389.
[10]Tan P H, Tyrrell H E, Gao L,etal. Adiponectin receptor signaling on dendritic cells blunts antitumor immunity[J]. Cancer Res,2014,74(20):5711-5722.
[11]陈杰,周蕾蕾.乳腺癌的危险因素及其预防研究进展[J].实用医院临床杂志,2015,12(4):159-163.
[12]Rose D P, Vona-Davis L. Biochemical and molecular mechanisms for the association between obesity, chronic inflammation, and breast cancer[J]. Bio Factors,2014,40(1):1-12.
[13]Lamas B, Nachat-Kappes R, Goncalves-Mendes N,etal. Dietary fat without body weight gain increases in vivo MCF-7 human breast cancer cell growth and decreases natural killer cell cytotoxicity[J]. Mol Carcinog,2015,54(1):58-71.
[14]De Censi A, Puntoni M, Gandini S,etal. Differential effects of metformin on breast cancer proliferation according to markers of insulin resistance and tumor subtype in a randomized presurgical trial[J]. Breast Cancer Res Treat,2014,148(1):81-90.
[15]Reddy S M, Sadim M, Li J,etal. Clinical and genetic predictors of weight gain in patients diagnosed with breast cancer[J]. Br J Cancer,2013,109(4):872-881.
[16]Lim H Y, Im K S, Kim N H,etal. Obesity, expression of adipocytokines, and macrophage infiltration in canine mammary tumors[J]. Vet J,2015,203(3):326-331.
[17]Bag S,Anbarasu A.Revealing the strong functional association of adipor2 and cdh13 with adipoq: a gene network study[J].Cell Biochem Biophys,2015,71(3):1445-1456.
[18]何红梅,弥曼,李雪萍,等.乳腺癌的危险因素研究进展[J].中国妇幼健康研究,2016,27(1):126-128.

