非酒精性脂肪性肝病患者血清5-羟色胺水平及其影响因素分析
李伟伟,耿晓松,宋新文
1.新乡医学院第一附属医院感染科,河南 新乡 453100;2.新乡医学院护理学院
非酒精性脂肪性肝病(non-alcoholic fatty liver disease, NAFLD)是指除过度饮酒和其他明确损伤肝脏的因素而导致肝脏内脂肪沉积为主要特点的临床病理综合征。既往研究[1]认为,NAFLD与遗传、氧化应激、胰岛素抵抗、脂质代谢紊乱及肠道菌群失调等多种因素有关,但具体机制尚不明确。CRANE等[2]研究认为,5-羟色胺(5-HT)是一种可以调节机体代谢的调节剂,抑制外周5-HT合成可减少肥胖、代谢综合征及NAFLD的发生。关于NAFLD患者血清5-HT水平变化国内未见报道,因此本研究通过测定NAFLD患者和健康对照人群血清5-HT水平,比较NAFLD患者与健康对照人群血清中5-HT水平的差异,探讨其与NAFLD发病的关系。
1 资料与方法
1.1一般资料收集2016年1月至2016年6月于新乡医学院第一附属医院感染科住院的NAFLD患者作为试验组,选取同期健康体检者作为对照组。NAFLD组130例,男75例,女55例,年龄(47.7±10.9)岁(39~58岁);健康对照组60名,男30名,女30名,年龄(45.1±12.3)岁(37~55岁)。两组年龄和性别相比,差异无统计学意义(P>0.05),具有可比性。NAFLD组患者纳入标准:(1)NAFLD诊断明确,诊断标准[3]为无饮酒史或饮酒折合乙醇量<140 g/周(女性为<70 g/周);需排除其他肝脏疾病如酒精性脂肪肝、病毒性肝炎、药物性和遗传学肝炎等;(2)肝脏影像学表现[4]符合弥漫性脂肪肝的诊断标准且无其他原因可供解释;(3)最近3个月未服用可能影响血清5-HT水平的药物如舍曲林等,同时无其他疾病如抑郁症等。
1.2研究方法两组受检者临床资料如BMI、血脂、血糖、血压、血尿酸、转氨酶(ALT、AST)均从住院和体检的数据库资料中提取,血清5-HT水平则采用ELISA法检测,检测试剂由美国诊断系实验公司提供,实验步骤按照说明书进行。根据彩超将NAFLD组患者的肝脏脂肪沉积严重程度分为轻度、中度和重度脂肪肝。

2 结果
2.1两组一般资料及血清5-HT对比分析与对照组相比,NAFLD组患者BMI、TG、TC、LDL、血尿酸、ALT和AST水平明显升高,差异有统计学意义(P<0.05);试验组HDL水平明显低于对照组,差异有统计学意义(P<0.05);试验组高血压和糖尿病例数明显多于对照组,差异有统计学意义(P<0.05)。试验组血清5-HT水平明显高于对照组,差异有统计学意义(χ2=35.650,P<0.000,见表1)。
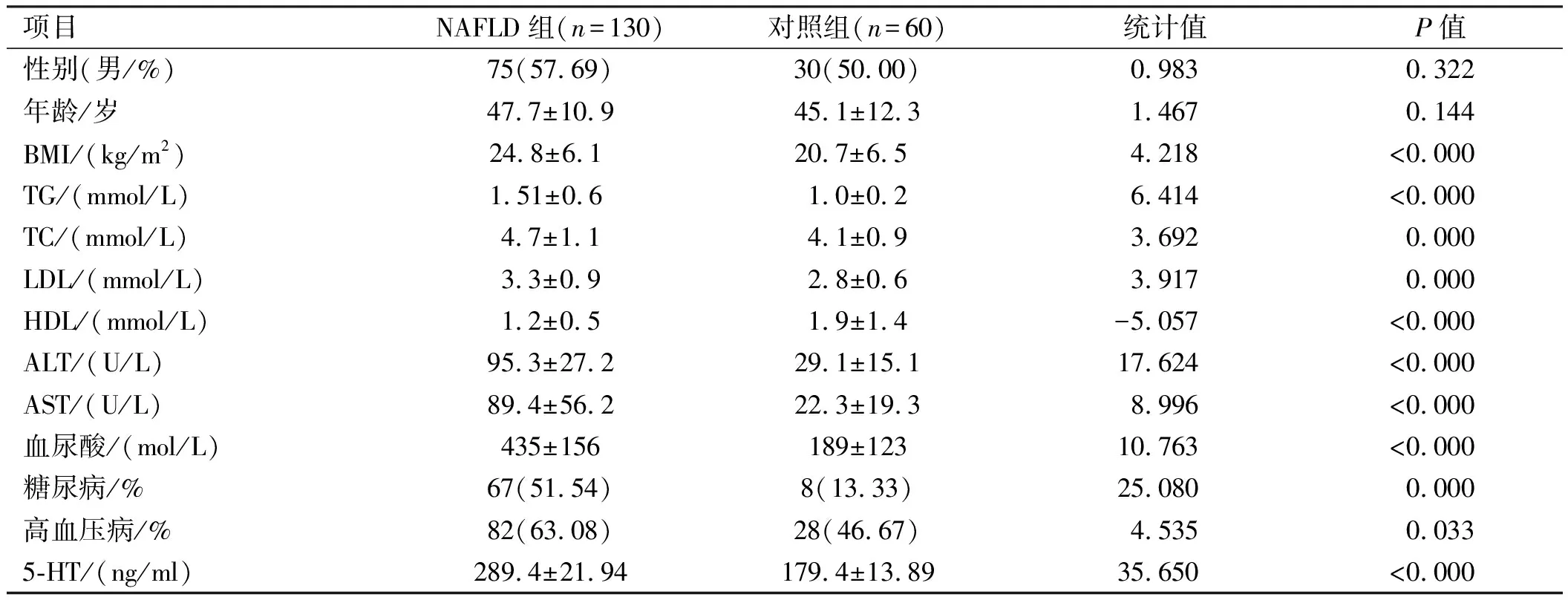
表1 两组临床资料及5-HT水平的对比分析Tab 1 Comparison of general clinical data and serum level of 5-HT between two groups
注:TG:甘油三酯;TC:总胆固醇;LDL:低密度脂蛋白;HDL:高密度脂蛋白。
2.2NAFLD各组5-HT水平的比较轻、中、重度NAFLD组患者分别为56例、40例和34例,轻、中、重度NAFLD组患者血清5-HT水平均显著高于对照组,差异均有统计学意义(P<0.05)。中、重度NAFLD组患者血清5-HT水平均显著高于轻度NAFLD组,差异均有统计学意义(P<0.000)(见表2)。
2.3NAFLD组患者血清5-HT水平的比较及影响因素分析NAFLD组患者血清5-HT水平在年龄(以50岁为界限)、BMI(以24 kg/m2为界限)、是否存在血脂异常、高血压病、糖尿病、高尿酸血症之间差异均有统计学意义(P<0.05);在性别之间差异无统计学意义(P>0.05,见表3)。将可能影响NAFLD患者血清5-HT水平的7个因素(性别、年龄、BMI、血脂、血压、血糖及血尿酸)采用多因素Logistic回归分析,结果显示,有3个因素进入回归模型,分别为BMI、血脂及血糖(见表4)。
2.4相关性分析经过Spearman相关分析,血清5-HT水平与NAFLD呈显著正相关(r=1.235,P=0.001)。

表2 轻、中和重度NAFLD患者血清5-HT的水平比较Tab 2 Comparison of serum level of 5-HT in patients with mild, moderate and severe NAFLD ng/ml
注:与对照组比较,*P<0.05;与轻度NAFLD患者比较,#P<0.05。
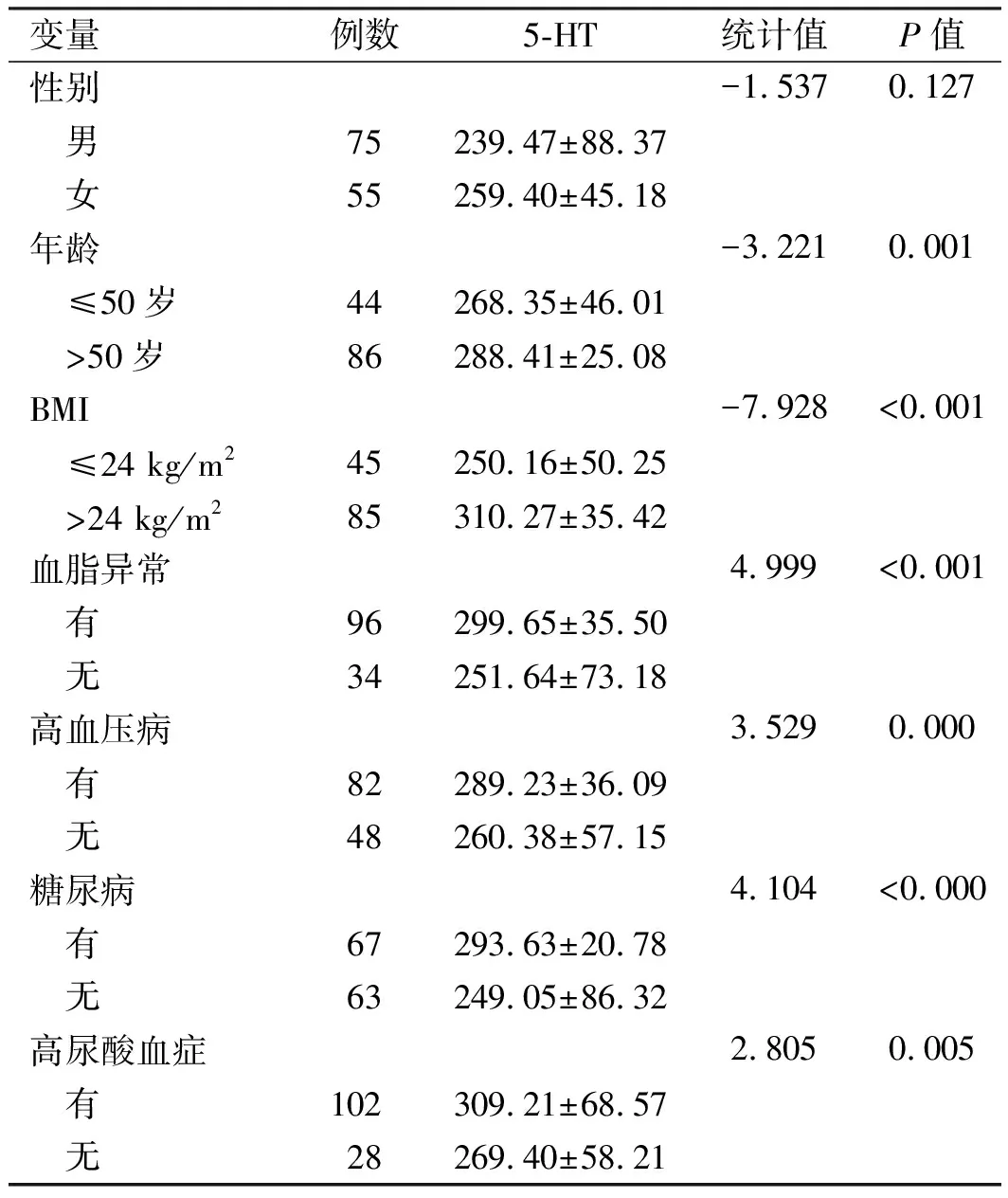
表3 NAFLD组患者血清5-HT水平的比较Tab 3 The serum level of 5-HT in patients with NAFLD ng/ml
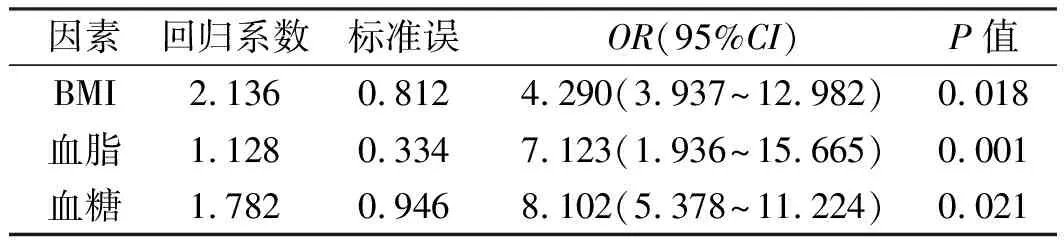
表4 NAFLD患者血清5-HT危险因素的多因素Logistic回归分析Tab 4 The risk factors of serum 5-HT in patients with NAFLD by Logistic regression analysis
3 讨论
NAFLD发病机制复杂,目前普遍认为,肥胖症、高脂血症、胰岛素抵抗、2型糖尿病均为其危险因素。胰岛素抵抗在糖尿病和肥胖症发病机制中起重要作用,且可以通过高脂血症和高胰岛素血症2个途径导致脂肪在肝细胞内蓄积而引起NAFLD[5]。5-HT由色氨酸代谢而来,色氨酸羟化酶(TPH)为5-HT代谢的限速酶,TPH以TPH1和TPH2两种形式分别存在机体各种组织如血小板、肠嗜铬细胞及中枢神经系统的神经细胞中,因此,5-HT分为外周5-HT和中枢5-HT。中枢5-HT作为一种抑制性神经递质参与机体睡眠、食欲、体温等生理功能的调节;外周5-HT主要分布于血清中,参与胃肠道运动及分泌等生理功能[6]。研究[2,7-10]认为,外周5-HT可能与NAFLD相关,具体机制如下:(1)能量代谢学说:CRANE等[2]研究认为,外周5-HT含量增加后,可引起机体糖耐量水平降低、胰岛素敏感性降低、血糖水平升高;当外周5-HT含量降低后,机体血糖水平下降,耗氧量及基础代谢率升高。同时当给予高脂饮食的小鼠腹腔注射TPH抑制剂后,其5-HT、血脂水平、肝脏脂肪细胞均有一定程度的下降,而糖代谢及胰岛素敏感性升高,最终降低肥胖、糖尿病及代谢综合征的发病风险从而降低NAFLD的发生率。另一研究[7]也证明,当注射5-HT的前体物质5-HTP后导致机体游离脂肪酸浓度显著升高,长期过量的游离脂肪酸可使肝细胞发生炎症而引起氧化应激的发生,最终导致肝细胞脂肪变性及凋亡。这些证据均表明,外周5-HT含量增加后可能会引起NAFLD。(2)肠道通透性增加及Toll样受体学说:高脂高糖饮食可使血清5-HT水平升高,高水平的5-HT引起胃肠道黏膜屏障受损而导致通透性增加,肠道细菌代谢产物通过肠肝循环进入肝脏,引起门静脉细菌毒素聚集,最终引起肝细胞损伤、变性及纤维化[8]。TLR2可通过抑制肠上皮细胞凋亡,更新修复肠黏膜而改善肠道上皮屏障功能,TLR2也可抑制5-HT转运体功能而减少5-HT的释放进而保护胃肠道黏膜的完整性[9]。HAUB等[10]研究发现,应用盐酸托烷司琼(5-HT受体拮抗剂)治疗后,机体肝脏脂肪含量、门静脉内毒素水平、肝脏炎症及纤维化均有所降低,表明5-HT可增加肝脏炎症及纤维化程度而增加NAFLD的发生率。本研究通过对NAFLD组患者与健康对照组临床指标及血清5-HT水平的检测结果显示,与健康对照组相比,NAFLD组患者血清5-HT、TG、TC、LDL、ALT、AST和尿酸水平、BMI、高血压和糖尿病发病例数均显著增多,且5-HT水平与NAFLD的严重程度呈正相关。NAFLD组患者按照各个因素分层分析后显示,患者年龄>50岁、BMI>24 kg/m2、存在血脂异常及高血压病、糖尿病、高尿酸血症例数明显增加,且血清5-HT水平同其他患者相比显著升高,差异均有统计学意义。在Logistic回归分析中也显示,NAFLD患者血清5-HT与BMI、血脂、血糖等有关。此研究结果进一步提示,5-HT可能与NAFLD发病有一定相关性。
[1] POLYZOS S A, KOUNTOURAS J, ZAVOS C, et al. Nonalcoholic fatty liver disease: multimodal treatment options for a pathogenetically multiple-hit disease [J]. J Clin Gastroenterol, 2012, 46(4): 272-284. DOI: 10.1097/MCG.0b013e31824587e0.
[2] CRANE J D, PALANIVEL R, MOTTILLO E P, et al. Inhibiting peripheral serotonin synthesis reduces obesity and metabolic dysfunction by promoting brown adipose tissue thermogenesis [J]. Nat Med, 2015, 21(2): 166-172. DOI: 10.1038/nm.3766.
[3] 姚学敏, 叶必星, 林琳. 解读非酒精性脂肪性肝病诊治指南[J]. 胃肠病学和肝病学杂志, 2010, 19(6): 488-491. DOI: 10.3969/j.issn.1006-5709.2010.06.002.
YAO X M, YE B X, LIN L. Understanding and explanation on guidennes of the diagnosis and treatment in the non-alcoholic fatty liver disease [J]. Chin J Gastroenterol Hepatol, 2010, 19(6): 488-491. DOI: 10.3969/j.issn.1006-5709.2010.06.002.
[4] GRAIF M, YANUKA M, BARAZ M, et al. Quantitative estimation of attenuation in ultrasound video images: correlation with histology in diffuse liver disease [J]. Invest Radiol, 2000, 35(5): 319-324.
[5] PAGE J. Nonalcoholic fatty liver disease: the hepatic metabolic syndrome [J]. J Am Acad Nurse Pract, 2012, 24(6): 345-351. DOI: 10.1111/j.1745-7599.2012.00716.x.
[6] RUDDELL R G, MANN D A, RAMM G A. The function of serotonin within the liver [J]. J Hepatol, 2008, 48(4): 666-675. DOI: 10.1016/j.jhep.2008.01.006.
[7] LAPORTA J, MOORE S A, WEAVER S R, et al. Increasing serotonin concentrations alter calcium and energy metabolism in dairy cows [J]. J Endocrinol, 2015, 226(1): 43-55. DOI: 10.1530/JOE-14-0693.
[8] BRUN P, CASTAGLIUOLO I, DI LEO V, et al. Increased intestinal permeability in obese mice: new evidence in the pathogenesis of nonalcoholic steatohepatitis [J]. Am J Physiol Gastrointest Liver Physiol, 2007, 292(2): G518-G525. DOI: 10.1152/ajpgi.00024.2006.
[9] LATORRE E, LAYUNTA E, GRASA L, et al. Intestinal serotonin transporter inhibition by toll-like receptor 2 activation. A feedback modulation [J]. PLoS One, 2016, 11(12):e0169303. DOI: 10.1371/journal.pone.0169303.
[10] HAUB S, RITZE Y, LADEL I, et al. Serotonin receptor type 3 antagonists improve obesity-associated fatty liver disease in mice [J]. J Pharmacol Exp Ther, 2011, 339(3): 790-798. DOI: 10.1124/jpet.111.181834.

