腹腔镜胆囊切除术治疗酒精性肝硬化合并胆囊结石患者临床疗效及其并发症相关危险因素分析
俞 阳,陈中皓,廖作富,李 军
肝硬化患者合并胆囊结石是临床常见疾病,因肝硬化会直接影响入肝血流变化,导致淋巴回流受阻,胆囊壁增厚、水肿和收缩功能降低。因此,肝硬化患者与正常人群相比更易患胆囊结石[1,2]。肝硬化患者合并胆囊结石可加重对肝脏的损害,而肝硬化患者通常存在门静脉高压症、凝血功能异常和肝脏储备功能下降等病理性改变,故在临床处理胆囊结石时存在一定的难度,手术易发生出血和感染[3,4]。腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)曾一度被作为这类患者手术的相对禁忌证,但随着医学的发展及手术操作技术的不断提高,LC也被临床应用于肝硬化患者的治疗[5-7]。目前,引起LC后并发症的相关因素仍是临床研究的焦点[8,9]。我们采用LC治疗120例肝硬化合并胆囊结石患者,随访了临床疗效情况,并分析了影响并发症发生的危险因素,现将结果报道如下。
1 资料与方法
1.1 临床资料 2013年12月~2016年12月我科诊治的酒精性肝硬化合并胆囊结石患者120例,女性49例,男性71例;年龄在41~86岁,平均年龄(61.92±10.31)岁。病程 2~7年,平均病程(4.32±0.63)年。均经B超检查诊断胆囊结石,经临床资料综合判断诊断为酒精性肝硬化。排除标准:①存在严重的心脏、肾、肺、脑疾病;②存在意识或精神障碍,无法进行正常的交流和沟通者。本研究经我院医学伦理委员会审核、批准,患者签署知情同意书。
1.2 手术方法 将患者分成两组,一组行全身麻醉,采用右上腹经腹直肌切口入路,同时结扎胆囊管和胆囊动脉,切除胆囊,放置引流管;另一组采用四孔腹腔镜胆囊切除术,气腹压力为8~12 mmHg。取剑突下1 cm处开孔,置入电凝钩,作为主操作孔。于锁骨中线与肋缘下1 cm处开5 mm切口,作为胆囊抓钳操作孔。于腋前线与肋缘下切开5 mm切口作为辅助操作孔,以便助手经辅助操作孔协助暴露手术野。入腹后向胆总管方向作顿性分离,充分显露胆囊管、胆总管、肝总管,在距胆总管3~5 mm处用可吸收夹夹闭胆囊管并切断,在钝性分离下显露胆囊动脉并切断,顺行将胆囊完整切除,并放置引流管。
1.3 检查与检测 使用B型超声诊断仪行腹部检查;使用DI-800全自动生化分析仪检测血生化指标(江苏英诺华医疗技术有限公司)。
1.4 统计学分析 应用 EpiData 3.1软件录入数据,应用SPSS 21.0软件行统计学分析,计量资料以±s表示,采用t检验,计数资料采用x2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组基线临床资料比较 两组性别、年龄、病程等差异无统计学意义(P>0.05,表1)。
表1 两组基线临床资料(n,±s)比较
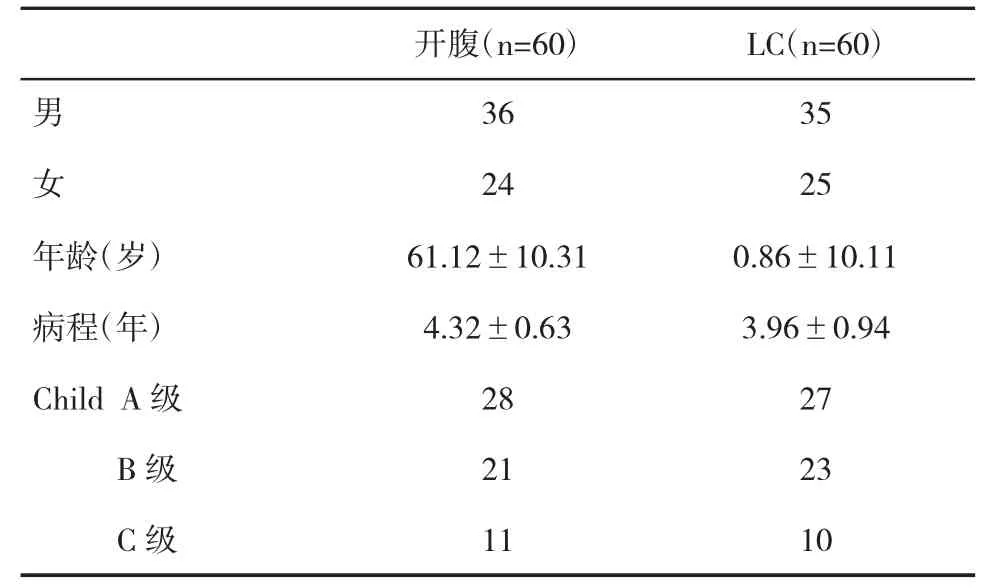
表1 两组基线临床资料(n,±s)比较
?
2.2 两组手术指标比较 LC患者术中出血量、手术时间、术后排气时间、住院时间等均明显少于或短于开腹患者,差异有统计学意义(P<0.05,表2)。
2.3 两组术后并发症发生率比较 术后患者均存在肝功能衰竭、肺部感染、切口感染等并发症,但LC组并发症发生率显著低于开腹组,差异有统计学意义(P<0.05,表3)。
表2 两组手术指标(±s)比较

表2 两组手术指标(±s)比较
与开腹组比,①P<0.05
?
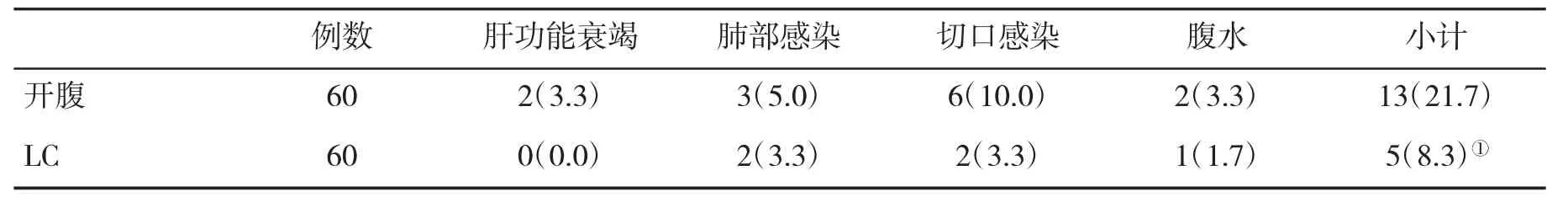
表3 两组术后并发症发生率 [n(%)]比较
2.4 LC组并发症发生的单因素分析 腹腔镜胆囊切除术患者发生并发症与患者年龄、性别、病程、结石数目、手术史和解剖结构变异等因素无关,差异无统计学意义(P>0.05),而主要与胆囊壁厚度、Calot三角粘连、周围脏器粘连、胆囊颈部结石嵌顿等因素存在相关性,差异有统计学意义(P<0.05,表4)。

表4 LC术后发生与未发生并发症患者有关因素(%)比较
2.5 LC术后并发症发生多因素Logistic回归分析 对单因素分析有统计学意义的因素进行Logistic回归分析,结果表明Calot三角粘连、周围脏器粘连、胆囊颈部结石和胆囊壁厚度为引起LC术后发生并发症的危险因素(表5)。

表5 LC术后发生并发症多因素Logistic分析危险因素
3 讨论
肝硬化为临床常见的慢性疾病,是一种弥漫性肝损害,其病因较多,如病毒感染、血吸虫病、酒精中毒、自身免疫性肝病和非酒精性脂肪性肝病等,在我国大部分患者因肝炎病毒感染而引起[10,11]。但目前随着饮酒人数的增多,酒精性肝病在逐渐增多,引起的肝硬化也正成为值得关注的问题。胆囊结石主要由胆固醇、胆汁酸浓度比例改变和胆汁淤滞等因素形成,其临床症状不典型,部分患者会在饭后出现右上腹部隐痛或饱胀感,易误认为胃病[12,13]。当发生肝硬化时,肝细胞广泛变性、坏死,同时肝脏纤维组织呈弥漫性增生,导致肝脏正常功能受损,而肝细胞功能对胆囊结石的形成有重要影响[14,15]。一旦肝功能受损,肝细胞功能异常,直接影响胆汁形成和泌胆等功能发挥,形成“成石性胆汁”[16]。手术是治疗肝硬化合并胆囊结石患者主要的手段。LC为微创手术,其手术创口小、术后出血量少、术后几乎不留疤痕、术后恢复快,并且可在腹腔镜下放大组织成像,观察更清楚,可行一系列精细操作,降低对患者身体损伤的风险[17,18]。但在对肝硬化合并胆囊结石患者行LC术时需严格控制患者气腹压,防止腹压过高压迫血管,造成入肝血流减少,加大对肝脏的损害[19-21]。同时,医生需严格遵守并熟练手术操作,防止因胆囊与周围脏器粘连,解剖结构不清楚,手术损伤胆管与周围脏器,引起胆囊破裂和术后胆瘘等并发症的发生[22-26]。
本文对我院120例酒精性肝硬化合并胆囊结石患者进行研究表明,行LC术治疗效果较好,且并发症少,严格遵守手术操作技术可有效降低并发症的发生。结合两组患者手术情况可见,经腹腔镜胆囊切除术患者手术时间明显比经右上腹经腹直肌切口切除胆囊手术患者手术时间更短,且经LC术患者术中出血量更少、术后排气时间和住院时间更短,表明对酒精性肝硬化合并胆囊结石患者行LC术可取得较好的治疗效果,手术对患者身体损伤小,且术后患者身体恢复快。结合两组患者术后并发症发生情况,给予LC术患者术后并发症发生率明显比经右上腹经腹直肌切口切除胆囊手术患者更低,表明给予LC术可降低术后并发症的发生率。LC术虽相比右上腹经腹直肌切口切除胆囊手术更有优势,但术后仍存在一定的并发症,本文60例患者术后并发症发生率为8.3%,显著低于开腹组的21.7%,差异有统计学意义(P<0.05)。对术后引起并发症的相关因素进行单因素和多因素分析发现胆囊壁增厚、Calot三角粘连、周围脏器粘连、胆囊颈部结石等为手术后发生并发症的危险因素,在手术时易导致胆管损伤、术后胆瘘、腹腔脏器损伤等相关并发症,对患者术后恢复及治疗存在极大的危险。
【参考文献】
[1]孔晓宇,李明杰,郑直.腹腔镜胆囊切除术治疗胆囊结石合并肝硬化门静脉高压症的临床疗效.中华消化外科杂志,2014,13(9):734-735.
[2]丁佐龙,黄勇.肝硬化患者合并胆囊结石临床特征分析.实用肝脏病杂志,2012,15(3):265-266.
[3]De Goede B,Klitsie PJ,Hagen SM,et al.Meta-analysis of laparoscopic versus open cholecystectomy for patients with liver cirrhosis and symptomatic cholecystolithiasis.Br J Surg,2013,100(2):209-216.
[4]鲁德斌,刘西平,胡林忠.腹腔镜胆囊切除术与开腹胆囊切除术治疗胆囊结石患者外周血淋巴细胞和细胞因子水平的变化.实用肝脏病杂志,2016,19(3):335-338.
[5]Quillin RC,Burns JM,Pineda JA,et al.Laparoscopic cholecystectomy in the cirrhotic patient:predictors of outcome.Surgery,2013,153(5):634-640.
[6]Cadis AS,Velasquez CD,Brauer M,et al.Intraoperative management of a carbon dioxide embolus in the setting of laparoscopic cholecystectomy for a patient with primary biliary cirrhosis:A case report.Int J Surg Case Rep,2014,5(11):833-835.
[7]LaurenceJM,Tran PD,Richardson AJ,etal.Laparoscopicor open cholecystectomy in cirrhosis:a systematic review of outcomes and meta-analysis of randomized trials.HPB(Oxford),2012,14(3):153-161.
[8]Gurusamy K,Sahay SJ,Burroughs AK,et al.Systematic review and meta-analysis of intraoperative versus preoperative endoscopic sphincterotomy in patients with gallbladder and suspected common bile duct stones.Br J Surg,2011,98(7):908-916.
[9]Mancero JM,D'Albuquerque LA,Gonzalez AM,et al.Is cirrhosis a contraindication to laparoscopic cholecystectomy.World J Surg,2008,32(2):267-270.
[10]周亚龙,林云志,曾凯.腹腔镜下硬性胆道镜联合气压弹道碎石取石术治疗肝内胆管结石患者疗效观察.实用肝脏病杂志,2015,18(6):659-662.
[11]Setiawan VW,Stram DO,Porcel J,et al.Prevalence of chronic liver disease and cirrhosis by underlying cause in understudied ethnic groups:The multiethnic cohort.Hepatology,2016,64(6):1969-1977.
[12]Acalovschi M,Dumitrascu DL,Nicoara CD.Gallbladder contractility in liver cirrhosis:comparative study in patients with and without gallbladder stones.Dig Dis Sci,2004,49(1):17-24.
[13]高金亭,缪丁丁,程新生.腹腔镜联合胆道镜保胆取石手术治疗合并肝硬化胆囊结石的疗效观察.中国内镜杂志,2014,20(7):741-744.
[14]Acalovschi M.Gallstones in patients with liver cirrhosis:incidence,etiology,clinical and therapeutical aspects.World J Gastroenterol,2014,20(23):7277-7285.
[15]Mancero JM,D'Albuquerque LA,Gonzalez AM,et al.Laparoscopic cholecystectomy in cirrhotic patients with symptomatic cholelithiasis:a case-control study.World J Surg,2008,32(2):267-270.
[16]陈峰,宋洪亮,徐迈宇.肝硬化合并胆囊结石的腹腔镜胆囊切除体会. 中国内镜杂志,2011,17(9):985-987.
[17]Weng CY,Lu KH,Sheen LY.Protective effects of ginseng essence on CCl4-induced oxidative stress and liver injury in rats.Eur J Integr Med,2014,6(1):128-129.
[18]Hussein NAEM,El-Toukhy EF,Kazem AH,et al.Protective and therapeutic effects of cannabis plant extract on liver cancer induced bydimethylnitrosaminein mice.Alexandria JMed,2014,50(3):241-251.
[19]Yan HJ,Kwon SY,Kim KS,etal.Anti-fibrotic effectsof kyungheechunggan-tang on activated hepatic stellate cells and rat liver.Mol Cell Toxicol,2014,10(4):411-421.
[20]El-Kott AF,Kandeel AA,El-Az SFA,et al.Anti-tumor effects of bee honey on pcna and p53 expression in the rat hepatocarcinogenesis.Int J Cancer Res,2012,8(4):130-139.
[21]林拥军.腹腔镜胆囊切除术治疗胆囊结石合并肝硬化30例的疗效分析. 四川医学,2011,32(4):541-542.
[22]黄昱,张波,康健.腹腔镜胆囊切除术治疗肝硬化伴胆囊结石的疗效观察. 现代中西医结合杂志,2012,21(24):2651-2652.
[23]包文中,孟翔凌,汤大纬,等.胆囊结石合并急性胰腺炎早期和延期LC临床疗效分析.中国普通外科杂志,2013,22(9):1232-1234.
[24]刘忠铭.肝硬化合并胆囊结石的腹腔镜胆囊切除术治疗.检验医学与临床,2010,7(15):1647-1649.
[25]张驰豪,桂亮,刘晔.腹腔镜胆囊切除术治疗胆囊结石伴肝硬化的临床分析. 肝胆胰外科杂志,2016,28(6):454-459.
[26]熊邓飞,张瑞.一项关于肝硬化患者腹腔镜胆囊切除术的前瞻性病例研究. 肝胆外科杂志,2012,20(1):31-33.

