心康复,“静”还是“动”
杨小歌 丁荣晶
全球急性冠状动脉事件注册研究数据表明:冠心病患者出院后6个月内死亡、卒中和再住院率高达25%,4年累積病死率高达22.6%,而且死亡患者中50%死于再发心肌梗死。即使存活,30%的冠心病患者活动受限,30%的患者无法正常工作,45%的患者存在焦虑抑郁。冠心病的康复治疗可以恢复和改善心脏功能,增加心肌侧支循环,减少复发及危险因素,让病人早日恢复健康,回归社会。
但是心康复到底是“静”还是“动”?“动”又如何有效的“动”?为此我们就这一问题对心脏康复的几项核心内容进行简单讨论。
如何评估患者是否需做心脏康复?
首先:整体评估。评估对于心脏康复非常重要。这包括了以下几个方面:运动风险评估、心理状态评估、营养状态评估、患者健康知识程度的评估还有生活质量的评估。根据综合评估的结果我们筛选出心脏康复的适用人群及所需要的康复项目。
在实践中,心脏康复的适用人群非常广泛,一般来说,只要病情稳定的心血管患者几乎都可以进行心脏康复。对心血管患者而言,是否进行心脏康复,一是要评估其在心脏康复过程中风险的大小,二是要评估其在心脏康复过程中获益的多少。

评估分为初始评估和专项评估。初始评估包括:了解患者的生活方式、心血管危险因素、日常体力活动、精神心理状况、以及循证用药使用的合理性和依从性等。专项评估主要包括左心室功能受损程度、存活或坏死心肌的数量、有氧运动能力及危险分层等。根据上述评估结果,心脏康复医生可进行有效的综合评估,为患者制定心脏康复的个体化治疗方案。
心脏康复包括哪些项目?
心脏康复是全面、全程的医学管理、服务和关爱,它包括药物处方、运动处方、营养处方、心理处方和戒烟处方。也就是我们常说的“五大处方”。
第一:药物处方。有效的药物治疗是冠心病治疗的基石。而药物处方应注重个体化用药方案,应考虑患者需要使用的药物类别和剂量大小、还用考虑应达到的靶标。药物处方包含以下三个方面:
1、处方:患者出院前应开始服用如下药物:阿司匹林、氯吡格雷、他汀、血管紧张素转换酶抑制剂、β受体阻滞剂。并且叮嘱患者出院后长期坚持使用。
2、教育:向患者介绍以下内容
他汀的副作用,如他汀对肝功能的影响很小,让患者不要过于担心。嘱患者服用他汀类药物1-2月间复查肝功、肌酶和血脂,如正常,以后可半年复查一次。
心肌梗死患者LDL- C应达到的目标值(LDL-C<1.8mmol/l (70mg/dl))。长期坚持服用他汀类药物在预防急性心脑血管事件再发中是十分重要的。
双联抗血小板药物联合应用1年对避免支架内血栓发生非常重要,1年后仍应终身坚持服用一种抗血小板药物,以避免心血管事件的再发,并观察胃肠道副作用。
血管紧张素转换酶抑制剂是心肌梗死后预防再发心梗的重要药物,考虑到服药后可能出现咳嗽的现象,告知患者这种不良反应,并随访监测。
晨起后自测脉搏,如静息时脉搏在55-60次/分,提示服用β阻滞剂的剂量达到治疗效果,并且不要减量,应坚持服用。

3、随访:嘱患者出院后1、3、6、9、12等月进行门诊随诊,以了解患者是否坚持用药,以及治疗后血脂、血压、血糖是否达标。如没有坚持服药,了解原因,指导并教育患者恢复用药。
第二:运动处方。运动康复是心脏康复的重要组成部分。安全有效的运动能显著提高患者的运动能力、改善其症状和心功能。根据患者的综合评估及危险分层给予指导。
运动处方的制定是关键。每位冠心病患者的运动康复方案必须根据患者的实际情况量身定制,即个体化原则。运动处方包括:运动形式、运动时间、运动强度、运动频率及运动过程中的注意事项。
1、运动形式:主要包括有氧运动和无氧运动。有氧运动包括:行走、慢跑、游泳、骑自行车等。无氧运动包括:静力训练、负重等运动。心脏康复中的运动形式以有氧运动为主,无氧运动作为补充。
2、运动时间:心脏病患者的运动时间通常为10-60分钟,最佳运动时间为30-60分钟。对于刚发生心血管事件的患者,从10分钟/日开始,逐渐增加运动时间,最终达到30-60分钟/日的运动时间。
3、运动强度:运动强度的评估有两种方法:最大氧耗量、最大心率以及症状分级法。建议患者开始从50%的最大氧耗量或最大心率这一强度开始,运动强度逐渐达到80%的最大摄氧量或最大心率。BORG劳累程度分级法达到10-14级。最大氧耗量通过心肺运动试验测得,最大心率=220-年龄(次/分)180-年龄是通常冠心病患者能够耐受的最快的心率。每3-6个月需要评价一次患者的运动强度是否需调整。
4、运动频率:每周至少3天,最好每周7天。
5、运动过程中的注意事项:运动过程中,要对患者进行监测,并给予必要的指导。
运动时或运动后出现以下情况,暂时停止运动:1)运动时感觉胸痛、呼吸困难、头晕;2)运动时心率波动范围超过30次/分;3)运动时血压升高>200/100mmHg,收缩压升高>30mmHg或下降10mmHg以上;4)运动时心电图监测ST段下移>=0.1mv或上升>=0.2mv;5)运动时或运动后出现严重心律失常。这些需要由专业人员进行评估。
第三:心理处方。心内科就诊的患者中大量存在有或同时有精神心理问题。传统的单纯医学模式常忽视精神心理因素,使患者的治疗依从性、临床预后和生活质量明显降低。心理处方包括 以下内容:
1、详细询问病史。帮助患者梳理各种症状与情绪波动有无相关性。
2、做必要的相关心血管病检查,使对患者躯体疾病或生理功能紊乱的判断更有依据。向患者讲清楚诊断的理由和依据,有助于患者接受医生的诊断和建议。
3、针对性进行《躯体症状自评量表》、或PHQ9/GAD7或HAD量表评估。
4、如果精神症状存在已较长时间(1个月以上)或症状明显造成生活紊乱,在认知行为治疗和征得患者认同情况下,及时给予抗抑郁焦虑药物治疗。目前常用的抗抑郁焦虑药物包括以下3种:选择性5-羟色胺(5-HT)再摄取抑制剂、氟哌噻吨美利曲辛、苯二氮卓类药物。6
第四:营养处方。膳食营养是影响心血管病的主要环境因素之一。总能量、饱和脂肪和胆固醇摄入过多、蔬菜水果摄入不足等不平衡膳食增加心血管病发生的风险。合理的科学膳食可降低患心血管疾病风险。营养处方主要包括:
1、营养评估。通过膳食回顾法或食物频率问卷,了解、评估每日摄入的总能量、膳食所含的脂肪、饱和脂肪、钠盐和其他营养素摄入水平。并且对饮食习惯和行为方式进行了解与评估。
2、根据评估结果制定个体化营养处方膳食指导。
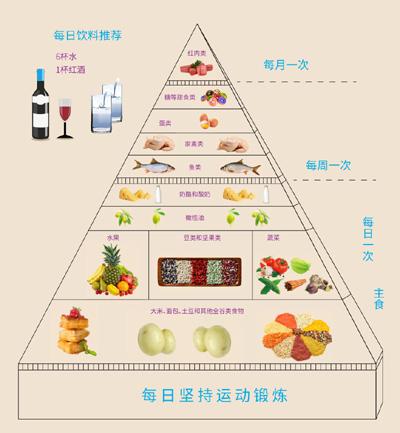
3、健康膳食选择,纠正不良饮食习惯。建议为地中海饮食(详见右图表)。
4、营养教育:对患者及其家庭成员进行营养教育,使其关注自己的膳食目标,并有效完成。
第五:戒烟处方。戒烟可降低心血管疾病发病和死亡风险。戒烟的长期获益至少等同于目前常用的冠心病二级预防药物如阿司匹林和他汀类药物, 戒烟也是挽救生命最经济有效的干预手段。
具体的戒烟处方包括 :第一步(询问)询问烟草接触习惯,为符合诊断“烟草依赖综合征”者提供戒烟咨询和戒烟计划。第二步(建议):使用清晰强烈的个性化语言,积极劝说每一位吸烟患者戒烟。第三步(评估):评估烟草依赖程度。第四步:对有戒烟意愿的患者,指导使用戒烟药物并监测戒烟药物治疗效果和不良反应。第五步:对于没有戒烟意愿的患者 :采用“5R”法进行干预:包括强调健康相关性(relevance)、危害(risk)、益处(rewards)、障碍(road-blocks)和重复(repetition)。
在《冠心病心脏康复/ 二级预防中国专家共識》中,康复分为三个阶段,分别是:I期康复(院内康复期)、II期康复(院外康复早期)和III期康复(家庭康复)。所有心脏康复具体内容镶嵌在三期康复中,不同康复分期康复内容各有侧重。
综上所述,有效采用综合心脏康复方案,可明显降低患者再发心血管事件发生率。 心康复,需要我们“动”起来!

