不同时间点应用肺表面活性物质与经鼻持续气道正压通气联合治疗对早产儿呼吸窘迫综合征疗效的影响分析
马兴伟 吴伟森 陈佩群 马亚宏 林霓阳
汕头大学医学院第一附属医院儿科,广东汕头 515041
新生儿呼吸窘迫综合征(respiratory distress syndrome,RDS)的主要特征为胎儿娩出后出现进行性加重的呼吸窘迫症状,在早产儿中多见,是早产儿死亡的主要因素之一。经鼻持续气道正压通气作为一种无创呼吸模式应用在早产儿呼吸窘迫综合征中具有一定的效果,且相关研究表明,肺表面活性物质的使用可改善患儿的临床症状,但尚未有何时应用肺表面活性物质和经鼻持续气道正压通气效果最佳的报道。选取2013年5月~2017年5月期间我院收治的呼吸窘迫综合征早产儿150例开展本次研究,旨在探讨不同时间点联合治疗措施对早产儿呼吸窘迫综合征的效果,为临床选择适当的治疗时机提供科学的数据参考和理论知识,现报道如下。
表1 两组呼吸窘迫综合征早产儿的血气分析指标比较(± s)

表1 两组呼吸窘迫综合征早产儿的血气分析指标比较(± s)
组别 n 血氧分压(mm Hg) 血二氧化碳分压(mm Hg) pH治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 75 48.63±10.35 79.62±13.41 49.55±11.37 35.24±7.14 7.17±0.17 7.34±0.20对照组 75 48.69±10.39 60.01±9.28 49.61±11.42 39.87±9.69 7.20±0.16 7.31±0.18 t 0.04 10.41 0.03 3.33 1.11 0.97 P 0.97 0.01 0.97 0.01 0.27 0.34
表2 A组和B组呼吸窘迫综合征早产儿的血气分析指标比较(± s)
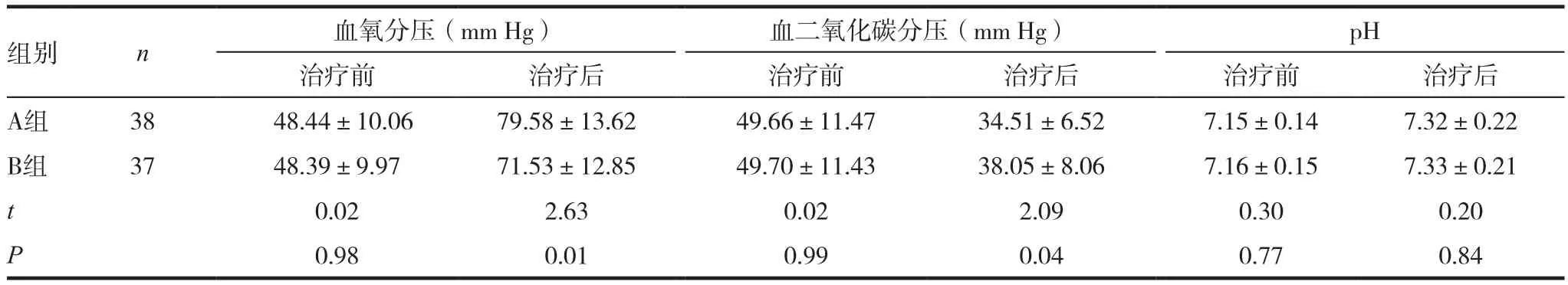
表2 A组和B组呼吸窘迫综合征早产儿的血气分析指标比较(± s)
组别 n 血氧分压(mm Hg) 血二氧化碳分压(mm Hg) pH治疗前 治疗后 治疗前 治疗后 治疗前 治疗后A组 38 48.44±10.06 79.58±13.62 49.66±11.47 34.51±6.52 7.15±0.14 7.32±0.22 B组 37 48.39±9.97 71.53±12.85 49.70±11.43 38.05±8.06 7.16±0.15 7.33±0.21 t 0.02 2.63 0.02 2.09 0.30 0.20 P 0.98 0.01 0.99 0.04 0.77 0.84
1 资料与方法
1.1 一般资料
将我院2013年5月~2017年5月收治的呼吸窘迫综合征早产儿150例采用随机数字表法分为观察组和对照组,每组患者75例。纳入标准:(1)与新生儿呼吸窘迫综合征的有关诊断标准相符合;(2)产前未接受过糖皮质激素预防;(3)在出生后12h内转入重症监护室。排除标准:(1)疑似肺发育不良的早产儿;(2)产前经超声检查显示血管内溶血严重的早产儿;(3)存在先天性代谢病、先天性心肺畸形、染色体异常、严重贫血的早产儿。观察组:男、女患者分别为45例、30例;胎龄29 ~ 34周,平均(32.88±1.08)周。A组(出生8h内):38例,B组(出生8~12h内)37例。NRDS分级Ⅰ级9例,Ⅱ级41例,Ⅲ级18例,Ⅳ级7例。对照组:男、女性患者分别为43例、32例;胎龄28 ~ 35周,平均(32.92±1.14)周。NRDS分级Ⅰ级10例,Ⅱ级40例,Ⅲ级17例,Ⅳ级8例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
在150例患儿入院后进行常规处理,包括予以抗菌药物、营养支持、维生素K以及保暖措施和纠正酸中毒等。对照组方法(经鼻持续气道正压通气):取仰卧位,正压通气压力为4.5~8cm H2O,流量控制在4~10L/min。观察组方法(经鼻持续气道正压通气+肺表面活性物质):先将羊水和分泌物吸净,进行规范气管插管后,经气管插管予以固尔苏(意大利 Chiesi Farmaceutici S.p.A.,H20080428)100~200mg/kg,采用辅助气囊人工加压通气1~2min,再通过鼻塞将其与经鼻持续气道正压通气机进行连接,予以持续气道正压通气。在使用固尔苏前,需将药瓶温度控制在37℃,轻轻转动促使药液均匀分布,使用无菌注射器抽取药液。
1.3 观察指标
(1)检测各组呼吸窘迫综合征早产儿的血气分析结果。(2)记录各组呼吸窘迫综合征早产儿治疗期间的经鼻持续气道正压通气参数。
1.4 统计学处理
将血气分析结果、经鼻持续气道正压通气参数录入到SPSS20.0软件进行数据处理,计量资料以(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组呼吸窘迫综合征早产儿的血气分析指标比较
观察组和对照组、A组和B组呼吸窘迫综合征早产儿治疗前的血气分析指标差异无统计学意义(P>0.05),治疗后除pH外,各项指标均是观察组和A组更优,差异有统计学意义(P<0.05)。请见表 1~2。
2.2 两组早产儿经鼻持续气道正压通气参数比较
治疗前,观察组和对照组、A组和B组呼吸窘迫综合征早产儿的呼气末正压通气和吸氧分数组间差异无统计学意义(P>0.05),治疗后观察组和A组分别优于对照组、B组,差异有统计学意义(P<0.05)。详见表3~4。
表3 两组早产儿经鼻持续气道正压通气参数比较( ± s)

表3 两组早产儿经鼻持续气道正压通气参数比较( ± s)
组别 n 呼气末正压通气(cm H2O) 吸氧分数(%)治疗前 治疗后 治疗前 治疗后观察组 75 4.68±1.57 3.37±0.80 51.25±11.1438.22±12.65对照组 75 4.72±1.63 4.17±0.95 51.33±11.0845.08±10.29 t 0.15 5.58 0.04 3.64 P 0.88 0.01 0.96 0.01
表4 A组和B组经鼻持续气道正压通气参数的对照( ± s)
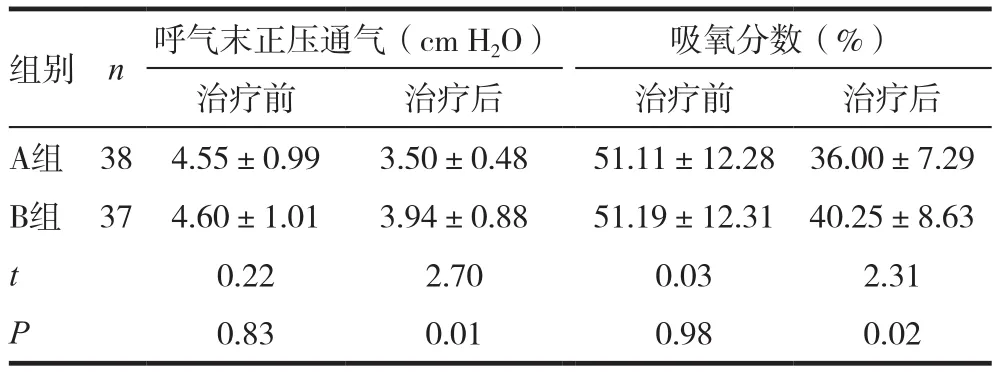
表4 A组和B组经鼻持续气道正压通气参数的对照( ± s)
组别 n 呼气末正压通气(cm H2O) 吸氧分数(%)治疗前 治疗后 治疗前 治疗后A组 38 4.55±0.99 3.50±0.48 51.11±12.28 36.00±7.29 B组 37 4.60±1.01 3.94±0.88 51.19±12.31 40.25±8.63 t 0.22 2.70 0.03 2.31 P 0.83 0.01 0.98 0.02
3 讨论
早产儿呼吸窘迫综合征是由肺表面活性物质缺乏所致的呼吸功能不全[1-3],会降低肺顺应性。早产儿出现呼吸窘迫综合征的原因在于其肺发育尚未成熟且缺乏肺泡表面活性物质[4-5],以呻吟、气促以及吸气性三凹征为主要临床表现[6],病情严重的患者会出现肺出血以及死亡的情况,因此积极治疗早产儿呼吸窘迫综合征对于其生存率的提高具有十分重要的意义。
经鼻持续气道正压通气属于无创呼吸[7],可降低因气管插管所致的相关并发症发生率,能够使呼吸窘迫综合征早产儿的呼吸道扩张,使肺功能残气量增加,有助于肺泡内液体渗出减少,可改善肺内分流以及通气功能、氧合指数[8-9]。经鼻持续气道正压通气还能够减少支气管肺发育不良情况的发生,使气道完整性得以保持[10],是临床常用来治疗早期呼吸窘迫综合征的有效手段。
肺表面活性物质的主要成份为磷脂和特异性蛋白质[11],是一种混合物质,在肺泡内表面广泛分布,可使肺表面张力降低。肺表面活性物质(固尔苏)的使用能够使肺泡表面积增加,有利于合成内源性肺表面活性物质以及促进其分泌[12-13],可促进早产儿肺上皮细胞的再生以及脏器功能的恢复。
在胎儿出生8h内联合使用经鼻持续气道正压通气和肺表面活性物质能够防止肺泡塌陷、肺损伤等情况的出现[14],避免早产儿RDS的病发,可最大限度地发挥肺泡表面活性物质的作用。肺表面活性物质在经鼻持续气道正压通气的作用下,能够快速的在肺泡内充分、均匀的分布[15-16],使患者的氧合功能和换气功能得到有效改善,防止肺泡-毛细血管被破坏,还可使患儿的呼吸道有效扩张,肺功能残气量和肺内分流情况可得到改善,避免肺泡内液体渗出,可充分发挥肺表面活性物质的效果,可促进呼吸窘迫综合征早产儿治愈率的提高。
总而言之,在出生8h内将经鼻持续气道正压通气和肺表面活性物质联合应用在呼吸窘迫综合征早产儿中的疗效显著。
[参考文献]
[1] 刘敏,王玲莉,郑凤.不同时间点应用肺表面活性物质与经鼻持续气道正压通气联合治疗对早产儿呼吸窘迫综合征疗效的影响 [J].安徽医学,2017,38(8):1045-1048.
[2] Bayat,Sam,Porra,et al.Effect of surfactant on regional lung function in an experimental model of respiratory distress syndrome in rabbit[J].Journal of Applied Physiology,2015,119(3):290-298.
[3] 孔令凯,孔祥永,李丽华,等.双水平正压通气和经鼻持续气道正压通气在早产儿呼吸窘迫综合征INSURE治疗方式中应用的比较[J].中华妇幼临床医学杂志:电子版,2013,29(5):493-499.
[4] Karadag, Nilgun,Dilli,et al.Perfusion Index Variability in Preterm Infants Treated with Two Different Natural Surfactants for Respiratory Distress Syndrome[J].American Journal of Perinatology,2014,31(11):1015-1021.
[5] 赵艳荣,赵淑青,闵敏.经鼻持续气道正压通气联合肺表面活性物质治疗呼吸窘迫综合征早产儿14例[J].实用临床医药杂志,2017,21(11):111-114.
[6] Polin RA,Carlo WA,Papile LA,et al.Surfactant replacement therapy for preterm and term neonates with respiratory distress[J].Pediatrics:Official Publication of the American Academy of Pediatrics,2014,133(1):156- 163.
[7] 淡云,王亚萍.双水平气道及经鼻持续气道正压通气联合肺泡表面活性物质治疗早产儿呼吸窘迫综合征疗效观察 [J].安徽医药,2016,20(5):957-958.
[8] Grasso,Chiara,Sciacca,et al.Effects of Sustained Lung Inflation, a lung recruitment maneuver in primary acute respiratory distress syndrome,in respiratory and cerebral outcomes in preterm infants[J].Early Human Development,2015,91(1):71-75.
[9] 余红蕾.经鼻持续气道正压通气对肺表面活性物质治疗新生儿呼吸窘迫综合征效果的影响[J].解放军医药杂志,2017,29(5):75-78.
[10] Meneses J,Bhandari V,Alves JG,et al.Nasal intermittent positive-pressure ventilation vs nasal continuous positive airway pressure for preterm infants with respiratory distress syndrome:A systematic review and metaanalysis[J].Archives of Pediatrics &;Adolescent Medicine,2012,166(4):372-376.
[11] 梁春华,林春繁,林峰,等.早期联合应用经鼻持续气道正压通气和肺表面活性物质治疗新生儿呼吸窘迫综合征的效果 [J].中国当代医药,2016,23(13):101-103.
[12] Wang Li,Chen Long,Hu Zhangxue,et al.Nasal Continuous Positive Airway Pressure for Preterm Infants With Respiratory Distress Syndrome:A Meta-Analysis and up-Date[J].Pediatric Pulmonology,2015,50(4):402-409.
[13] 吴乃许.经鼻双水平气道正压通气联合肺表面活性物质在早产儿呼吸窘迫综合征治疗中的应用研究[J].中国医学工程,2015,23(6):3-4.
[14] Thomas PE,Leflore J.Extubation success in premature infants with respiratory distress syndrome treated with bilevel nasal continuous positive airway pressure versus nasal intermittent positive pressure ventilation[J].The Journal of Perinatal &; Neonatal Nursing,2013,27(4):328-334.
[15] 王淑玉,张恩胜.肺表面活性物质联合双水平正压通气治疗新生儿呼吸窘迫综合征疗效观察[J].儿科药学杂志,2015,21(11):24-27.
[16] Bayat,Sam,Porra,et al.Effect of surfactant on regional lung function in an experimental model of respiratory distress syndrome in rabbit[J].Journal of Applied Physiology,2015,119(3):290-298.

