支气管哮喘影像学检查与肺功能检测的应用探讨
李玉红,魏红英,曾静,冯银合
(四川省德阳市人民医院呼吸与危重症医学科,四川 德阳 618000)
支气管哮喘是由多种细胞(如嗜酸性粒细胞、肥大细胞、T淋巴细胞、中性粒细胞、气道上皮细胞等)和细胞组分参与的气道慢性炎症性疾病。这种慢性炎症与气道高反应性相关,通常出现广泛多变的可逆性气流受限,并引起反复发作性的喘息、气急、胸闷或咳嗽等症状,常在夜间和(或)清晨发作、加剧,多数患者可自行缓解或经治疗缓解。支气管哮喘如诊治不及时,随病程的延长可产生气道不可逆性缩窄和气道重塑[1]。影像学检查是借助某种介质(如X射线、电磁场、超声波等)于人体相互作用,把人体内部组织器官结构、密度以影像方式表现出来,供诊断医师根据影像提供的信息进行判断,从而对人体健康状况进行评价的一门科学,包括X光检查、CT检查、超声波检查等等,影像学检查在诊治呼吸系统疾病中占有非常重要的地位,可以为众多呼吸系统疾病提供决策和支持[2]。肺功能检查是临床上评价胸、肺疾病及呼吸生理的重要手段,可对患者肺脏生理功能的基本情况作出质和量的评价,对疾病造成肺功能损害类型及程度进行评估,可动态地观察肺功能损害的进展及治疗疗效[3-4]。本文着重探讨哮喘与影像学检查以及肺功能检测的应用,现报道如下。
1 资料与方法
1.1 临床资料 选择2017年1月~2017年10月德阳市人民医院呼吸内科诊治的70例支气管哮喘患者进行回顾分析,其中男34例,女36例,平均年龄(55.5±3.8)岁,根据临床病史以及相关症状体征将70例支气管哮喘患者中急性发作期(35例)作为实验组,症状缓解期(35例)作为对照组,对比两组患者的影像学检查与肺功能各项指标变化情况。两组受试者在年龄、性别、病史特征等临床资料比较差异无统计学意义,具有可比性。
1.2 方法
1.2.1 受试者准备影像学检查 胸部HRCT前询问病史,排除CT检查禁忌,患者最好穿棉毛衫内衣,摘去金属饰物,指导在拍摄过程中,请勿移动身体,要配合医生的口令做吸气和屏气动作。肺功能检查前了解用药情况;准确测量身高、体质量;测试时取坐位、抬头挺胸背伸直,口腔与呼吸过滤器保持在同一水平线。
1.2.2 肺通气功能测试[6]70例患者都使用同台Jaeger Master Screen Diff型肺功能仪按照操作规程检测,检查前进行环境参数、容积校准、气体校准。测定指标:第一秒用力呼气量(forced expiratory volumein one second,FEV1),一秒率(forced expired volume in one second to forced vital capacity ratio,FEV1/FVC%),呼气峰流量(peak expiratory flow,PEF),用力肺活量(forced vital capacity,FVC),残气容积(residual volume,RV),残气量与肺总量百分比(ratio of residual volume to total lung capacity,RV/TLC%)。
1.2.3 支气管舒张试验 在测定肺通气功能基础上,吸入沙丁胺醇400 μg,达峰时间15~30 min后再复查用药后肺通气功能,重复测试3~8次,其质量控制均达到A、B级水平[5]。舒张试验阳性诊断标准:①FEV1较用药前增加12%或以上,且其绝对值增加200 ml或以上;②PEF较治疗前增加60 L/min或增加≥20%[7]。
1.3 统计学方法 采用SPSS 18.0统计学软件进行数据分析,计量资料采用“±s”表示,予以t检验;计数资料采用率(%)表示,予以χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组影像学检查结果比较 实验组患者77%有影像学改变,对照组患者31%有影像学的改变,表现为支气管壁增厚、双肺透亮度增加、双肺纹理增粗、肺过度膨胀等,由此可见实验组影像学检查结果异常率明显高于对照组,两组患者影像学检查结果比较差异具有统计学意义(P<0.05),见表1。

表1 两组影像学检查结果比较Table 1 Comparison of imaging findings between the two groups
2.2 两组患者肺通气功能指标比较 实验组大多患者均呈阻塞性通气功能改变,呼气流速各项指标均显著下降,对照组上述通气功能指标可逐渐恢复;两组患者肺通气功能指标比较差异具有统计学意义(P<0.05),见表2。
表2 两组患者肺通气功能指标比较(±s)Table 2 Comparison of lung function indexes between the two groups(±s)
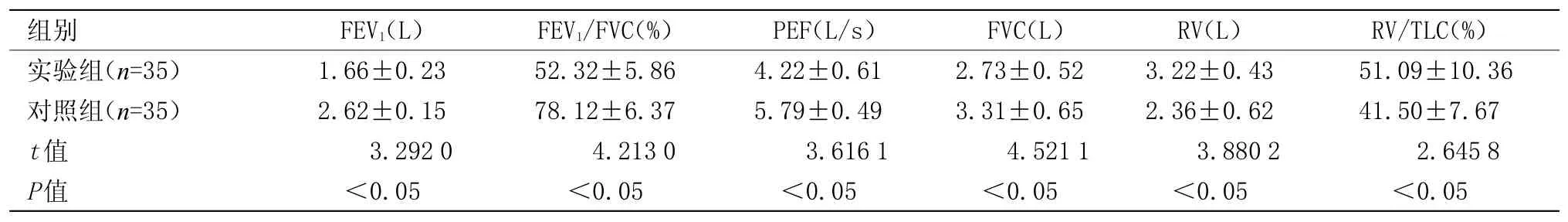
表2 两组患者肺通气功能指标比较(±s)Table 2 Comparison of lung function indexes between the two groups(±s)
组别实验组(n=35)对照组(n=35)t值P值FEV1(L)1.66±0.23 2.62±0.15 3.292 0<0.05 FEV1/FVC(%)52.32±5.86 78.12±6.37 4.213 0<0.05 PEF(L/s)4.22±0.61 5.79±0.49 3.616 1<0.05 FVC(L)2.73±0.52 3.31±0.65 4.521 1<0.05 RV(L)3.22±0.43 2.36±0.62 3.880 2<0.05 RV/TLC(%)51.09±10.36 41.50±7.67 2.645 8<0.05
2.3 两组支气管舒张阳性率比较 实验组支气管舒张试验阳性率明显高于对照组,两组患者支气管舒张阳性率比较差异有统计学意义(P<0.05),见表3。

表3 两组支气管舒张阳性率比较Table 3 Comparison of bronchodilator positive rate between two groups
3 讨论
支气管哮喘是全球性疾病,我国患病率为1%~4%,成人男女患病率接近,约40%的患者有家族史,受遗传因素和环境因素的双重影响[8]。其中气道炎症是哮喘发病的本质,而气道高反应是哮喘的重要特征,临床表现为发作性伴有哮鸣音的呼气性呼吸困难或发作性胸闷和咳嗽,干咳或咳大量白色泡沫痰,严重者被迫采取坐位或呈端坐呼吸,哮喘症状可在数分钟内发作,经数小时至数天,在夜间及凌晨发作和加重常是哮喘的特征之一。由于支气管哮喘目前无特效的治疗方法,治疗目的为控制症状,防止病情恶化,尽可能保持肺功能正常,维持正常活动能力,减轻治疗不良反应,防止不可逆气道阻塞,但不正确的治疗可导致哮喘反复发作,因此,合理的防治至关重要。近两年来,我国诸多学者指出哮喘的近远期的治疗目标不仅仅是控制发作,更应该注意降低未来风险[9],众所周知,影像学检查可以为众多呼吸系统疾病提供决策与支持,故讨论哮喘与影像学的关系就显得极其重要了;2017全球哮喘防治倡议(global initiative for asthma,GINA)发布了哮喘更新指南,其中也有对肺功能定期检测进行的更新说明,肺功能评估应在诊断或治疗开始时进行,控制治疗后的3~6个月后,复查评估个人最佳FEV1,并且此后定期检测,对大多数成人应至少每1~2年测量肺功能,高风险患者频率应该更高,且肺功能支气管舒张试验阳性意味着缩窄的气道具有舒张性,对临床上选用支气管舒张药物具有十分重要的指导意义,因此哮喘与肺功能检测关系也显得尤为重要。
本研究侧重于探讨支气管哮喘患者影像学检查与肺功能检测的相关应用,70例受试者通过完善影像学检查以及肺通气功能测试并加做支气管舒张试验,结果表明,77%的实验组支气管哮喘患者有影像学改变,分别表现为支气管壁增厚、双肺透亮度增加、双肺纹理增粗、有炎性浸润阴影、肺过度膨胀等,对照组支气管哮喘患者31%有以上影像学的改变,实验组与对照组影像学检查异常率比较(P<0.05);肺通气功能检测在实验组大多例患者均呈阻塞性通气功能改变,呼气流速指标均显著下降,一秒量(FEV1)、一秒率(FEV1/FVC%)以及最高呼气流量(PEF)均减少;肺容量指标可见用力肺活量(FVC)减少、残气容积(RV)增加、残气占肺总量百分比(RV/TLC%)增高。缓解期(对照组)上述通气功能指标可逐渐恢复(P<0.05);两组患者支气管舒张试验阳性率比较:实验组明显高于对照组(P<0.05);本院采用高分辨CT(high resolution CT,HRCT)被认定是检查小气道病变的最佳影像技术,能较为敏感地反映早期病变,直观且无创地观察到气道狭窄部位,近些年许多文献也提到用高分辨CT评估哮喘气道重构等结构变化[10-11],Gupta等[12]研究也显示严重哮喘患者远端气道重塑与肺功能损害以及肺部感染具有相关性,影像学检查结合肺功能检测应成为哮喘的常规检查,可提高支气管哮喘的诊治率。诚然,临床医师将70例受试者根据病史以及相关症状体征严格分组并纳入本研究密切相关,实验组在影像学检查异常率、支气管舒张试验阳性率以及肺通气功能指标的变异率均高于国内外类似研究,但我们在结合影像学检查与肺功能测试中发现哮喘急性发作期检测意义极其重要,应成为协助早期诊断治疗的常规检查,虽然症状缓解期影像学检查、肺通气指标以及支气管舒张试验有明显改善,但更进一步提供了哮喘急性发作得到控制的客观依据,特别是肺通气指标以及支气管舒张试验对评估哮喘的预后以及升级或降级治疗提供了极大依据,意义仍不容小觑。同时,如何进一步提高支气管哮喘的诊治仍还亟待同行们进一步研究。
[1] 陆再英,钟南山.内科学[M].北京:人民卫生出版社,2012:69.
[2] 杨志路,韦江红.支气管哮喘在影像学中的研究进展[J].中国医药导报,2016,13(30):49.
[3] 韩翔,姚婉贞,赵鸣武,等.严重急性呼吸综合征治愈后患者的肺功能观察[J].中国呼吸与危重监护杂志,2003,2(5):281-283.
[4] 解立新,刘又宁,范保星,等.严重急性呼吸综合征康复期患者血清抗体、肺功能和影像学资料动态分析[J].中国呼吸与危重监护杂志,2005,4(1):9-13.
[5] 中华医学会呼吸病学分会肺功能专业组[J].中华结核和呼吸杂志,2014,37(7):484.
[6] 郑劲平,陈荣昌,钟南山.肺功能学-基础与临床[M].广东:广东科技出版社,2007:50-56.
[7] 陆再英,钟南山.内科学[M].北京:人民卫生出版社,2012:72.
[8] 尤黎明,吴瑛.内科护理学[M].北京:人民卫生出版社,2006:50.
[9] 中华医学会呼吸病分会哮喘学组.支气管哮喘控制的中国专家共识[J].中华内科杂志,2013,52(5):440-443.
[10]王娇莉,任振义,杨斌,等.支气管哮喘和嗜酸粒细胞性支气管炎患者气道壁厚度的CT比较研究[J].中国呼吸与危重监护杂志,2011,10(2):126-129.
[11]夏亭亭,关玉宝,李靖煦,等.COPD定量CT扫描与肺功能检查小气道参数的相关性研究[J].CT理论与应用研究,2014,23(4):591-599.
[12]Gupta S,Siddiqui S,Haldar P,et al.Quantiative analysis of high-resolution computed tomography scans in severe asthma subphenotypes[J]. Thorax,2010,65(9):3775-781.

