库欣综合征和肥胖症凝血指标改变及影响因素分析
张 琳
(焦作市第二人民医院内分泌二区 焦作 454150)
库欣综合征指的是多种病因引发的循环皮质醇长期过多而诱发的病症,该种疾病的临床表现具有多样化的特征,使得患者的血管、肝肾、骨骼系统,垂体其他内分泌轴等均出现全身多系统并发症,该病的致残率和死亡率较高[1]。肥胖症是临床上十分常见的有单纯性肥胖,大约占肥胖人群的95%[2]。该病患者的全身脂肪分布均匀,未见内分泌紊乱现象,无明显的代谢障碍性疾病,往往具有家族遗传性[3]。本次研究就库欣综合征和肥胖症凝血指标改变及影响因素进行分析,总结如下。
1 资料与方法
1.1 基线资料
随机抽取2014年2月~2017年2月我科室的60例库欣综合征患者为参照组,60例肥胖症患者为观察组。
参照组男32例,女28例,年龄范围52~83岁,平均年龄(66.3±8.9)岁,病程范围2~4年,平均病程(2.6±0.3)年;观察组,男33例,女27例,年龄范围53~86岁,平均年龄(67.4±9.6)岁,病程范围1~3年,平均病程(1.8±0.2)年。
纳入标准:所有患者均符合库欣综合征的诊断标准,实验室检查所有患者的皮质醇水平增高,同时出现昼夜节律消失,24h尿游离皮质醇(UFC)排出量也出现增高等现象。肥胖的诊断标准:计算公式:实际体重/理想体重比值(%)=实际体重(公斤)/理想体重(公斤)×100%,结果大于120%为肥胖。
排除标准:排除服用影响凝血药物的患者,影响凝血的药物例如肝素、华法林以及阿司匹林等药物。
本组研究中两组患者的基线资料性别和年龄可比,差异不显著,P>0.05。
1.2 研究方法
两组患者清晨抽取3ml静脉血,利用低温离心机分离获取上层血清,利用美国罗氏有限公司生产AU5800全自动生化分析仪对患者的血脂(总胆固醇、甘油三酯、低密度脂蛋白和高密度脂蛋白)、血糖(空腹血糖、餐后2h血糖和糖化血红蛋白)水平进行分析。另外,抽取3ml肘静脉血加入一定量的EDTA抗凝,利用凝血分析仪对患者的凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB)进行分析,记录相关数据即可[4~5]。
1.3 统计学方法

2 结果
2.1 凝血指标
观察组患者的凝血指标明显高于参照组,P<0.05,见表1。

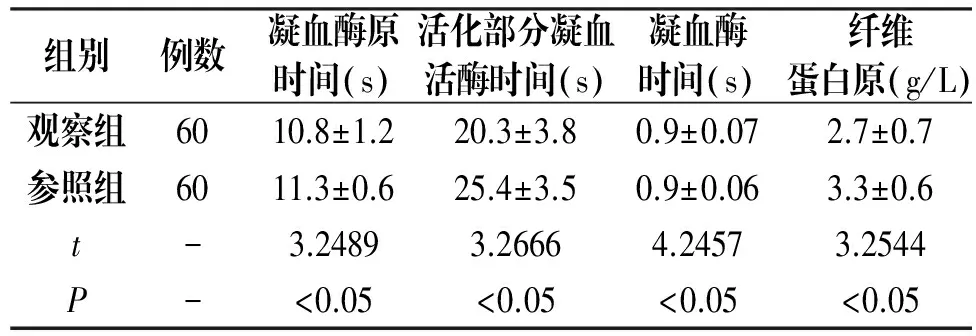
组别例数凝血酶原时间(s)活化部分凝血活酶时间(s)凝血酶时间(s)纤维蛋白原(g/L)观察组6010.8±1.220.3±3.80.9±0.072.7±0.7参照组6011.3±0.625.4±3.50.9±0.063.3±0.6t-3.24893.26664.24573.2544P-<0.05<0.05<0.05<0.05
2.2 血糖变化情况
观察组患者的血糖变化情况明显高于参照组,P<0.05,见表2。

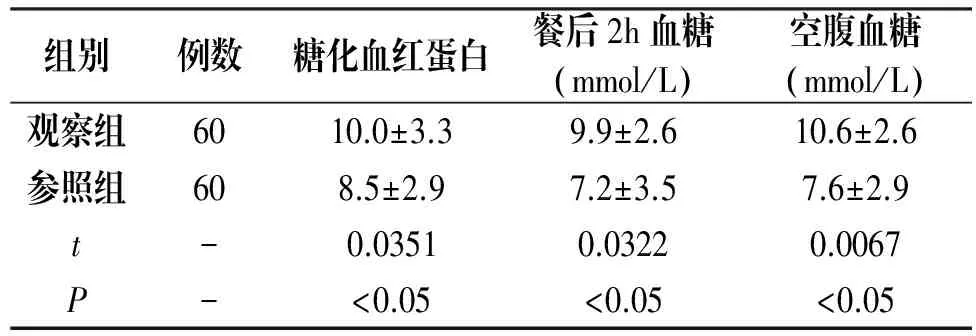
组别例数糖化血红蛋白餐后2h血糖(mmol/L)空腹血糖(mmol/L)观察组6010.0±3.39.9±2.610.6±2.6参照组608.5±2.97.2±3.57.6±2.9t-0.03510.03220.0067P-<0.05<0.05<0.05
2.3 血脂变化情况比较
观察组患者的血脂变化情况明显高于参照组,P<0.05,见表3。

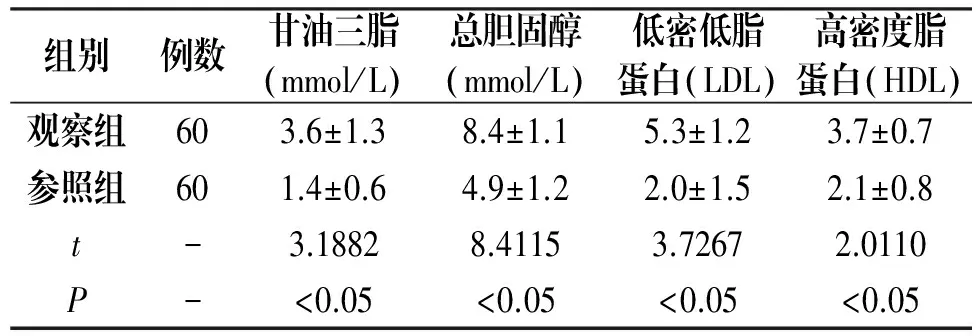
组别例数甘油三脂(mmol/L)总胆固醇(mmol/L)低密低脂蛋白(LDL)高密度脂蛋白(HDL)观察组603.6±1.38.4±1.15.3±1.23.7±0.7参照组601.4±0.64.9±1.22.0±1.52.1±0.8t-3.18828.41153.72672.0110P-<0.05<0.05<0.05<0.05
3 讨论
一般情况下,机体的凝血和抗凝系统处于一定的被动平衡状态,若患者的血管壁发生损伤,血流速度会出现不同程度的紊乱,使得患者的血液成分不断的发生改变;若患者的血小板功能发生亢进,凝血因子出现不同程度的异常,会直接增加患者的发生血栓的风险[6]。
临床上目前对凝血因子和评价内皮细胞以及血小板功能很难检测,均是采用一些凝血指标反映患者的凝血状态[7]。库欣综合征和肥胖症患者均具有脂肪异常和高凝状态,库欣综合征患者发生下肢深静脉血栓的发病率较高,在该病的围术期对患者进行抗凝治疗,可降低患者的下肢深静脉发生率[8]。另外,患者的高凝状态在开展手术后仍然具备,肥胖作为一种独立的发病因子,可进一步的增加脑血栓、深静脉血栓以及肺栓塞的发生率,增加上述疾病的发生风险[9]。库欣综合征和肥胖症患者会同时伴有凝血功能异常,ATPP可积极的反映患者的内源性凝血功能,因此,在开展检查和治疗的同时,要严格检测患者的血脂、血糖以及凝血指标的异常情况,尤其是对高危患者要进行早期干预,积极的检测出患者的相关异常,给予患者合理的治疗方法,综合提高患者的治疗效果[10]。
结合上述研究,血脂指标的升高会对患者的凝血指标造成一定的影响,使得库欣综合征患者长期处于高凝固状态,增加患者血栓形成的风险,值得临床进一步的学习与深究。
1 刘之慧,卢琳,陈适,等.库欣综合征和肥胖症患者凝血功能的改变及影响因素.中华医学杂志,2016,96(11):850~853.
2 梅彩霞,伊力多斯·艾合他木夫,郭辉,等.新疆乌鲁木齐地区体检人群肥胖发病率及其影响因素的研究.重庆医学,2016,45(6):756~759.
3 刘丹,万沁.代谢正常肥胖患者的代谢异常发生风险及影响因素研究.中国全科医学,2017,20(1):51~55.
4 顾晨鹃,李庆云,李敏,等.青年肥胖阻塞性睡眠呼吸暂停低通气综合征患者糖代谢异常的影响因素.中华医学杂志,2016,96(18):1405~1409.
5 杜德晓,张能维.影响代谢手术降糖疗效的因素分析.中华肥胖与代谢病电子杂志,2016,2(4):191~195.
6 Xin Zhao,Harrison X Bai,Li-Ming Tan,et al.Anticonvulsants Delaying the Diagnosis of Cushing's Syndrome in a Patient Who Presents with Schizophrenia.Chinese Medical Journal,2015,128(5):700~701.
7 白婧,雷营,祁范范,等.脂肪细胞型脂肪酸结合蛋白与不同糖耐量人群胰岛细胞功能的相关性研究.河北医科大学学报,2017,38(1):1~5.
8 侯雪晶,孙燕,陈秀英,等.妊娠期糖尿病与肥胖症、炎症因子、25-(OH)D3和胰岛素抵抗的关系.中国热带医学,2016,16(3):262~265.
9 高小强,黄上嘉,张艺超,等.超重/肥胖与骨性关节炎在中国人群中的相关性系统评价.中华肥胖与代谢病电子杂志,2016,2(3):164~169.
10 Oscar D. Bruno,Lea Juárez-Allen,María Alicia Rossi,et al.In What Clinical Settings Should Cushing's Syndrome be Suspected? Medicina,2009,69(6):674~680.