呼吸训练对基底节区脑梗死并发阻塞性睡眠呼吸暂停综合征的效果
吴登宠,周瑜欢
1.浙江中医药大学附属温州市中医院康复科,浙江温州市325000;2.北京朝阳急诊抢救中心,北京市100122
阻塞性睡眠呼吸暂停综合征(obstructive sleep apnea syndrome,OSAS)是十分常见的成人睡眠呼吸障碍性疾患[1]。OSAS发生的关键在于睡眠时咽气道的塌陷造成气道阻塞,气道阻塞的部位可以在鼻咽部、口咽部或喉咽部,80%以上患者为口咽和喉咽部的联合阻塞。引起上气道阻塞的原因既有解剖上的异常,又有功能上的缺陷[2-3]。
正常呼吸时要求呼吸肌肉收缩高度协调,上气道肌肉具有一定基础张力保持气道开放。而中枢神经损伤对睡眠呼吸的影响,目前主要认为是由于脑干损伤后累及睡眠呼吸中枢,从而导致中枢型睡眠呼吸暂停[4]。而对于未累及睡眠呼吸中枢的脑损伤患者,发生睡眠呼吸障碍的情况也有相关报道[5-6]。皮质脑干束损伤后,可能由于所支配的肌肉出现张力变化,会对口咽部结构发生影响,双侧损伤可能明显重于单侧损伤。无论在弛缓期还是痉挛期,都有可能造成睡眠呼吸障碍,弛缓期可能由于上气道肌肉的基础张力降低所致,而痉挛期则可能由于上呼吸道舒张肌群间的协作不协调所致[7-10]。
呼吸训练是提高患者呼吸和发声、咳嗽等功能的重要康复方法,在临床中也广为应用,但是对于脑损伤所致的OSAS患者缺乏有效性的相关研究。本研究主要目的是考察呼吸训练对脑梗死并发OSAS患者的睡眠呼吸参数的影响[11-13]。
1 资料与方法
1.1 一般资料
2016年3月1日至2017年8月30日,在温州市中医院招募的60例脑卒中患者进行随机对照研究。所有研究对象均进行病例资料登记,详细的神经系统查体,脑部影像学检查,并使用美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)进行严重程度评分。
脑卒中诊断标准:符合第4届全国脑血管病会议通过的诊断标准[14],并经头颅CT或MR检查确诊。
纳入标准:①均来自本院康复科病区;②年龄18~65岁;③被诊断为基底节区脑梗死导致一侧皮质脑干束受损,有CT或者磁共振成像资料;④改良Ashworth分级评定肌张力为Ⅰ~Ⅱ级;⑤呼吸肌(膈肌)肌力评定均为2级;⑥通过夜间多导睡眠呼吸监测诊断为OSAS;⑦生命体征和神经系统体征稳定,可配合完成本研究的各项检查。
排除标准:①多发性脑梗死或病变累及脑干;②生命体征或神经系统体征不稳定;③出现神经系统疾病复发或并发症,如脑水肿、脑疝、癫痫、脑积水;④服用镇静安眠药物、抗癫痫药物、抗焦虑抑郁药物、抗精神病药物、中枢神经系统兴奋性药物或长期酗酒、吸毒;⑤气管切开、气管插管或口腔、咽喉部、气管、胸部手术、外伤史;⑥伴有急性呼吸道感染、慢性支气管炎、慢性阻塞性肺疾病、哮喘、肿瘤、心力衰竭等。
剔除及脱落标准:①依从性差,不能坚持治疗;②观察中出现严重不良反应或病情加重,根据医生判断必须终止试验;③未按规定进行治疗,无法判断疗效者,或者资料不全影响疗效,作为删除病例;④发生严重不良事件、发生并发症或特殊生理变化不宜继续受试,自动退出;⑤正在参加其他临床试验。
对符合上述条件的脑卒中患者,按照知情同意原则向患者及家属讲解具体的干预方法及指标测定,征得患者及家属的同意,并签署知情同意书。本研究已通过温州市中医院医学伦理研究委员会的伦理审查。
采用随机数字表法将60例纳入患者分为对照组和呼吸训练组。两组性别、年龄、病程、损伤侧及NIHSS评分均无显著性差异(P>0.05)。见表1。
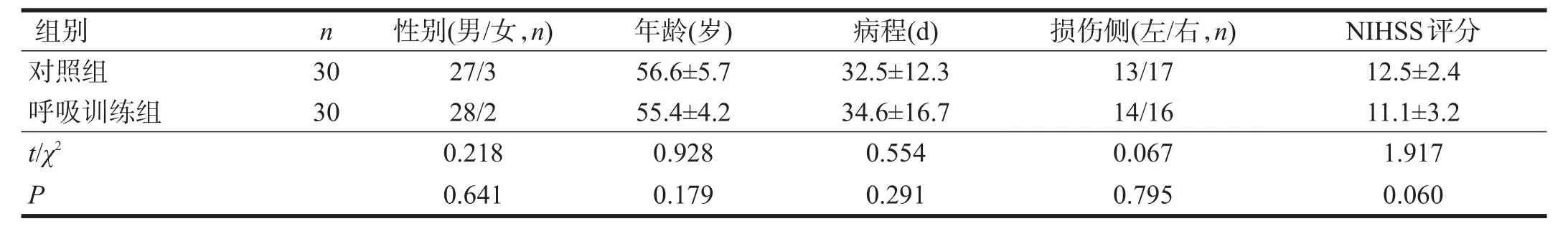
表1 两组一般资料比较
1.2 方法
所有患者均接受常规药物治疗和康复治疗,包括运动疗法、作业疗法、言语治疗、心理治疗等。
呼吸训练组在此基础上接受呼吸训练。呼吸训练需要在安静的、空气质量良好、无特殊呼吸性过敏原的场地进行,防止患者发生呼吸道疾病干扰治疗[15]。由治疗师指导患者面向镜子、观察理解自身的呼吸辅助肌的活动。身体最大限度前倾并保持平衡[16]。训练前,治疗师负责向患者及其家属讲解呼吸训练的目的及作用,促进患者积极配合练习,达到更好的训练效果。每天1次,每周5 d,共训练8周,具体方法如下。
1.2.1 缩唇呼吸法
患者根据病情选择坐位或站位,放松身体,两手放在腹部。训练中始终保持嘴部紧闭,用鼻子进行呼气和吸气。呼气时保持平稳而缓慢,吸气与呼气时间比例为1∶2,逐渐减慢呼吸频率达1∶4,8~10次/min,每次锻炼15~20 min,每天1次[17-18]。
1.2.2 腹式呼吸法
患者取仰卧位,使其膝、髋关节处于轻微屈曲的舒适位置进行锻炼,患者利手置于腹部,另一只手置于上胸部。治疗师把握患者呼吸节律,根据患者斜角肌的收缩把握患者呼吸类型,开始时不要深呼吸。吸气时治疗师发出指令,患者将置于腹部的手上抬,而在呼气结束时则由治疗师迅速对患者的膈肌进行震动及伸张以促进呼吸肌收缩,每次5~10 min,每天1次[17-18]。
1.2.3 辅助呼吸法
患者仰卧,治疗师双手置于上胸廓的锁骨稍下或下胸廓的肋弓上。在开始的2~3次呼吸,把握患者的呼吸节奏,在患者轻呼气时开始给予压迫,沿呼气运动方向进行,逐渐增加压迫强度。询问患者有无不适感,吸气时让胸廓有弹性地、自然地去除压迫。利用神经生理学的易化手段,在横膈胸廓处吸气时瞬间施加压力,以提高肋间肌、颈部肌群的稳定节律。每次5~10 min,每天1次[18]。
1.2.4 胸廓放松法
主要包括肋间肌松动和胸廓松动术。肋间肌松动时一手沿肋骨向下走行放置,另一手放在相邻肋骨处固定,像拧毛巾一样,在呼气时捻揉,吸气时去除压迫。从下部肋骨到上部肋骨逐一肋间进行伸张,左右两胸廓分别进行。胸廓松动时,一手置于患者肩下,固定肩关节,另一手置于骨盆处,做胸廓捻揉。每次5~10 min,每天1次[19]。
1.3 观察指标
干预前后均应用多导睡眠监测仪各进行一次夜间睡眠呼吸监测,主要监测以下指标。①呼吸暂停低通气指数(apnea-hypopnea index,AHI):指夜间平均每小时发生呼吸暂停和低通气的次数,正常值为0~5次,超过5次并伴有嗜睡状态可诊断为睡眠呼吸暂停低通气综合征。②最大口腔内压:发音时需要的一个组成部分,软腭上举、口唇呈紧闭状态,由肺将空气送入口腔内,在口腔内形成压力。③平均血氧饱和度、最低血氧饱和度、氧减指数、最低血氧饱和度持续时间及血氧饱和度<90%和<80%时间百分比。
1.4 统计学分析
采用SPSS 16.0统计软件进行分析,计量资料以表示。组间对照和自身前后对照比较采用t检验。显著性水平α=0.05。
2 结果
对照组治疗后AHI、平均血氧饱和度、氧减指数、血氧饱和度<90%时间百分比较治疗前均无显著性差异(P>0.05),最大口腔内压、最低血氧饱和度、最低血氧饱和度持续时间、血氧饱和度<80%时间百分比较治疗前改善(P<0.05)。
呼吸训练组治疗后AHI、最大口腔内压、平均血氧饱和度、最低血氧饱和度、氧减指数、最低血氧饱和度持续时间、血氧饱和度<90%时间百分比、血氧饱和度<80%时间百分比较治疗前均改善(P<0.05)。
治疗后,呼吸训练组AHI、最大口腔内压、平均血氧饱和度、最低血氧饱和度、血氧饱和度<90%时间百分比均明显优于对照组(P<0.01),氧减指数、最低血氧持续时间、血氧饱和度<80%时间百分比方面与对照组比较无显著性差异(P>0.05)。见表2。
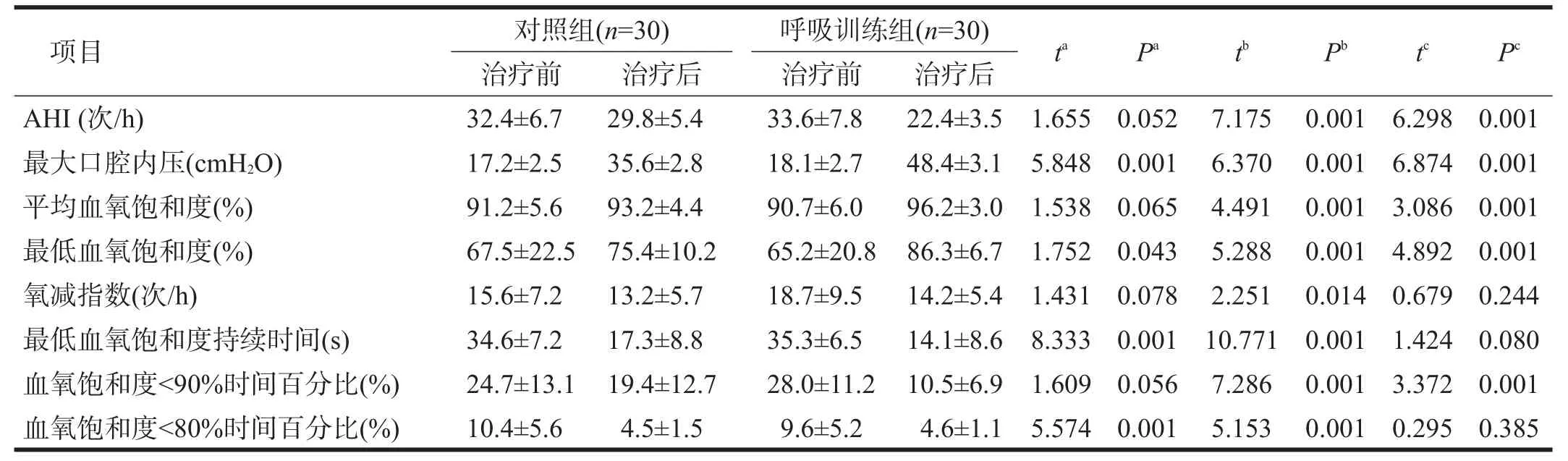
表2 两组治疗前后各项睡眠呼吸参数对比
3 讨论
多导睡眠监测是诊断OSAS最重要的检查,通过夜间连续的呼吸、动脉血氧饱和度、脑电图、心电图、心率等指标的监测,可以了解患者有无呼吸暂停、暂停的次数、暂停的时间、发生暂停时最低动脉血氧值及对身体健康影响的程度,是国际公认的诊断睡眠呼吸暂停低通气综合征的金标准。
OSAS对心脑血管的影响因素涉及神经、体液、血管和炎症异常。目前研究认为,OSAS引起的血流动力学、血管、炎症、血凝、氧化应激改变,都是可能的脑血管疾病的危险因素[20]。另外研究发现,长期存在的睡眠呼吸暂停导致的夜间缺氧,可能会继发神经损伤,从而导致记忆力减退等症状。而神经损伤对睡眠呼吸的影响,目前主要认为由于脑干损伤后累及睡眠呼吸中枢,从而导致中枢型睡眠呼吸暂停。而对于未累及睡眠呼吸中枢的脑损伤患者,发生睡眠呼吸障碍的情况也有相关报道[21-22]。临床上对于脑血管病和OSAS的相互影响越来越受到关注,相关研究也在不断深入。
OSAS发生的关键在于睡眠时咽气道的塌陷造成气道阻塞,气道阻塞的部位可以在鼻咽部、口咽部或喉咽部,80%以上患者为口咽和喉咽部的联合阻塞。引起上气道阻塞的原因既有解剖上的异常,又有功能上的缺陷,其中上呼吸道舒张肌群间的协作不协调所致气道闭塞也是原因之一。
肌张力是维持身体各种姿势以及正常运动的基础。肌张力的产生与维持是一种复杂的神经反射活动,其反射弧叫做“r-袢”,反射弧任何部位的病变均可引起肌张力改变。上运动神经元(如皮质脑干束、皮质脊髓束)受损伤时,引起的骨骼肌瘫痪称为中枢性瘫痪。由于下运动神经元失去了上运动神经元的控制,下运动神经元兴奋性增强,可出现腱反射亢进,肌张力增高,并出现病理反射。
正常呼吸时要求呼吸肌肉收缩高度协调。上气道肌肉具有一定基础张力保持气道开放。每次膈肌收缩前,神经放电引起上气道肌肉收缩。颏舌肌收缩牵动舌头向前固定咽壁,进一步保持上气道开放和抵抗吸气时咽腔内负压对上气道的陷闭作用。随后肋间肌收缩稳定胸壁,膈肌收缩产生胸腔负压完成吸气。Michael等[23]研究6例脑干损伤后双侧的口轮匝肌、颊肌、咬肌、颏下肌、下颌下肌的表面肌电图特征,分析这些肌肉张力变化与吞咽功能的关系,认为局部肌张力变化与吞咽障碍有明显相关性。
皮质脑干束损伤后,可能由于所支配的肌肉出现张力变化而会对口咽部结构发生影响,双侧损伤可能明显重于单侧损伤。无论在弛缓期还是痉挛期,都有可能会造成睡眠呼吸障碍(主要表现为OSAS),弛缓期可能由于上气道肌肉的基础张力降低所致,而痉挛期则可能由于上呼吸道舒张肌群间的协作不协调所致,痉挛的缓解则可能会有效减轻睡眠呼吸障碍[24]。
呼吸训练是通过对呼吸运动的控制和调节,改善呼吸困难症状,减少耗氧和耗能,提高呼吸效率[19]。呼吸训练是肺康复的重要方法之一,主要应用于胸腹部创伤或术后、慢性炎症、慢性阻塞性肺疾病等;在脑损伤患者中也得到广泛应用,并取得较好的疗效,可明显改善瘫痪卧床患者的呼吸、咳痰、发声等功能,预防肺部感染的发生[25-26]。呼吸训练的主要方法包括腹式呼吸训练和抗阻呼气训练,另外还包括口颜面部肌肉放松训练、发音器官训练、体位咳嗽排痰训练等[27]。通过这些方法,不仅可有效提高患者的呼吸功能,而且可降低呼吸道阻力,降低口颜面及颈部的肌张力,有效减轻患者夜间睡眠呼吸暂停的症状,可作为脑损伤并发睡眠呼吸暂停的康复方法之一。
]
[1]中华医学会呼吸病学分会睡眠呼吸障碍学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)[J].中华结核和呼吸杂志,2012,35(1):9-12.
[2]何权瀛,陈宝元.努力做好我国睡眠呼吸暂停综合征的分级医疗[J].中华结核和呼吸杂志,2016,39(12):914-915.
[3]中华医学会心血管病学分会流行病学组,中国医师协会心血管内科医师分会,中国老年学学会心脑血管病专业委员会.糖代谢异常与动脉粥样硬化性心血管疾病临床诊断和治疗指南[J].中华心血管病杂志,2015,43(6):488-506.
[4]Bagai K.Obstructive sleep apnea,stroke,and cardiovascular diseases[J].Neurologist,2010,16(6):329-339.
[5]Lim DC,Veasey SC.Neural injury in sleep apnea[J].Curr Neurol Neurosci Rep,2010,10(1):47-52.
[6]Habek M,Brinar W.Central sleep apnea and ataxia caused by brainstem lesion due to chronic neuroleptospirosis[J].Neurology,2009,73(22):1923-1924.
[7]金玉,开芸.研究老年冠心病与睡眠呼吸障碍的相关性[J].临床医药文献电子杂志,2015,2(13):2599-2602.
[8]Lovin S,Mihiieseu T,Pandele GI,et al.Variability of cardiacrate in patients with obstructive sleep apnea/hypopnea[J].Pneumologia,2011,60(2):74-77.
[9]张维,张杰,柳开忠.脑梗死患者吞咽困难与睡眠呼吸紊乱的相关性研究[J].中国医师杂志,2010,12(5):633-634.
[10]章慧,邓丽影,刘昊,等.急性脑梗死患者上气道形态变化[J].中华神经科杂志,2009,42(7):479-483.
[11]Etternich FU,Brusis T,Koebke J,et al.Studies of the histomor phology and function of the uvula[J].Laryngorhinootologie,2007,79(8):465-470.
[12]潘文森,袁雅冬,张鲁涛,等.阻塞性睡眠呼吸暂停低通气综合征患者运动心肺功能的研究[J].中华结核和呼吸杂志,2005,28(11):769-772.
[13]林少华,郭光远,孙夫平.有氧运动对阻塞性睡眠呼吸暂停低通气综合征患者心肺功能的影响[J].中华物理医学与康复杂志,2012,34(11):834-836.
[14]中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[15]Donaldson AV,Maddocks M,Martolini D,et al.Muscle function in COPD:a complex interplay[J].Int J Chron Obstruct Pulmon Dis,2012,7:523-535.
[16]Ali MS,Talwar D,Jain SK.The effect of a short-term pulmonary rehabilitation on exercise capacity and quality of life in patients hospitalised with acute exacerbation of chronic obstructive pulmonary disease[J].Indian J Chest Dis Allied Sci,2014,56(1):13-19.
[17]明志红,高瑞雪,晏静.胸腹式呼吸训练对脑出血患者肺功能影响的研究[J].医学综述,2014,20(10):1916-1920.
[18]Laciuga H,Rosenbek JC,Davenport PW,et al.Functional outcomes associated with expiratory muscle strength training[J].J Rehabil Res Dev,2014,51(4):535-546.
[19]George JM,Sen KI,Raveendran C.Evaluation of the effect of exercise on pulmonary function in young healthy adults[J].J BiomedAdv Res,2014,5(6):308-312.
[20]喻淑慧,李园园,胡克.去肾交感神经术治疗顽同性高血压合并阻塞性睡眠呼吸暂停的研究进展[J].中国呼吸与危重监护杂志,2015,14(3):317-320.
[21]Burns SP,Kapur V,Yin KS,et al.Factors associated with sleep apnea in men with spinal cord injury:a population-based case-control study[J].Spinal Cord,2001,39(1):15-22.
[22]Slack RS,Shucart W.Respiratory dysfunction associated with traumatic injury to the central nervous system[J].Clin Chest Med,1994,15(4):739-749.
[23]Michael AC,Brent OB.Surface electromyographic characteristics of swallowing in dysphagia secondary to brainstem stroke[J].Dysphagia,1997,12:180-187.
[24]Kido S,Nakajima Y,Miyasaka T,et al.Effects of combined training with breathing resistance and sustained physical exertion to improve endurance capacity and respiratory muscle function in healthy young adults[J].J Phys Ther Sci,2013,25(5):605-610.
[25]Aslan GK,Gurses HN,Issever H,et al.Effects of respiratory muscle training on pulmonary functions in patients with slowly progressive neuromuscular disease:a randomized controlled trial[J].Clin Rehabil,2013,28(6):573-581.
[26]Félix E,Gimenes AC,Costa-Carvalho BT.Effects of inspiratory muscle training on lung volumes,respiratory muscle strength,and quality of life in patients with ataxia telangiectasia[J].Pediatr Pulmonol,2014,49(3):238-244.
[27]Sapienza C,Troche M,Pitts T,et al.Respiratory strength training:concept and intervention outcomes[J].Semin Speech Lang,2011,32(1):21-30.

