关节镜微骨折与Pridie钻孔修复膝关节软骨
苏利军
关节软骨损伤是关节外科的常见疾病,其损伤原因多为运动损伤和炎症反应。由于软骨组织无血管,神经、软骨细胞修复能力弱等原因,关节软骨的修复与治疗仍是目前临床急需解决的问题之一[1]。目前,关节软骨损伤的治疗手段包括自体骨软骨移植、微骨折术、软骨下骨钻孔术、软骨细胞或干细胞移植以及组织工程支架修复等方法[2]。微骨折术和Pridie钻孔术是目前临床应用较为广泛的治疗手段,二者均属于骨髓刺激技术,都是通过穿透软骨下骨组织,从而释放出利于软骨修复的骨髓间充质干细胞、生长因子,继而达到软骨修复的目的。微骨折术和Pridie钻孔术都具有操作简单,器械价格低廉,创伤小,并发症小等优点[3]。然而,目前对于微骨折术和Pridie钻孔术在膝关节软骨缺损修复上的治疗效果差异研究较少,本研究比较了微骨折术和Pridie术在治疗膝关节软骨全层缺损上的疗效差异,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年1月—2017年1月期间在我院诊治的80例膝关节软骨全层损伤患者作为研究对象。膝关节软骨损伤均为外伤原因所致,其中男性患者45例,女性患者35例;48例患者为左侧膝关节软骨损伤,32例患者为右侧膝关节软骨损伤,膝关节软骨损伤面积范围为0.21~7.3 cm2,软骨全层缺损平均面积大小为(2.3±1.1)cm2。其中软骨缺损部位位于股骨内侧髁者16例,股骨外侧髁者15例,股骨滑车者15例,胫骨平台者8例,内侧髁与外侧髁均存在者7例,股骨滑车与内侧髁均存在者6例,股骨滑车与外侧髁均存在者6例,股骨滑车与胫骨平台均存在者4例,内侧髁与胫骨平台均存在者3例。采取随机数字表法将80例研究对象随机分为关节镜下微骨折术组和关节镜下Pridie钻孔术组,每组患者均为40例。微骨折术组男性患者23例,女性患者17例,平均年龄为(35.8±4.8)岁,膝关节软骨全层缺损平均面积为(2.2±1.2)cm2。Pridie钻孔术组男性患者22例,女性患者18例,平均年龄为(36.1±5.2)岁,膝关节软骨全层缺损平均面积为(2.3±1.4)cm2,两组患者性别构成、平均年龄、损伤原因、膝关节软骨缺损面积等一般资料比较无显著统计学差异,具有可比性(P>0.05),具体详见表1。
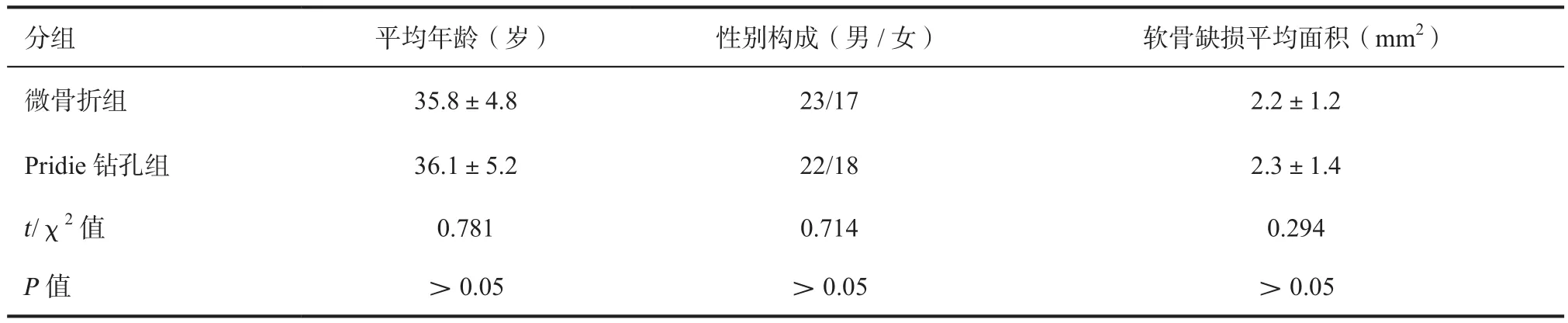
表1 两组患者一般资料比较
1.2 研究方法 所有患者膝关节软骨全层缺损均经关节镜下探查确诊,根据软骨病变Outerbridge标准分级[4],所有患者软骨缺损均为四级。
1.2.1 关节镜下微骨折术[5]患者采取全身麻醉,麻醉成功后,采取膝关节镜常规入路置入膝关节镜手术器械(强生公司),在关节镜下,采用刮匙对膝关节软骨全层缺损部位进行清理、修整,清除缺损周边不规则、松动的残留损伤软骨组织,使软骨缺损部位周边形状规则,并且与缺损部位软骨下骨平面垂直;采用刨刀或刮勺等手术器械对缺损部位软骨下骨表面进行处理,使骨表面新鲜、平坦且变得粗糙;关节镜下采用微骨折锥在软骨缺损部位骨组织表面进行垂直打孔,打孔顺序为由外向内依次进行垂直打孔,每个孔深度应为3~4 mm,且每个孔周围应形成多条微骨折线,相邻孔之间间距应尽量保持在2~3 mm范围,相邻孔彼此不穿透,打孔深度以出现脂肪滴和渗血为标准,在某些骨质硬化或退变部位,孔深度达到4 mm后仍无血液渗出,此时可将孔深度增加至5~6 mm,直至出现渗血;膝关节软骨缺损部位微骨折操作完成后,应放出关节灌洗液,减轻对微骨折孔的压力,使血液逐渐渗出,之后反复对膝关节腔进行冲洗,清楚手术操作过程中出现的微骨折碎屑。
1.2.2 关节镜下Pridie钻孔术[6]本组患者麻醉方式、膝关节入路与微骨折术组一样,术中在关节镜下,使用直径为1.5 mm的克氏针在膝关节软骨缺损部位骨表面进行钻孔,其余手术操作及规范同微骨折术组。
1.2.3 术后康复治疗 术后2周内均对两组患者患肢进行制动,防止因活动导致的软骨缺损部位新生肉芽组织脱落,2周后患肢可进行轻微的被动活动,防止出现关节僵硬和肌萎缩,4周后患者可在拐杖辅助下进行下床活动,术后6~8周患者可进行部分负重以及完全负重。此外,组织专门的护理工作成员对患者进行早期膝关节持续被动活动功能锻炼,锻炼方式应根据患者手术部位的不同而选择,每次1~2 h,每日约2~3次。
1.3 观察指标 采用Lysholm评分对患者术前和术后膝关节功能进行评分,患者手术治疗后疗效按照Lysholm评分得分分为三级[7]:80~100分为疗效优,60~79分为疗效良,0~59分为无效或恶化。比较两组患者术前、术后6个月膝关节功能Lysholm评分以及术后6个月手术治疗疗效。
1.4 统计学分析 采用SPSS17 .0 统计学软件对研究数据进行收集和处理分析。其中计量资料数据以均数±标准差(±s)表示,采用t检验进行分析,计数资料数据用例数(百分比)的形式表示,采用χ2检验,P<0.05表示数据有统计学差异,P<0.01表示数据有显著性统计学意义。
2 结果
2.1 两组患者接受不同手术治疗措施前后膝关节Lysholm评分比较 两组患者治疗前Lysholm评分比较,无统计学差异(P>0.05),接受治疗后,两组患者术后6个月膝关节Lysholm评分均显著提高,与术前相比具有统计学差异(P<0.05),其中微骨折组患者Lysholm评分升高更为显著,与Pridie组患者评分比较差异具有统计学意义(P<0.05)。具体详见表2。

表2 两组患者关节镜下手术治疗前后Lysholm评分情况比较
2.2 两组患者治疗后膝关节功能恢复情况比较 微骨折组总有效率为92.5%;Pridie组总有效率为87.5%,两组患者治疗优良率比较无统计学差异(χ2=0.556,P>0.05)。但微骨折组患者治疗疗效达到优的患者所占比与Pridie钻孔组相比显著提高,且差异具有统计学意义(χ2=6.667,P<0.01)。
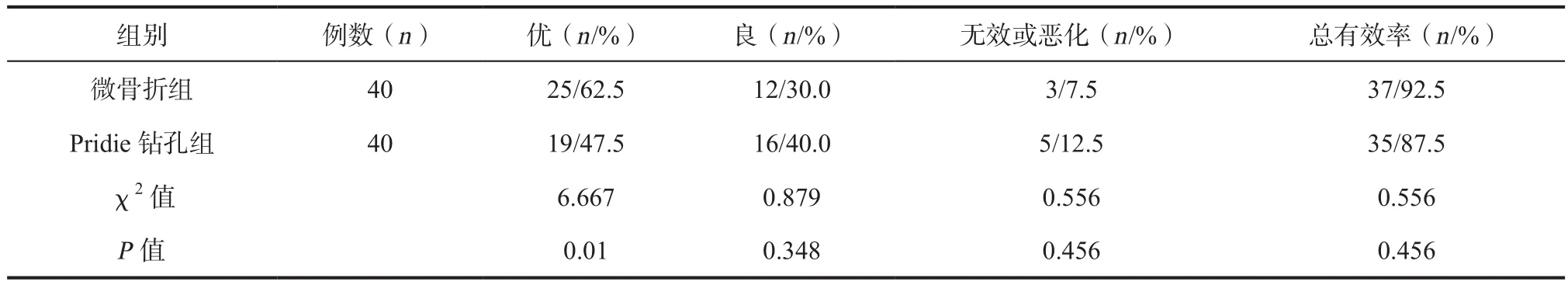
表3 两组患者治疗后膝关节功能恢复情况比较
2.3 两组患者术后治疗并发症发生情况 术后6个月随访时,微骨折组患者中2例治疗无效者为年龄大于45岁女性,1例为术后未接受系统、规范的康复训练,Pridie组5例治疗效果无明显改善者中4例年龄大于50岁,1例为软骨全层缺损面积较大,为6.8 cm2。
3 讨论
因外伤或关节炎症导致的关节软骨损伤在临床上较为普遍。有国外研究报道,约60%以上接受膝关节镜检查的患者伴有不同程度的膝关节软骨损伤[8]。膝关节软骨由于缺乏血液供应且软骨细胞增殖能力较差,因此其自我修复能力较差。对于膝关节软骨病变Outerbridge标准分级为4级,软骨缺损区域直径达4 mm的部位,膝关节软骨往往较难修复[9]。长期的关节软骨缺损会导致关节应力分布不均,膝关节软骨缺损加重,继而引起膝关节的发生,因此对膝关节软骨缺损早期治疗至关重要[10]。
目前,对于膝关节软骨缺损的治疗方式主要有微骨折术、自体骨软骨移植、干细胞治疗、组织工程软骨支架等,其中微骨折术和Pridie钻孔术是目前临床上较为常用的治疗手段。微骨折术和Pridie钻孔术均属于骨髓刺激技术,即通过外界干预穿透软骨下骨组织表面使骨髓渗出,因骨髓中包含骨髓间充质干细胞、生长因子等多种成分,因此在关节软骨缺损部位形成纤维血凝块后,骨髓间充质干细胞可分化为骨细胞和软骨细胞,最终形成软骨组织,从而达到修复的目的[11]。临床上,微骨折术和Pridie钻孔术均可在关节镜下操作完成,对患者创伤小,且疗效满意[12]。但对微骨折术和Pridie钻孔术治疗软骨全层缺损的治疗疗效进行比较的研究较少。目前,国内仅王彦明等学者通过72例膝关节软骨全层缺损患者进行研究,结果提示,膝关节软骨全层缺损患者接受微骨折术和Pridie钻孔术修复后,膝关节Lysholm评分均显著升高,具有统计学差异,虽然微骨折术组患者手术治疗总有效率高于Pridie组,但无统计学差异[12]。本研究通过对80例患者进行研究发现,两组患者接受治疗后膝关节Lysholm评分均显著升高,但微骨折术组患者Lysholm评分升高高于Pridie钻孔术组,且差异具有统计学意义(P<0.05)。术后6个月进行随访发现,微骨折术组患者治疗有效率为92.5%,Pridie钻孔术组治疗有效率为87.5%,两组患者治疗有效率之间无统计学差异,但微骨折术组患者治疗疗效优患者所占百分比显著高于Pridie钻孔术组(χ2=6.667,P<0.05),本研究结果与王彦明等[12]学者研究结果相一致。本研究结果提示微骨折术和Pridie钻孔术在治疗膝关节软骨全层缺损上均具有良好的修复功能。微骨折术与Pridie钻孔术相比具有以下几项优点:(1)避免了热损伤;(2)除在软骨下骨鼓面进行钻孔外,创建了粗糙的骨面,有利于损伤后血凝块的粘附;(3)微骨折的骨折线有利于骨髓的渗出,有更多的间充质干细胞、生长因子和蛋白促进软骨组织的修复;(4)微骨折孔与骨折线形成的紧密连接状网格,有利于血凝块与孔的连接,使血凝块不易脱落。
综上所述,膝关节微骨折术和Pridie钻孔术都是膝关节镜下治疗软骨较大面积缺损的有效治疗术式,但膝关节镜下微骨折术与Pridie钻孔术相比,具有操作简便、安全性高、术后血凝块粘附好以及损伤部位热损伤小等优点,值得临床推广应用。
参考文献:
[1] Dewan AK, Gibson MA, Elisseeff JH, et al. Evolution of autologous chondrocyte repair and comparison to other cartilage repair techniques[J]. Biomed Res Int, 2014:272481.
[2] 董岩, 崔鹏, 周敬滨, 等. 关节镜测量尺指导下微骨折术治疗膝关节软骨损伤的临床近期疗效观察[J]. 中国运动医学杂志,2016, 35(5):478-480.
[3] 程聪, 任士友, 江小成, 等. 自体软骨细胞移植和微骨折术修复膝关节软骨缺损的Meta分析[J]. 中国组织工程研究, 2015,(24):3916-3923.
[4] 李博, 胡如印, 孙立, 等. 膝关节液微量元素含量与骨性关节炎关节镜下Outerbridge分级关系的研究[J]. 中国矫形外科杂志, 2016, 24(3):265-269.
[5] 张菁, 王迪, 王小乐. 关节镜下微骨折术修复膝关节软骨全层缺损疗效观察[J]. 山东医药, 2014, (34):48-49.
[6] 肖勋刚, 鲁世金, 成明华, 等. 关节镜辅助下微骨折技术联合玻璃酸钠关节腔注射治疗膝关节骨性关节炎[J]. 广东医学,2015, (10):1512-1514.
[7] 陈国华, 邵建赟, 何健, 等. 成人大骨节病髌骨稳定性与Lysholm膝关节功能评分的多重回归分析[J]. 中华地方病学杂志, 2017, 36(7):477-481.
[8] Kumar NS, Edgar C, Spencer T, et al. Anatomic Repair of Posteromedial Meniscocapsular Separation Using an All-Inside Technique[J]. Arthrosc Tech, 2017, 6(4):e921-e926.
[9] 付昌马, 钱春生, 章有才, 等. 微骨折术联合玻璃酸钠注射修复膝关节软骨损伤[J]. 中国实用医刊, 2013, 40(3):34-37.
[10] Park YB, Ha CW, Rhim JH, et al. Stem Cell Therapy for Articular Cartilage Repair: Review of the Entity of Cell Populations Used and the Result of the Clinical Application of Each Entity[J]. Am J Sports Med, 2017:363546517729152.
[11] 郑海龙, 魏立, 唐强. 微骨折术与自体骨软骨移植治疗距骨骨软骨损伤的早期临床结果[J]. 创伤外科杂志, 2017, 19(8):595-597,602.
[12] 王彦明, 余家阔, 敖英芳, 等. 关节镜下Microfracture术与Pridie钻孔术修复膝关节软骨全层缺损临床疗效的比较研究[J]. 中华关节外科杂志(电子版), 2010, 04(6):729-733.

