通窍化瘀汤治疗颅脑术后感染性发热疗效及对血清PCT、hs-CRP水平的影响
王文德
郑州市第三人民医院神经外科(郑州 450000)
脑部具有丰富的神经和血管,加之脑组织解剖结构复杂,颅脑手术患者术前意识状况较差、手术时间长、术后恢复速度较慢,术后并发症较多[1]。术后发热是颅脑手术后常见的一种并发症,可导致脑组织损害持续恶化,严重影响术后康复,且增加致残甚至死亡风险。颅脑手术后医院获得性感染发生率高达3.7%~37.5%,且其危害性较大,是导致颅脑手术患者死亡的重要原因之一[2]。既往临床研究多集中于非感染性发热方面,对感染性发热多应用抗生素、退热药物、物理降温等退热,虽然可在一定程度上缓解发热,但感染因素并非其唯一发热因素,常规治疗效果并不理想,容易反复发热,不利于术后康复。中药方剂用于感染、发热的治疗机制早有研究报道,但针对颅脑手术后感染性发热的治疗研究目前尚鲜见报道。
资料与方法
1 一般资料
选取我院2016年1月至2017年5月期间神经外科颅脑手术后发热患者80例作为研究对象,研究获医院伦理委员会审批。观察组中,男性29例,女性11例;年龄18~65岁,平均年龄(46.21±6.45)岁;格拉斯哥昏迷评分(GCS)评分4~14分,平均(9.52±2.13)分;手术原因为9例脑血管疾病,12例颅脑肿瘤,13例颅脑外伤,6例其他;发热类型为21例呼吸系统感染发热,14例尿路感染发热,5例中枢性感染发热。对照组中,男性31例,女性9例;年龄20~65岁,平均年龄(45.03±5.67)岁;GCS评分4~14分,平均(9.29±1.97)分;手术原因为10例脑血管疾病,13例颅脑肿瘤,12例颅脑外伤,5例其他;发热类型为19例呼吸系统感染发热,15尿路感染发热,6例中枢性感染发热。两组年龄、性别、GCS评分、手术原因及发热类型等比较差异无统计学意义(P>0.05)。纳入标准:颅脑手术后发热,体温>38.5℃;患者存在不同程度的意识障碍,GCS为4~14分;年龄18~65岁;符合《医院感染诊断标准(试行)》[3]中关于感染的诊断标准;患者或其家属自愿,知情并签署知情同意书。排除标准:充血性心力衰竭、恶性肿瘤、严重肝肾功能障碍或原发疾病者;治疗时间<7 d死亡或出院者;合并出血或具有活动性出血指征者,血小板计数(PLT)<100×109/L;妊娠期、哺乳期妇女。将患者按随机数字表法分为观察组与对照组,每组40例。
2 治疗方法
对照组在维持水电解质和酸碱平衡的基础上,予以充分营养支持,必要时可予以肠内营养支持。早期予以静脉应用庆大霉素联合青霉素、红霉素联合氯霉素或头孢唑林、头孢曲松钠等广谱抗生素治疗,此后根据细菌培养药敏试验改用敏感抗生素治疗;予以冰敷、退热贴、睡冰毯、25%酒精擦身等进行物理降温。观察组在对照组基础上予以自拟通窍化瘀汤治疗,药用:丹参、生地、当归各20 g,赤芍、茵陈各12 g,红花、怀牛膝各10 g,桃仁、川芎各9 g,石菖蒲、山栀子、泽泻、黄芩各15 g,麝香0.1 g(包冲),三七粉5 g(冲),牛黄粉0.2 g(包冲),柴胡30 g。随症加减:气虚者,偏阳虚则去黄芩加菟丝子、淫羊藿及补骨脂温阳益气,偏阴虚则加麦冬20 g、桂枝9 g以滋阴清热,偏脾虚者,加炒白术30 g以健脾益气;少阳阳明合病,加柴胡、生姜各15 g、半夏9 g以和解少阳、内泻热结;肝胆湿热者,如湿盛热轻则去生地加薏苡仁及滑石,如肝胆实火热盛则去泽泻加龙胆草(酒炒)、黄连各6 g以清泻肝胆实火。热退后或低热后(体温<38℃),去生地、茵陈、栀子及泽泻。每日1剂水煎至400 ml,分2次口服或4~6次鼻饲。两组均治疗7 d。
3 疗效评价标准
治疗前及治疗7 d后,统计两组体温变化,记录两组退热时间;发热当天与治疗7 d后采集外周静脉血4 ml,2 ml加入促凝管中,于2h内采用发光免疫分析仪测定血清PCT;另外2 ml加入EDTA-K2抗凝管中,30 min采用免疫比浊法测定hs-CRP;统计治疗期间药物相关不良反应情况。治愈:治疗3 d内体温恢复正常(体温36.1~37℃),且无再次发热症状,血象恢复正常;显效:治疗3~7 d内体温恢复至正常或5 d内体温下降≥1.5℃;无效:治疗7 d后体温无变化甚至升高。
4 统计学方法
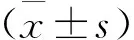
结 果
1 两组临床疗效比较
观察组17例(42.50%)治愈,21例(52.50%)显效,2例(5.00%)无效,治疗总有效率为95.00%(38/40)。对照组8例(20.00%)治愈,23例(57.50%)显效,9例(22.50%)无效,总有效率77.50%(31/40)。观察组的总有效率高于对照组,组间差异有统计学意义(χ2=5.165,P=0.023)。
2 两组体温下降度与体温复常时间比较
治疗前,两组体温比较差异无统计学意义(t=0.406,P=0.685>0.05)。治疗后两组体温均较治疗前显著降低(t=19.012、8.102,P<0.001);观察组体温下降值(1.83±0.34)℃,显著高于对照组的(0.77±0.25)℃(t=15.886,P<0.001)。观察组的体温复常时间均较对照组明显缩短,组间比较差异有统计学意义(t=2.993,P=0.004<0.05),见表1。
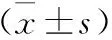
表1 两组治疗前后体温变化与体温复常时间比较
3 两组治疗前后血清PCT、hs-CRP水平比较 治疗前两组血清PCT、hs-CRP水平比较差异无统计学意义(t=0.487、0.614,P=0.627、0.541>0.05)。治疗后观察组与对照组的血清PCT、hs-CRP水平均较治疗前显著降低(t=24.560、23.160,P<0.001;t=16.344、21.926,P<0.001),且治疗后观察组血清PCT、hs-CRP显著低于对照组(t=17.913、12.555,P<0.001),见表2。
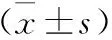
表2 两组治疗前后血清PCT、hs-CRP水平比较
讨 论
术后发热是颅脑术后常见并发症之一,可损害血脑屏障、诱发脑组织水肿,增加脑脊液分泌等而引起颅内压升高,加重脑组织损害甚至可形成脑疝,严重影响患者的临床预后及术后康复[4]。细菌感染是导致颅脑手术后发热的主要原因之一。此外,由于病情需要,大部分患者术后需要留置腰大池引流管、脑室引流管、血肿残腔引流管及导尿管等多种管道,容易发生中枢性感染以及上行性尿路感染等[5]。既往观点认为,非感染性发热原因复杂,治疗难度较大,而感染性发热可明确感染部位及感染病原菌,采用敏感抗生素治疗能够有效控制感染及其所致发热[6]。但颅脑手术患者具有其特殊性,术后同时伴有缺氧缺血、脱水、机体应激反应等诸多病理生理因素,且存在细菌耐药等问题,常规使用抗生素等进行治疗效果欠佳[7]。
中医认为,发热原因不外乎“内伤”与“外感”两类。其中,“内伤”发热多因饮食不节、情志失调、脏腑气血亏虚、痰凝、湿蕴等,外感多因外感六淫而致病。颅脑手术患者自身病情严重,元神受损,手术开颅可伤及阴液,火热上炎,累及上焦,以肺最为较弱,极易损伤而致感染;颅脑手术可致脑部经脉、阳经受损,导致气滞血瘀或气虚津停,阳气升而不达则内蕴化热;术后阴气耗伤,如若先天禀赋不足及素体虚衰,术后很快可出现虚象,以脾胃气虚为重,常见意识模糊、少言懒动、脉象虚弱或结代,久卧而伤气,致肺宣肃失司,津气不布,则加重瘀血。同时,脾胃气虚可致脾胃运化失司,大量补液、不合理使用抗生素可加重脾胃运化水湿负担,湿热困顿则致发热。而术后感染、手术创伤又属于“外感”范畴,故认为颅脑手术后感染性发热为“内伤”与“外感”互结,为虚实夹杂之症,以气滞血瘀、痰湿内蕴、胃热上冲及寒湿内结为实,以阴阳两虚、阴虚或阳虚、气虚为虚[8]。姜德友[9]总结历代医家对“内伤发热”的主要病因病机包括气虚、阳虚、阴虚、气郁、瘀血、血虚、湿阻等。同时,颅脑手术患者存在离经之血形成“瘀血”的病理变化,瘀血不除则新血难生、气机不畅,故在颅脑手术后发热的治疗与康复过程中,活血化瘀具有关键性作用[`10]。概而言之,颅脑手术后发热的治疗当采取活血化瘀、通窍醒神、清热除湿之法。
基于上述认识,本研究拟取通窍化瘀汤治疗颅脑手术后发热,方中红花、桃仁为血瘀之症通用药物,有祛除瘀滞、活血通经之功效;丹参可活血行血、化瘀通络;赤芍可通顺血脉,去血脉之瘀滞,且可缓和其他药物辛温之性;川芎辛温香窜,长于活血行气,乃血中之气药,与红花、桃仁、赤芍等配伍可增强活血化瘀、行气通络之功效。石菖蒲具有醒神益智、开窍豁痰、活血理气之功;麝香辛温馨香,可通经络、开诸窍,且兼具活血散瘀之功;牛黄粉解热定惊,三药合用共奏开窍醒神、活血益智之功,并可增强活血化瘀类药物的通阳活血之功。当归补血益气,生地清热活血、益气养阴;怀牛膝有活血化瘀之功,且可引药下行,从而调畅气机;三七活血化瘀,并可止血而不留瘀;黄芩清热解毒;柴胡升达清阳、疏肝理气、健脾益胃、清热祛湿;泽泻清热泻火、利水渗湿;山栀子可清热利湿、泻火除烦;茵陈可助全方清热祛湿之功。诸药共用,以活血化瘀为主,并兼顾通窍醒神、清热益气、泻火除湿。热退之后,湿热已大部分去除,不宜使用过于苦寒之品,以免伤及脾胃,故去除茵陈、栀子、生地及泽泻,预防因滋腻过度、利湿太甚而伤脾、伤阴[8]。现代药理学研究表明,麝香中含有多种甾醇,可起到兴奋中枢神经及强心利尿之功效,更有利于患者神志转清;黄芩、栀子、生地等可起到抗菌消炎等作用;丹参、赤芍、川芎、牛黄等均具有中枢镇静、抗惊厥作用,红花、川芎、丹参及桃仁等还有扩张血管、改善局部微循环、抗血栓形成、抗脑水肿等作用,这对颅脑手术后康复具有重要意义[11]。本次观察组治疗后临床疗效优于对照组,同时,观察组体温平均下降,下降幅度高于对照组,退热时间较对照组缩短1 d左右,效果更为明显。通窍化瘀汤辅助治疗颅脑手术后发热能够提高临床疗效,促进退热,改善临床预后。
感染性发热患者常伴有多种炎症细胞因子高表达,既往对感染性发热的监测多集中于细菌培养、血常规及病原学等,耗时较长且敏感性较低,不利于病情评估及治疗决策。PCT是一种无激素活性作用的前肽物质,正常生理状态下在体内含量极低,在脏器系统感染情况下可急剧升高,尤其是在真菌或细菌感染情况下可明显升高,感染越严重升高越明显,且在肠道、肺部等组织中也可监测到PCT表达[12]。hs-CRP同样是评价炎症反应及感染性发热的常用指标,在炎症、创伤、应激反应等多种情况下均可明显升高[`13]。李滨等[14]研究表明,颅脑手术后感染性发热患者的血清PCT、hs-CRP水平较健康正常人明显升高。本研究中,两组患者治疗前血清PCT、hs-CRP均处于较高水平,证实了颅脑术后感染性发热患者存在明显的血清PCT、hs-CRP高表达。治疗后,两组血清PCT、hs-CRP水平均较治疗前显著降低,而观察组显著低于对照组,提示通窍化瘀汤辅助治疗颅脑手术后发热能够抑制致热性炎症细胞因子的生成与释放,更有利于控制炎性发热。
[1] 王永宏.依托咪酯复合舒芬太尼在老年颅脑手术麻醉诱导效果观察[J].中国实用神经疾病杂志,2016,19(22):805-808.
[2] 李桂云.血清降钙素原、C 反应蛋白与白细胞在颅脑手术患者发热中的诊断价值分析[J].中南医学科学杂志,2016,44(1):44-47.
[3] 中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志,2001,81(5):314-320.
[4] 李建民,邵进宝,邰立武,等.中西医结合治疗颅脑手术后高热35例临床观察[J].中医药导报,2013,19(2):40-41.
[5] 陈余思,时文晶,孔祥玉.神经外科手术感染危险因素与预防管理[J].中医药管理杂志,2017,25(16):114-115.
[6] 陈晓康.颅脑损伤患者术后尿路感染诱因分析及病原菌分布[J].中国临床医生杂志,2016,44(5):60-62.
[7] 雷雪锋,陈赛喜.针刺防治法对颅脑术后患者发热的临床效果[J].医疗装备,2016, 29(11):130-131.
[8] 李创南,黄 涛,苏巧珍,等.黄培新治疗脑出血术后发热的中医临证思路[J].广州中医药大学学报,2017,34(3):450-453.
[9] 姜德友,庞作为.内伤发热源流考[J].天津中医药大学学报,2015,33(2):70-70.
[10] 刘 桑,吴晓丹,林冠宏. 针刺联合活血化瘀汤对脑出血患者疗效与安全性评价[J].陕西中医,2017,38(3):258-259.
[11] 王作豪,余 丹,王 静,等.血府逐瘀汤联合抗生素治疗脑外伤术后发热临床疗效观察[J].浙江临床医学,2016,18(2):292-293.
[12] 钱佳栋,徐德明,万默各.三种炎症指标对颅脑术后发热原因诊断价值的比较[J].中华全科医师杂志,2015,14(4):291-293.
[13] 朱名超,韩利蓉,孙 莉,等.降钙素原与超敏C-反应蛋白在感染性和非感染性疾病中的应用价值评价[J].中华实验和临床感染病杂志:电子版,2015,9(1):39-41.
[14] 李 滨,陈 建,谭 勇,等.血清降钙素原CRP与WBC在颅脑手术患者发热中的诊断价值分析[J].河北医学,2017,23(3):369-371.

