甲状腺功能亢进症患者注意偏侧化变化及意义
欧楠楠,祖美丹,柏同健,魏强,田仰华,代芳,汪凯
(安徽医科大学第一附属医院,合肥230022)
甲状腺功能亢进症(简称甲亢)是由多种原因引起的甲状腺激素分泌过多所致的一组常见内分泌疾病[1]。越来越多的研究显示,甲亢会对认知功能造成影响[2,3]。注意是一项重要的认知功能,是指意识活动对特定信息或对象指向与集中的过程,是学习、记忆等认知活动的基础。研究表明,左右大脑半球在注意功能方面存在不对称性,正常情况下呈右侧视野优势,即定向效应具有左侧半球偏侧化现象[4,5]。既往研究发现,甲亢患者存在注意网络功能受损[6],但其注意功能偏侧化的相关研究鲜见。本研究应用偏侧化注意网络试验(LANT)评估甲亢患者的注意偏侧化情况,现分析结果并探讨其机制。
1 资料与方法
1.1临床资料选取2017年2~7月我院收治的甲亢患者23例(甲亢组),其中男4例、女19例,年龄16~48(31.65±11.14)岁,受教育时间(10.39±3.37)年,病程(3.10±3.96)年;血清三碘甲状腺原氨酸(T3)为(6.10±4.04)nmol/L,甲状腺素(T4)为(235.35±94.45)nmol/L,游离T3(FT3)为(13.31±10.14)nmol/L,游离T4(FT4)为(52.90±33.24)nmol/L,促甲状腺激素(TSH)为(0.10±0.31)uIU/mL。纳入标准:符合原发性甲亢的诊断标准,有典型的甲亢临床及实验室表现;性别不限,年龄16~50岁;简易精神状态量表(MMSE)评分≥26分;右利手,具有正常的语言表达和理解能力;视力或矫正视力正常。排除标准:其他内分泌及自身免疫性疾病,酒精和药物依赖史,神经精神病史,脑器质性疾病史,妊娠期和哺乳期妇女。另选同期体检健康者21例为对照组,男3例、女18例,年龄18~47(29.19±10.44)岁,受教育时间(12.14±3.71)年,均为右利手,视、听能力正常,MMSE评分≥ 26分。两组性别比例、年龄等一般资料具有可比性。
1.2总体认知功能评价采用MMSE评价精神状态;采用数字广度正序(DSF)、数字广度倒序(DSB)评估注意力、工作记忆、执行功能;采用汉密尔顿焦虑(HAMA)及抑郁(HAMD)量表评估焦虑和抑郁情况。
1.3双侧视野对不同箭头类型和线索类型的反应时间(RT)检测采用LANT程序,流程见图1。开始实验时电脑屏幕中央出现固定的注视点“+”,受试者要注视屏幕中央的注视点“+”,在实验中,受试者会看到一组5个黑色箭头随机出现在注视点“+”左边或者右边的黑色方框内,持续500 ms,受试者要尽快判断中间位置的靶刺激箭头指向,若是向上“↑”则按下鼠标左键,若是向下“↓”则按下鼠标右键,根据靶刺激箭头和上下侧箭头的方向是否一致分为两种箭头类型:①方向一致(5个箭头方向一致);②方向不一致(靶刺激箭头和上下侧箭头方向不一致),但RT不超过1 700 ms,从5个箭头消失到下一个试验开始的时间为2 000~12 000 ms,平均4 000 ms,每个试验平均5 000 ms。多数情况下在5个箭头出现之前会有视觉线索提示,即黑色方框闪亮成白色,持续100 ms,间隔800 ms。根据线索条件不同将靶刺激箭头分为4种类型:①无线索:靶刺激箭头出现之前没有方框闪亮;②双线索或警示线索:靶刺激箭头出现之前双侧方框同时闪亮;③有效线索:其中一个方框闪亮,并且靶刺激箭头会出现在闪亮一侧的方框里;④无效线索:其中一个方框闪亮,且靶刺激箭头出现在闪亮方框的对侧。每位受试者实验之前进行3 min的练习,之后进行正式测试。整个实验共4轮,每轮约7 min,总耗时约30 min,记录被试者对靶刺激的RT。

图1 LANT实验流程示意图
1.4注意网络效率计算通过不同条件下的RT计算注意网络效率。左侧警觉网络效率=RT左侧视野无线索-RT左侧视野双线索,左侧定向网络效率=RT左侧双线索-RT左侧有效线索,该数值的大小与警觉、定向网络效率呈正比;左侧执行控制网络效率=RT左侧视野箭头方向不一致-RT左侧视野箭头方向一致,该数值大小与执行控制网络效率呈反比。右侧视野注意网络效率的计算方法以及数值的意义同上。

2 结果
2.1两组总体认知功能比较甲亢组DSF低于对照组,HAMD、HAMA评分高于对照组,组间比较P均<0.05;两组间MMSE、DSB比较差异均无统计学意义(P均>0.05)。见表1。

表1 两组总体认知功能比较(分,
注:与对照组比较,*P<0.05。
2.2两组双侧视野不同箭头类型和线索类型的RT比较两组左、右侧视野不同线索类型RT比较差异均有统计学意义(P均<0.05),其中RT无线索>RT双线索>RT有效线索(计算注意网络效率无需无效线索RT),表明出现了警觉效应和定向效应;左、右侧视野不同箭头类型下RT比较差异均有统计学意义(P均<0.05),其中RT方向不一致>RT方向一致,表明出现了执行效应。见表2。

表2 两组不同线索类型及不同箭头类型下
2.3两组双侧视野各注意网络成分效应比较甲亢组左、右侧视野的定向网络效率、警觉网络效率和执行控制网络效率比较P均>0.05。对照组右侧视野的定向网络效率高于左侧视野(P<0.05),左、右侧视野的警觉网络效率及执行控制网络效率比较P均>0.05。见表3。
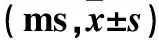
表3 两组左、右侧视野警觉、定向、执行控制网络效率
2.4视野定向网络效率与神经心理学指标、甲状腺激素水平的关系两组左、右侧视野定向网络效率与年龄、教育年限、MMSE、DSF、DSB、HAMD、HAMA均无相关性(P均>0.05)。甲亢组右侧视野定向网络效率与血清FT3水平呈负相关(r=-0.463,P=0.046),与血清T3、T4、FT4、TSH水平均无相关性(P均>0.05);左侧视野定向网络效率与血清T3、FT3、T4、FT4、TSH水平均无相关性(P均>0.05)。
3 讨论
定向功能主要指从传入的感觉刺激中选择信息的过程,上顶叶、颞顶交界区和前脑底部参与定向任务的完成,且与胆碱系统密切相关。本研究结果显示,对照组右侧视野的定向功能在RT上明显大于左侧视野,提示健康对照者定向效应具有明显的左半球优势,与既往研究[7]结果一致。甲亢患者双侧视野的定向功能在RT上差异无统计学意义,提示甲亢患者定向网络的左侧优势消失。相关分析提示,甲亢患者右侧视野的定向网络效率与FT3呈负相关,提示甲亢患者定向网络的左侧优势消失可能与甲状腺激素水平异常有关。
本研究结果显示,如线索提示与靶刺激箭头的位置相同,即线索提示提供了将要出现的靶刺激箭头的位置信息,则RT明显缩短,产生定向作用。Yuan等[6]发现,甲亢患者存在定向网络受损,推测甲亢患者颞顶叶灌注降低及顶枕叶、额中部的胆碱总量下降可能导致其注意定向网络效率降低。
功能磁共振(fMRI)研究发现,甲亢患者颞极、额上回、眶额叶局部一致性(ReHo)值降低[8],双额叶内侧度中心度(DC)值降低[9]。神经影像学和经颅磁刺激(TMS)相关研究显示,左侧大脑半球主要控制右侧视野空间的注意定向功能,而右侧大脑半球可分配注意到两侧视野空间,即左半侧空间的注意接受右侧大脑半球调控,右半侧空间的注意接受双侧大脑半球调控[10,11]。这可以很好地解释在健康对照者中右侧视野的定向网络效率高于左侧视野。本研究甲亢组与对照组相比,右侧视野的定向功能优势消失。甲亢患者颞叶、额叶功能降低导致定向网络效率减低,右侧半球功能减低并不改变双侧视野定向功能偏侧化;而左侧半球功能减低可导致右侧视野定向网络效率减低,右侧视野定向优势消失。本研究另一个重要发现为甲亢患者右侧视野定向网络效率与血清FT3水平呈负相关。Yuan等[6]研究发现,甲亢患者注意网络功能受损与T3、T4水平呈负相关。俢雁等[12]研究发现,甲亢患者多个脑区血流灌注与血清FT3、FT4水平呈负相关,甲状腺激素可能通过改变相关脑区血流灌注而影响偏侧化改变。今后的研究需要进一步观察甲亢治疗后及甲减患者的注意偏侧化,以明确激素水平变化和偏侧化改变的关系。
本研究结果显示,甲亢组定向网络左侧半球偏侧化优势消失;HAMD、HAMA得分显著高于对照组,与Gulseren等[13]及Vogel等[14]的研究结果一致。甲亢组与对照组的DSB比较差异无统计学意义;在DSF方面,甲亢组得分低于对照组;表明甲亢患者的工作记忆受到损害,与既往报道[15]一致。甲亢患者左侧半球偏侧化优势消失,可能由于过量的甲状腺激素产生氧化应激损害,破坏了定向功能的相关脑区神经元;甲亢患者的垂体-甲状腺轴激素分泌紊乱,会影响脑内物质及能力代谢,改变乙酰胆碱的合成和释放,从而使患者定向网络效率下降。甲状腺功能异常患者是否存在认知功能损害及其具体机制是目前精神神经内分泌学研究的一个热点。大脑是甲状腺激素的重要靶器官,已有研究者揭示甲亢可能影响脑功能的维持和调节。LANT操作简单易行,敏感性高,患者的受教育程度对其影响小,被试者只需判断箭头的方向,故适用人群广,是研究甲亢患者注意网络调节、评估治疗效果的有效工具。
本研究存在许多不足之处。首先,缺乏甲亢患者中枢神经系统改变的神经影像学、神经电生理学及神经生物学技术支持,只能通过行为学方法推测甲亢患者注意偏侧化改变的可能机制。其次,由于甲亢规范治疗的时间较长,本研究采用横断面研究方法分析甲亢患者注意偏侧化情况,未对其治疗前后偏侧化注意网络进行对比。再次,本研究未排除焦虑、抑郁对结果的影响,将在今后的研究中进一步完善实验设计。
综上所述,甲亢患者左侧半球偏侧化优势消失,可能与其甲状腺激素水平异常有关。
参考文献:
[1] 中华医学会内分泌学分会《中国甲状腺疾病诊治指南》编写组.中国甲状腺疾病诊治指南——甲状腺功能亢进症[J].中华内科杂志,2007,46(10):876-882.
[2] Chattopadhyay C, Chakrabarti N, Ghosh S, et al. An assessment of psychiatric disturbances in Graves disease in a medical college in eastern India[J]. Niger J Clin Pract, 2012,15(3):276-279.
[3] Yudiarto FL, Muliadi L, Moeljanto D, et al. Neuropsychological findings in hyperthyroid patients[J]. Acta Med Indones, 2006,38(1):6-10.
[4] Jewell G. Pseudoneglect: a review and meta-analysis of performance factors in line bisection tasks[J]. Neuropsychologia, 2000,38(1):93-110.
[5] Hill-Jarrett TG, Gravano JT, Sozda CN, et al. Visuospatial attention after traumatic brain injury: the role of hemispheric specialization[J]. Brain Inj, 2015,29(13-14):1617-1629.
[6] Yuan L, Tian Y, Zhang F, et al. Impairment of attention networks in patients with untreated hyperthyroidism[J]. Neurosci Lett, 2014,57(4):26-30.
[7] 何艮霞,张红雨,宣宾,等.注意偏侧化研究[J].安徽医科大学学报,2017,52(7):1037-1040.
[8] 张利红,张玲,黎海涛,等.甲状腺功能亢进伴精神神经症状患者脑功能区研究[J].第三军医大学学报,2013,35(23):2573-2576.
[9] Li L, Zhi M, Hou Z, et al. Abnormal brain functional connectivity leads to impaired mood and cognition in hyperthyroidism: a resting-state functional MRI study[J]. Oncotarget, 2017,8(4):6283-6294.
[10] Coghill RC, Gilron I, Iadarola MJ, et al. Hemispheric lateralization of somatosensory processing [J]. J Neurophysiol, 2001,85(6):2602-2612.
[11] Wilkins AJ, Shallice T, Mc Carth Y, et al. Frontal lesions and sustained attention[J]. Neuropsychologia, 1987,25(2): 359-366.
[12] 修雁,石洪成,刘文官,等.甲状腺功能亢进症患者SPECT脑血流灌注统计参数图分析[J].中华核医学杂志,2010,30(1):46-50.
[13] Gulseren S, Gulseren L, Hekimsoy Z, et al. Depression, anxiety, health-related quality of life, and disability in patients with overt and subclinical thyroid dysfunction[J]. Arch Med Res, 2006,37(1):133-139.
[14] Vogel A, Elberling TV, Hørding M, et al. Affective symptoms and cognitive functions in the acute phase of Graves′ thyrotoxicosis[J]. Psychoneuroendocrinology, 2007,32(1):36-43.

