甲基苯丙胺使用障碍者脑灰质结构改变与精神症状的相关性研究
党珊,朱佳,李强,陈静,刘艳,陈佳杰,李璇,李玮*,王玮
甲基苯丙胺(methamphetamine,MA)俗称冰毒,属于人工合成的苯丙胺类兴奋剂。2017中国禁毒报告显示,人工合成毒品已代替传统毒品海洛因等成为我国滥用人数最多的一种,且低龄化趋势明显,因滥用毒品导致的暴力攻击、自杀自残、肇事及刑事案件频发。此外,MA使用易引起严重的精神病症状,如精神错乱、幻觉等,严重危害个人健康和社会安全。然而,MA所致精神障碍的潜在神经机制仍不明确,且MA及其相关精神病症状目前仍无有效的治疗手段,因此,对MA及其所致精神障碍神经机制的研究是目前物质使用障碍研究中的热点问题之一[1-2]。动物[3]及人类神经影像学研究表明,MA具有神经毒性,可能导致显著的脑灰质结构改变[4],而MA引起的局部脑容量的变化是否与其所致的精神病症状有关?目前还不清楚。基于体素的形态学分析(voxel based morphometry,VBM)方法是一种神经图像分析技术,能够全面、客观、准确地评价全脑灰质结构的改变。本研究采用VBM与行为心理学相结合的方法,对MA使用障碍者脑灰质体积进行分析,以明确MA使用障碍者脑灰质结构的变化特征,并进一步分析MA使用障碍者脑灰质体积与精神症状的关系,为揭示MA所致精神障碍的潜在机制和寻找有效的治疗方案提供影像学依据。
1 材料与方法
1.1 研究对象
招募MA使用障碍者27人,为MA组,均为男性、右利手,其中1例因MR图像有体外伪影,1例未完成检查,5例因头动被剔除,因此,本研究MA组共纳入20例被试。另选择人口学资料与MA组匹配的健康志愿者21名,为健康对照(healthy controls,HC)组。
MA组纳入标准:符合美国精神疾病诊断与统计手册第5版(DSM-V)物质使用障碍的诊断标准。本研究的被试通过戒毒所等部门招募,未经任何药物治疗、无戒断期;吸食毒品均为甲基苯丙胺,无其他精神活性药物或成瘾药物滥用史;吸食方式为嗅吸;年龄18~50 岁;右利手。排除标准:原发精神病或神经系统疾病病史;头部外伤史;患有不适合磁共振检查的疾病;有磁共振检查禁忌证者或幽闭恐惧症患者。
HC组纳入标准:男性,年龄18~50岁,右利手;无药物滥用史、精神或神经系统疾病病史;年龄、受教育程度、吸烟情况与MA组匹配。排除标准同MA组。
本研究通过空军军医大学唐都医院伦理委员会批准,所有受试者在检查前均被告知研究内容并签订知情同意书。
1.2 数据采集
1.2.1 精神症状评价及MRI数据采集
在磁共振数据采集之前,所有被试在医师指导下进行症状自评量表(self-reporting inventory-90,SCL-90)评分。本研究采用GE Signa 3.0 T MR扫描仪、8通道颅脑线圈进行数据采集。受试者取仰卧位,用配套的泡沫垫固定头部,以减少头部运动,佩戴降噪耳塞。对被试依次采集头颅定位像、轴位T2WI、3D T1WI结构像,参数如下:①采用SE序列采集T2WI解剖像以判断颅内有无肉眼可见病变,扫描参数为:重复时间=5100.0 ms,回波时间=127.2 ms,层厚=5.0 mm,层间距=0.5 mm,视野=220 mm×220 mm,矩阵=256×256,激励次数=1,共21幅图像。②采用快速扰相稳态梯度回波序列采集3D T1WI结构像,参数为:重复时间=7.8 ms,回波时间=3.0 ms,翻转角=20°,反转时间=450 ms,层厚=1 mm,层数=166,层间距=0 mm,视野=256 mm×256 mm,矩阵=256×256,激励次数=1,共166幅图像,扫描时间约 7 min 10 s。
1.2.2 数据分析
采用基于SPM8 的VBM 8软件包分析被试脑灰质体积。首先进行3D T1WI结构像空间标准化,将每位被试脑结构像与标准脑模板(SPM 8软件中包含的蒙特利尔神经科学研究所制作的标准模板MNI-152)进行配准,采用非线性参数生成各向同性体素为1 mm×1 mm×1 mm的图像。然后将图像分割为灰质、白质及脑脊液;最后进行平滑处理,平滑核使用半高全宽为8 mm的各向同性高斯核进行卷积[5-6]。
1.3 统计学分析
1.3.1 统计分析
采用SPSS 24软件进行分析,首先对MA组与HC组之间的人口学资料(年龄、受教育程度、每日吸烟量及吸烟年数)、SCL-90各项精神症状评分及MA组吸毒情况使用Kolmogorov-Smirnov方法进行正态性检验,P>0.05认为符合正态分布。符合正态分布者进行两样本t检验,用均值±标准差表示,P<0.05认为差异有统计学意义;不符合正态分布者采用Mann-Whitney U检验,以中位数(上、下四分位数)表示,P<0.05认为差异有统计学意义。采用一般线性模型和高斯随机场理论,将年龄、受教育程度、每日吸烟量及吸烟时长作为协变量,使用两样本t检验比较MA组与HC组间脑结构差异(P<0.01,AlphaSim校正),并选取80个以上连续一体的像素集合高亮区作为两组间差异有统计学意义的区域(P<0.001,连续激活的体素个数>80)。使用REST_V1.8_130303软件(http://www.rest.ch/)提取各差异脑区灰质体积的平均值。
1.3.2 相关性分析
为了分析大脑灰质体积改变与甲基苯丙胺使用情况及SCL-90各精神症状间的关系,将MA组与HC组间差异脑区分别作为感兴趣区。在MA组内将年龄、受教育程度、每日吸烟量及吸烟时长作为协变量,运用偏相关分析方法分别分析右侧小脑半球、左侧额中回、右侧丘脑、右侧中央后回、小脑蚓部、右侧枕下回、左侧枕中回及左侧辅助运动区灰质体积与吸毒时长、吸毒总量、每日吸毒量、吸毒频率及SCL-90各维度评分间的相关关系。

表1 甲基苯丙胺使用障碍组与健康对照组人口学资料比较Tab. 1 Demographic and clinical characteristics of subjects
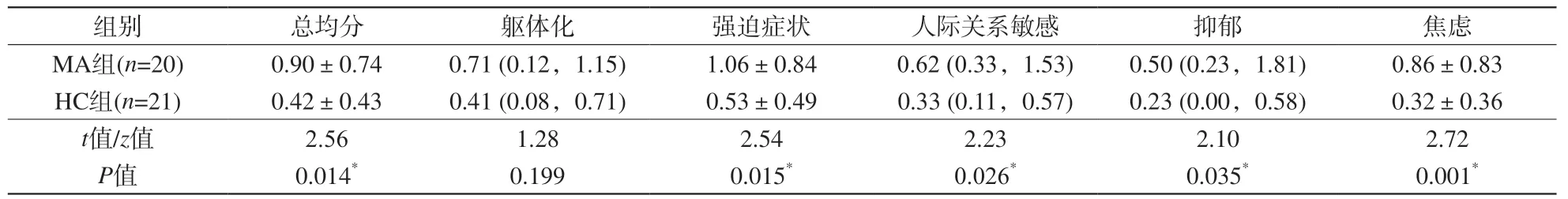
表2 甲基苯丙胺使用障碍组与健康对照组症状自评量表SCL-90精神病症状评分结果Tab. 2 The self-reporting inventory-90 scores of methamphetamines use disorder group and healthy controls
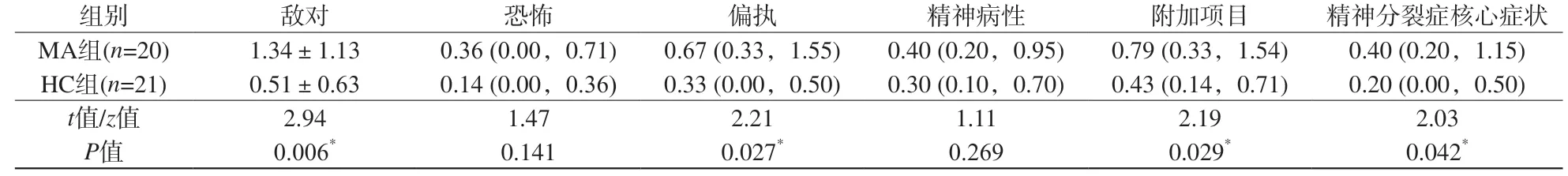
续表2 甲基苯丙胺使用障碍组与健康对照组症状自评量表SCL-90精神病症状评分结果Tab. 2 (Cont) The self-reporting inventory-90 scores of methamphetamines use disorder group and healthy controls
2 结果
2.1 人口学资料与精神症状评分
MA组与HC组间人口学资料(年龄、受教育程度、每日吸烟量及吸烟时长)比较差异无统计学意义(P>0.05),见表1。两组间SCL-90多项精神症状评分差异存在统计学意义(P<0.05),如总均分、强迫症状、人际关系敏感、抑郁、焦虑、敌对、偏执、附加项目及精神分裂症核心症状等[7],见表2。
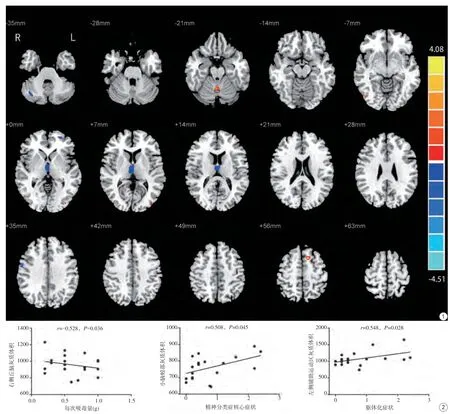
图1 与HC组相比,MA组右侧小脑半球、左侧额中回、右侧丘脑、右侧中央后回灰质体积减少,小脑蚓部、右侧枕下回、左侧枕中回、左侧辅助运动区灰质体积增加 图2 偏相关散点图显示,MA组右侧丘脑体积与每次吸毒量呈负相关,小脑蚓部体积与SCL-90精神分裂症核心症状、左侧辅助运动区体积与躯体化症状呈正相关Fig. 1 Compared with HC group, the grey matter volume of right cerebellum crus I, right thalamus, right postcentral gyrus and left middle frontal gyrus were decreased in MA group. The grey matter volume were increased in cerebellum vermis, right inferior occipital gyrus, left middle occipital gyrus and left supplementary motor area. Fig. 2 Partial correlation coeff icients for relationship among the grey matter volume in right thalamus and dose of methamphetamine every time in methamphetamine use disorder group. There was signif icant positive correlation between the grey matter volume in vermis and core symptoms of schizophrenia, the grey matter volume in left supplementary motor area and somatization.

表3 甲基苯丙胺使用障碍组与健康对照组脑灰质结构差异脑区比较Tab. 3 The gray matter structure differences region in methamphetamine use disorder group and healthy controls
2.2 脑灰质体积比较
与HC组相比,MA组右侧小脑半球、左侧额中回、右侧丘脑、右侧中央后回灰质体积减少,小脑蚓部、右侧枕下回、左侧枕中回、左侧辅助运动区灰质体积增加(单体素P<0.001,经AlphaSim校正后,P<0.01,体素值>80)(表3,图1)。
2.3 全脑灰质体积
MA组与HC组全脑灰质体积分别为(590.90±41.17) mm3和(562.32±69.45) mm3,运用两样本t检验比较,两者差异无统计学意义(t=-1.583,P=0.122)。
2.4 相关分析
在MA组,右侧丘脑体积与每次吸毒量呈负相关关系(r=-0.528,P=0.036),小脑蚓部体积与SCL-90精神分裂症核心症状呈正相关关系(r=0.508,P=0.045),左侧辅助运动区局部灰质体积与躯体化症状呈正相关关系(r=0.516,P=0.041),见图2。但经Bonferroni多重比较校正后,两组间差异脑区灰质体积与SCL-90各项精神症状评分无显著相关性。
3 讨论
3.1 研究结果分析
本研究发现,尽管MA组与HC组全脑灰质体积没有明显差异,但与HC组相比,MA组右侧小脑半球、左侧额中回、右侧丘脑、右侧中央后回灰质体积减少,小脑蚓部、右侧枕下回、左侧枕中回、左侧辅助运动区灰质体积增加,这可能反映了长期的甲基苯丙胺滥用对脑灰质结构的影响。在MA组,右侧丘脑体积与每次吸毒量呈负相关关系,表明右侧丘脑体积的减小可能与患者的甲基苯丙胺吸食剂量有关;而小脑蚓部及左侧辅助运动区灰质体积与SCL-90精神分裂症核心症状、躯体化症状的正相关关系,反映了脑灰质体积的改变与临床精神症状之间的关系,可能能够用来解释精神症状的潜在神经生物学基础。
3.2 临床精神病性特征分析
本研究中MA组较HC组多项精神症状评分显著增高,与既往研究结果一致。Mcketin等[8]发现,MA使用障碍者精神病发病率是健康被试的11倍。Nakama等[9]对46名MA使用障碍者的研究表明,其较健康被试更容易出现躯体化、抑郁、人际关系敏感、焦虑、偏执、强迫、恐怖性焦虑及精神病性等症状。Zweben等[10]对1016名MA使用障碍者的研究表明,其表现出多种精神病症状,其中32%在使用处方精神病药物,68%的女性及50%的男性感觉到抑郁,28%的女性、13%的男性尝试自杀,43%有暴力行为。综上所述,长期的甲基苯丙胺使用可导致多个维度的精神评分的显著升高,反映了临床中MA使用障碍者更容易出现包括敌对、人际关系敏感、焦虑、精神分裂症状等相关症状和过激行为,而这种精神障碍的发生是目前MA最主要的危害之一。因此,为了减少MA所致精神障碍对个体健康和公共安全的危害,应进一步加强相关宣传,提高公众认识,并对MA使用障碍者出现的精神症状进行积极干预。
3.3 MA使用障碍者脑灰质体积变化特征及其与精神症状关系的可能原因分析
本研究发现,MA较HC组左侧额中回、右侧小脑半球、丘脑及中央后回灰质体积减少。以往有研究表明,MA使用障碍者脑灰质体积最一致的变化为额叶等脑区的灰质体积减少[11-14];本研究结果显示额中回灰质体积减小,与文献[11,13,15-16]报道一致。Ersche等[17](关于多种兴奋剂使用如苯丙胺类兴奋剂、甲基苯丙胺等的16项VBM研究)的一项Meta分析表明,额中回及丘脑下部出现显著的灰质体积减小,且随着兴奋剂使用时间延长,额中回灰质体积下降幅度增加。本研究中MA使用障碍者左侧额中回灰质体积的减小可能能够进一步证明额中回在MA使用障碍中的重要作用,但其是否能够作为MA治疗的有效靶点,还需要进一步研究验证。丘脑是人体接受外来信息的中继站,可以选择、过滤各种信息[18]。本研究显示MA使用障碍者右侧丘脑灰质体积减小,与文献[17]报道一致,且与每次吸毒量呈负相关,表明丘脑灰质体积减小可能与吸毒剂量有关,上述结果是否可以作为临床评估MA使用障碍者毒品用量的潜在影像学指标,有待进一步研究证实。小脑在身体姿态、平衡、运动协调、高级认知活动以及情感等方面起着重要作用[12,19-20]。一项关于VBM的研究表明,偶尔的可卡因及苯丙胺类兴奋剂使用者右侧背外侧小脑灰质体积减少[21],与本研究结果一致 。既往还有研究发现,精神分裂症患者右侧小脑半球皮层灰质体积减小[19,22]。由此可见,小脑皮层灰质体积减小可能与MA使用障碍及其精神障碍的发生有关。中央后回属于躯体感觉皮层,与视觉识别及情绪管理有关[23-24]。罗为等[25]发现躯体形式障碍患者中央后回皮层厚度减少,这表明中央后回灰质体积减小可能与MA引起的精神病症状有关。综上所述,小脑皮层、中央后回灰质体积减小是否可以作为MA使用障碍者精神病症状严重程度的潜在评价指标尚需要进一步研究证实。
同时,本研究还发现,MA组较HC组小脑蚓部、右侧枕下回、左侧枕中回、左侧辅助运动区灰质体积增加。其中,MA组小脑蚓部灰质体积增加,且与精神分裂症核心症状评分呈正相关。有研究表明,精神分裂症患者小脑蚓部体积增加[19,26],这说明小脑蚓部灰质体积增大可能是MA使用障碍者发生精神病性症状的潜在神经机制之一。辅助运动区属于运动皮层,人类药物成瘾者运动皮层可塑性减低,且运动学习能力受损[27]。本研究中辅助运动皮层灰质体积增加,可能是对皮层可塑性降低与运动技能缺陷的代偿作用。MA组较HC组躯体化症状评分升高,并与左侧辅助运动区灰质体积呈正相关。罗为等[25]研究发现,躯体化障碍患者辅助运动区与左侧岛叶、颞中回、额叶及右侧扣带回等脑区功能连接减低,说明辅助运动区功能异常可能与躯体化症状有关。由此可见,MA使用障碍者辅助运动区皮层灰质体积变化可能与其躯体化症状有关。右侧枕下回及左侧枕中回均为视觉联合皮层,Anderson等[28]发现,视觉联合皮层枕叶灰质体积异常与精神分裂症及幻视的出现有关。王丹等[15]的研究指出,恢复期MA依赖者枕叶灰质体积减少。另有关于MA使用障碍者的纵向研究表明,短期甲基苯丙胺戒断者枕极皮层灰质体积增加[29]。虽然以上研究结果并不完全一致,但尚可说明MA能够引起枕叶灰质结构的改变,而枕叶灰质结构异常又可能与幻听的发生有关,尽管本研究没有进行专门的幻听测评,但既往的研究表明MA使用障碍者容易出现幻听的症状,这可能与枕叶的结构变化有关。
本研究存在一定的局限性,研究样本量较少,所有的被试均为男性,且属于横断面研究,仅对受试者进行一次评估,不能了解甲基苯丙胺对大脑结构影响的动态变化。随着该系列研究的进一步展开且被试量的不断补充,笔者将增加女性被试,并在不同时间点分别采集MA使用障碍者的影像与行为学数据,纵向观察其脑结构的动态变化过程。另外,本研究采用的SCL-90量表无法对患者的幻听、幻视等其他精神症状进行有效评估,后续将增加更为详细的量表。
综上所述,长期的MA使用可引起多种精神病症状,严重危害个人健康和社会安全,因此,增加对MA所致精神障碍的认识和有效干预是MA使用障碍治疗中的重要部分。此外,通过对MA所致脑灰质结构变化特征及其与精神障碍关系的探索,发现MA可导致额叶、枕叶、丘脑、小脑灰质结构发生改变,且小脑、辅助运动区脑灰质体积的改变与精神分裂症核心症状、躯体化症状有关,进一步揭示了MA所致灰质体积的改变可能是MA使用障碍及精神障碍发生的潜在神经机制之一,同时也为MA使用障碍的干预提供了潜在的靶点和影像学依据。

