社区老年人腹型肥胖与糖尿病关系分析
(天津市津南区咸水沽镇卫生院内科,天津 300350)
研究发现[1],肥胖与2 型糖尿病发病和发展关系密切,且不同的肥胖类型,与糖尿病、心脑血管疾病的相关程度也存在差异。其中,腹型肥胖是以腹部肥胖为特征的中心性肥胖,是中老年常见的肥胖类型。本研究将针对社区中老年腹型肥胖与糖尿病关系进行分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年5月—2017年4月,我社区42例糖尿病患者作为观察组,所有患者均为腹型肥胖,其中,男性25例,女性17例,平均年龄(64.67±6.97)岁。同时,选取同期60岁以上的健康查体BMI超标的老年人46例作为对照组,其中,男性24例,女性22例,平均年龄(66.83±6.88)岁。两组患者基线资料无显著差异(P>0.05),有可比性。
1.2 方法
对所有对象进行基本人口学特征资料调查,检测所有对象的腰围(W)、臀围(H)、计算腰臀比(WHR),检测方法:患者空腹状态下,脱去外在鞋帽,测量身高,注意脚跟并拢,两臂自然下垂,臀部、脚跟及肩胛等部位贴墙,视线水平。随后进行体重检测,所有数据均测量两次,取均值。腰围(W):两侧腋中线处肋下缘与髂嵴上缘中点连线水平,呼吸时读数;臀围(H):耻骨联合水平测量臀部最大周径;所有数据测量两次,取均值。检测两组对象的血糖值变化情况,包括空腹血糖(FBG)、餐后2h血糖水平(2hBG)、糖化血红蛋白(HbA1c);使用氧化酶法或离心法,测定血脂水平,包括总胆固醇(TG)、甘油三酯(TC)、低密度脂蛋白胆固醇(LDL-c)等。
1.3 评价标准
(1)糖尿病的诊断标准:符合ADA相关诊断标准,FBG≥7.0 mmol/L,2 hBG≥11.1 mmol/L,随机血糖≥11.1 mmol/L,或有糖尿病史患者,可诊断为糖尿病。(2)肥胖判断标准:参考WHO亚太地区肥胖判断标准,正常:BMI 18.50~22.99 kg/ m2;超重:23.00~24.99 kg/m2;肥胖:≥25.00 kg/ m2;重度肥胖:≥30.00 kg/m2;(3)腹型肥胖判断标准:男性:W≥85.00 cm,WHR>0.90;女性:W≥80.00 cm,WHR>0.80,可判断为腹型肥胖。
1.4 统计学方法
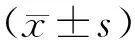
2 结 果
2.1 血糖变化情况对比
观察组的FBG、2 hBG、HbA1c水平明显高于对照组,差异明显(P<0.05),见表1。
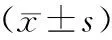
表1 两组研究对象的血糖变化情况比较
2.2 腰臀比及血脂水平对比
观察组WHR、TC、TG、HDL-c等指标均明显高于对照组(P<0.05),见表2。
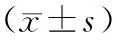
表2 两组研究对象的腰臀比及血脂水平比较
3 讨 论
目前2 型糖尿病的发病机制尚未完全明确,且肥胖型的糖尿病发病机制更为复杂。临床治疗上,仍以饮食控制、口服药物、补充胰岛素、运动锻炼等为主,尚无根治性方法。一般认为[2],肥胖是2型糖尿病的独立危险因素,尤其腹型肥胖,是糖尿病发生、发展的重要的诱因。在本次研究中,观察组的FBG、2 hBG、HbA1c水平明显高于对照组,差异明显(P<0.05);观察组WHR、TC、TG、LDL-c等指标均明显高于对照组(P<0.05);提示腹型肥胖与糖尿病关系密切,腹型肥胖者脂肪分泌因子及脂质代谢异常,降低了胰岛素敏感性,是引起胰岛素抵抗的重要原因。同时,脂肪组织会增加糖尿病患者葡萄糖负荷,引发脂代谢紊乱,诱发腹型肥胖。可见,加强社区中老年人群血糖水平监测,做好腹型肥胖预防工作,对糖尿病的防治具有重要意义。
从2型糖尿病病理生理特征上看,主要与胰岛素抵抗、胰岛β细胞功能受损有关。在进行胰岛细胞功能判断时,主要通过测定胰岛素及C 肽水平进行分析。一般认为[4],胰岛素水平并不能准确客观的反应胰岛细胞功能,C 肽在反应胰岛细胞分泌胰岛素能力、评估糖尿病病情、预测并发症等方面,可信度更高。研究发现[5],中老年2型糖尿病患者C 肽水平与BMI、WHR等呈正相关,且随着BMI、WHR 指数的升高,C肽水平也明显升高,且女性腹型肥胖患者的C肽水平远远高于男性。肥胖患者脂肪组织体积增加,会产生大量游离脂肪酸(FFA)、脂肪细胞因子、蛋白质因子等,例如抵抗素、瘦素、TNF-α 、IL-6、PPAR-γ、β3AR、UCP、PC-1等,以上因子均与胰岛素抵抗的发生发展关系密切。其中,FFA、TG是脂肪分解产物,FFA、TG水平上升,会抑制骨骼肌中糖的利用和转化,降低其对胰岛素的敏感性[6]。同时,随着胰岛素抵抗的加重,胰岛细胞的胰岛素分泌增加,可能引起高胰岛素血症,在脂肪同化作用的影响下,可能导致体重增加,进一步加剧胰岛素抵抗,形成恶性循环。此外,过多脂肪在肝脏、肌肉、胰岛沉积,不仅会加重外周胰岛素抵抗,还会引起胰岛细胞分泌功能及胰岛素表达异常,甚至出现胰岛细胞凋亡[7]。
有观点认为[8],腹型肥胖尤其是中老年女性腹型肥胖对胰岛素抵抗、2 型糖尿病、代谢综合征、心血管疾病等发生均具有重要影响。我国人群肥胖以腹型肥胖为特征,腹型肥胖发生率较高,且女性占比更大。在糖尿病治疗中,应在关注体重、体质量的同时,将WHR作为糖尿病危险性预测的重要指标,进行BMI、腰围及腰臀比的联合监测。
综上所述,腹型肥胖与糖尿病关系密切,可以将 WHR作为糖尿病危险性预测的指标,对腹型肥胖患者进行重点干预,加强糖尿病的防治工作。
参考文献:
[1]姚志本.220例糖尿病肥胖及非肥胖患者糖化血红蛋白与糖脂代谢分析[J].河南医学高等专科学校学报,2017,4:322-324.
[2]姚旻,赵爱源,李红涛, 等.人体肥胖指数在评价2型糖尿病患者肥胖中的应用价值[J].国际内分泌代谢杂志,2017,1:1-5.
[3]史登刚.肥胖与非肥胖2型糖尿病患者左室收缩功能的比较[J].西南国防医药,2016,4:376-378.
[4]孙英冬,马凯.Ghrelin与肥胖、胰岛素抵抗和2型糖尿病的研究进展[J].中国糖尿病杂志,2017,7:666-669.
[5]唐霜,周丹,胡志琴, 等.Chemerin及脂联素在妊娠期糖尿病发病中的研究[J].泰山医学院学报,2016,7:796-798.
[6]赵兴冉,李佳川,谭睿,顾健. 葛根-黄连药对改善不同糖尿病模型糖脂代谢研究[J].中药药理与临床,2015,2:49-51.
[7]中华医学会内分泌学分会.中国2型糖尿病合并肥胖综合管理专家共识[J].中华糖尿病杂志,2016,11:662-666.

