腹腔镜下困难性子宫肌瘤剥除术经验
陈丽静 许 峰 凌 静 谭 洁 张晨霞 吴群英
江苏省江阴市人民医院妇科,江苏江阴 214400
子宫肌瘤是育龄期妇女最常见的良性肿瘤,常见于30~50岁妇女,临床发病率20%~30%,常导致女性月经紊乱﹑量多﹑失血性贫血﹑甚至流产﹑不孕以及膀胱﹑直肠压迫症状,严重危害女性身体健康[1-3]。临床上对于有手术指征的子宫肌瘤患者,常行子宫肌瘤剥除术或者全子宫切除术,近年来,随着女性患者对于保留生殖器官的完整性及保留子宫生理功能的强烈要求,以及国家二胎政策的开放,越来越多患者选择行子宫肌瘤剥除术。我院妇科自2013年12月~2015年12月行腹腔镜下困难性子宫肌瘤剥除的60例患者的临床资料,现报道如下。
1 资料与方法
1.1 一般资料
本研究收集2013年12月~2015年12月在我院就诊行腹腔镜下子宫肌瘤剥除术患者340例临床资料,根据妇科检查﹑B超检查﹑手术方式等情况随机分为三组如下。三组患者年龄分布﹑高血压比例﹑糖尿病比例﹑冠心病比例﹑高脂血症比例比较差异无统计学意义(P>0.05),具有可比性。其中A组与B组均为困难性子宫肌瘤剥除术,仅术式不同,两组患者肌瘤分类比较差异无统计学意义(P>0.05)。C组为常规对照组,用于对照研究反应本院同期行普通子宫肌瘤剥除术的临床特征。A组:行腹腔镜下困难性子宫肌瘤剥除60例,年龄25~52岁,平均(41.2±5.6)岁,其中高血压患者20例,糖尿病患者15例,冠心病患者9例,高脂血症患者12例。多发性子宫肌瘤(肌瘤个数≥5个)30例,单个巨大肌瘤(肌瘤直径≥8cm)18例,宫颈肌瘤8例,阔韧带肌瘤4例。B组:开腹行困难性子宫肌瘤剥除术80例,年龄27~55岁,平均(42.3±6.2)岁,其中高血压患者27例,糖尿病患者16例,冠心病患者10例,高脂血症患者17例。多发性子宫肌瘤(肌瘤个数≥5个)39例,单个巨大肌瘤(肌瘤直径≥8cm)24例,宫颈肌瘤9例,阔韧带肌瘤8例。C组:腹腔镜下普通子宫肌瘤剥除200例为C组,年龄22~55岁,平均(39.0±6.6)岁,其中高血压患者65例,糖尿病患者58例,冠心病患者27例,高脂血症患者39例。多发性子宫肌瘤(肌瘤个数<5个)120例,单个肌瘤(肌瘤直径<8cm)80例。所有患者均有手术指征,手术前均行宫颈液基细胞学检查排除宫颈病变,有异常子宫出血者均行诊刮术或子宫颈活检术排除内膜病变和宫颈病变。本研究获得医学伦理委员会批准。
1.2 方法
1.2.1 腹腔镜下子宫肌瘤剥除术组 所有患者均取膀胱截石位,采用全身麻醉气管插管方法,均采用德国Stoze高清腹腔镜,气腹压力为14mm Hg,取4个穿刺点,第1个穿刺孔位于脐窝上缘或者以上1~3cm,置入镜头;左右下腹﹑左上腹再取3个穿刺点,置入操作器械。再取头低足高位,置入腹腔镜镜头仔细观察腹盆腔情况,观察肌瘤的部位﹑形态﹑大小等,然后采用不同的手术方法。各种困难性的子宫肌瘤剥除的具体方法如下:(1)宫颈肌瘤剥除:宫颈肌瘤在腹腔镜下剥离时要尽量下推膀胱或直肠后充分暴露出肌瘤瘤体,钝性行肌瘤剥离,再行瘤腔缝合,术中要仔细看清输尿管的走向,仔细辨别走形变异的输尿管,必要时需先游离输尿管或者行输尿管插管,避免损伤输尿管。(2)阔韧带肌瘤剥除:要仔细观察肌瘤的大小与周围组织关系,仔细观察输尿管走向,必要时需游离输尿管,在肌瘤外突的阔韧带前叶或后叶暴露出瘤体,仔细剥离瘤体。(3)单个巨大肌瘤剥除:手术时第一个穿刺孔根据肌瘤大小可选择脐上1~3cm,便于暴露手术空间,剥离瘤体时,因瘤体大影响视野,子宫血窦开放,容易引起子宫出血多,术中边用旋切器旋切瘤体边剥离剩余瘤体,一起压迫作用,减少术中出血,并且可暴露手术视野,同时可以用双极电凝电凝止血,最后缝合瘤腔,瘤腔深的内层可行“8”字缝合关闭瘤腔,尽量不要留死腔,对于穿透子宫内膜的肌瘤剥除后,要先行缝合内膜,再缝合子宫浆肌层。(4)多发性肌瘤剥除:术前需常规备血,术中注射垂体后叶素或缩宫素再行肌瘤剥除,肌瘤位置深或者肌瘤小不能确定肌瘤位置时,术中可行B超定位下剥除肌瘤,尽量不残留肌瘤,必要时予输血治疗。腹腔镜下普通子宫肌瘤剥除按常规手术方法进行。
1.2.2 开腹手术组 所有患者均取平卧位,采用腰硬联合麻醉方法,按常规行肌瘤剥除法进行手术。
1.3 观察指标
比较三组患者的手术时间﹑术中出血量﹑副损伤发生率﹑中转开腹发生率﹑术后肛门恢复排气时间﹑患者住院时间﹑术后皮下气肿发生率﹑肠粘连发生率﹑肠梗阻发生率﹑术后病率﹑切口愈合不良发生率﹑患者术后满意率﹑术后残瘤率(残留肌瘤数目 /术前肌瘤数目)﹑术后复发率及再生育能力。
1.4 统计学处理
采用SPSS20.0统计软件对数据进行统计学分析,计量资料(±s)表示,采用t检验,多组比较采用Fisher精确概率法或F检验。计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 各组术中情况比较
三组术中情况比较:三组手术时间﹑术中出血量比较有统计学意义(F=205.33,P=0.00;F=479.94,P=0.00)。A组的手术时间﹑术中出血量均显著高于B组﹑C组,差异比较具有统计学意义(t=-7.56,P=0.00;t=-11.17,P=0.00;t=-8.82,P=0.00;t= -11.76,P=0.00),而 B 组手术时间﹑术中出血量亦明显高于C组,差异比较有统计学意义(t=-7.42,P=0.00;t=-11.77,P=0.00);A 组中转开腹率﹑副损伤发生率稍高于B组及C组,但三组中转开腹率﹑副损伤发生率比较,差异均无明显统计学意义(χ2=4.680,P=0.181;χ2=1.796,P=0.370),见表1。

表1 各组术中情况比较
2.2 各组术后恢复及并发症比较
三组术后肛门恢复排气时间﹑住院时间﹑术后并发症比较:三组术后肛门排气时间﹑住院时间比较有统计学意义(F=175.29,P=0.00;F=210.59,P=0.00)。B组肛门恢复排气时间﹑住院时间明显高于A组﹑C组,差异比较有统计学意义(t=-8.76,P=0.00;t=-11.51,P=0.00;t=-9.64,P=0.00;t=-12.42,P=0.00);B组术后肠粘连发生率﹑肠梗阻发生率﹑术后病率﹑术后切口愈合不良发生率均明显高于A组﹑C组,差异比较具有统计学意义(χ2=10.84,P=0.01;χ2=9.84,P=0.02;χ2=8.19,P=0.02;χ2=10.54,P=0.01),而 A 组﹑C 组比较,无明显统计学意义(χ2=0.25,P=0.62);而三组皮下气肿发生率比较,差异无明显统计学意义(χ2=3.65,P=0.11),见表 2。

表2 各组术后恢复及并发症比较
2.3 各组术后随访情况比较
三组患者满意度﹑残瘤率﹑生育能力及复发率比较:三组术后患者满意度比较差异具有统计学意义(χ2=18.89,P=0.00)。A组﹑C组患者满意率均明显高于B组,差异比较具有统计学意义(χ2=6.49,P=0.01;χ2=16.00,P=0.00),而 A 组﹑C 组在患者满意率方面比较,差异无明显统计学意义(χ2=0.05,P=0.83);三组术后妊娠率﹑残瘤率﹑术后复发率比较,差异无明显统计学意义(χ2=21.66,P=0.86;χ2=0.185,P=1.00;χ2=0.08,P=0.96),见表 3。
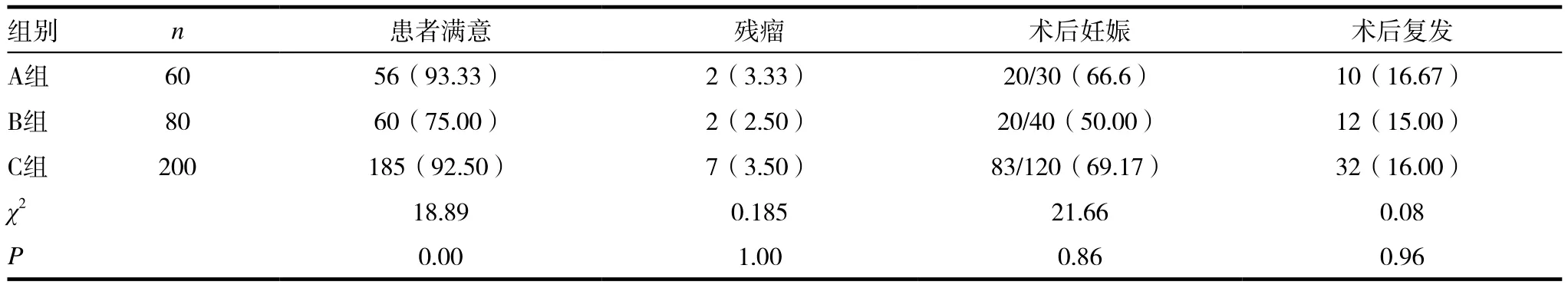
表3 各组术后随访情况比较
3 讨论
3.1 腹腔镜下困难性子宫肌瘤剥除术的可行性及安全性
既往认为较大的子宫肌瘤(直径≥8cm),影响手术视野暴露,子宫肌瘤数目较多(肌瘤个数≥5个),以及特殊部位肌瘤,如宫颈部﹑阔韧带等靠近膀胱﹑输尿管以及子宫血管处的肌瘤[4-7],常因手术困难,不宜行腹腔镜手术。然而随着腹腔镜技术在妇科领域广泛开展,腹腔镜器械的逐渐改进,手术医师的手术技巧及手术经验的逐渐成熟,腹腔镜下困难性子宫肌瘤剥除越来越普遍[8-12]。我院亦开展了多例腹腔镜下困难性子宫肌瘤剥除术,本研究中,我院自妇科自2013年12月~2015年12月开展了60例腹腔镜下困难性子宫肌瘤剥除术,除1例巨大宫颈肌瘤因术中出血多中转开腹外,其他59例全部在腹腔镜下完成,成功率98.33%。虽然与开腹行腹腔镜下困难性子宫肌瘤剥除以及同期的腹腔镜下普通子宫肌瘤剥除相比,手术时间及术中出血量有所增加(P<0.05)。但术后恢复情况比较,与开腹手术组相比较,腹腔镜手术组术后肛门排气时间﹑住院时间均明显缩短(P<0.05),而术后肠粘连发生率﹑肠梗阻发生率﹑术后病率﹑术后切口愈合不良发生率均明显减少,患者满意度明显升高(P<0.05),而对于有生育要求的患者,腹腔镜组的术后妊娠率稍高,但差异比较无明显统计学意义(P>0.05),三组术后残瘤率﹑术后复发率比较差异无统计学意义(P>0.05)。而腹腔镜下困难性子宫肌瘤剥除与同期普通的腹腔镜下子宫肌瘤剥除术的临床治疗效果相似(P>0.05),故腹腔镜下困难子宫肌瘤剥除是安全﹑可行的。
3.2 腹腔镜下困难子宫肌瘤剥除术的手术技巧及注意事项
3.2.1 手术前充分评估手术风险 首先,对患者进行仔细的妇科检查,结合B超检查,充分评估子宫的大小,肌瘤的位置﹑大小,若为宫颈部肌瘤,要观察宫颈是否膨大﹑展平,若宫颈膨大展平说明肌瘤位置低于子宫颈内口水平,术中注意要找准输尿管走形,充分游离输尿管,必要时需先置输尿管支架从而防止输尿管的损伤;其次,手术前需充分评估子宫的大小﹑肌瘤的大小以及患者盆腔的大小,若子宫较大,而患者的盆腔较小,则第一个穿刺点的位置高于宫底3~4cm,以便充分暴露空间利于术中操作[13-14];再次,手术医师要亲自行B超检查,充分评估子宫肌瘤患者的肌瘤大小﹑位置,若为阔韧带肌瘤或宫颈肌瘤,手术难度增加,术中要警惕副损伤。
3.2.2 术中手术技巧、注意事项 (1)一些特殊部位的肌瘤剥除。一些特殊部位的肌瘤(如宫颈部肌瘤﹑阔韧带肌瘤)常常使膀胱﹑输尿管及子宫血管的结构发生了改变,从而容易造成损伤,而如何避免这些脏器的损伤是手术的关键,手术时要注意走形变异的输尿管,看清输尿管走形,必要时需游离输尿管或行输尿管插管,避免输尿管损伤,在进行宫颈肌瘤剥除时,要先打开腹膜返折尽量下推膀胱及直肠,仔细看清输尿管走形后再进一步手术;在进行阔韧带肌瘤剥除时,首先打开阔韧带前后叶,在包膜内剥除肌瘤,术中注意仔细辨别血管﹑输尿管等,防止输尿管的损伤。本研究中有1例巨大宫颈子宫因腹腔镜剥除时手术困难,术中出血较多而中转开腹,1例宫颈肌瘤剥除时损伤膀胱,1例阔韧带肌瘤行腹腔镜剥除时,出现输尿管电灼伤,均经积极治疗后痊愈出院。其余均手术成功。(2)单个巨大子宫肌瘤的剥除。单个巨大肌瘤常使子宫明显增大,盆腔空间相对减小,为充分暴露手术视野,第一个穿刺孔可选择脐上1~3cm,剥离瘤体时,因瘤体大影响视野,子宫血窦开放,容易引起子宫出血多,术中边用旋切器旋切瘤体边剥离剩余瘤体,一起压迫作用,减少术中出血,同时可充分暴露手术视野,若出血多时,可以用双极电凝电凝止血,瘤腔深的内层行“8”字缝合关闭瘤腔,用1号可吸收线连续缝合深肌层及浆肌层关闭瘤腔,尽量不要留死腔,若肌瘤穿透子宫内膜,要分层缝合,先缝合内膜层,再缝合浆肌层,本研究中腹腔镜下单个巨大子宫肌瘤剥除均手术成功,未出现严重并发症。(3)多发性子宫肌瘤(肌瘤个数≥5个)的剥除。因肌瘤数目多,剥除时手术时间长,术中出血多,术前需常规备血,术中注射垂体后叶素或者结扎子宫动脉上行支[15-16],再逐个剥除肌瘤,必要时需术中B超定位下剥除位置较深或者较小的肌瘤,尽量不残留,若术中出血多需及时输血治疗。本研究中仅2例患者出现肌瘤残留,与开腹行困难性子宫肌瘤剥除相比,差异无统计学意义(P>0.05),有5例患者术中出血多于800mL予输血治疗,均手术成功。
总之,腹腔镜下困难性子宫肌瘤剥除术在术前充分评估患者病情,术中把握手术技巧是可行的﹑安全的,具有良好的临床应用价值,值得临床医生推广和应用。
[1] Sukur YE,Kankaya D,Ates C,et al.Clinical and histopathologic predictors of reoperation due to recurrence of leiomyoma after laparotomic myomectomy[J].Int J Gynaecol Obster,2014,15(25):17.
[2] 戚昕薇,龚小辉,李冬华.子宫肌瘤的流行病学特征[J].中国妇幼保健,2014,24(22):3693-3695.
[3] Fuldeore MJ,Soliman AM.Patient-reported prevalence and symptomatic burden of uterine fibroids among women in the United States:findings from a cross-sectional survey analysis[J].International Journal of Women’s Health,2017,9(6):403-411.
[4] 牟华平,袁志平,张川利,等.腹腔镜下肌瘤剥除术治疗巨大宫颈肌瘤的临床效果及安全性[J].中国肿瘤临床与康复,2016,23(1):82-84.
[5] 石丽萍,许学岚,王春平,等.腹腔镜与开腹子宫阔韧带肌瘤剔除术的比较[J].中国微创外科杂志,2016,16(1):28-30.
[6] 刘丽利,关华,王奕芳.腹腔镜手术治疗子宫阔韧带肌瘤 50例临床分析 [J].中国实用医药,2016,11(25):37-39.
[7] 李海洋,施晓,张绪东,等.腹腔镜困难子宫肌瘤剔除术临床应用分析[J].中国医药导报,2014,11(16):57-59.
[8] 周静,刘华英.腹腔镜下复杂性子宫肌瘤剔除术50例临床分析 [J].安徽医药,2013,17(9):1556-1557.
[9] 方媛媛,周健,李桂林,等.较困难的腹腔镜子宫肌瘤剔除术32例临床分析[J].徐州医学院学报,2013,33(7):549.
[10] Jiang ZW,Zhang S,Wang G,et al.Single -incision laparoscopic distal gastrectomy for early gastric cancer through a homemade single port access device[J].Hepatogastroenterology,2015,62(138):518-523.
[11] 刘红,孙志戬,张丽丽,等.46例较困难的腹腔镜下子宫肌瘤剔除术临床分析[J].中国现代药物应用,2014,8(5):93.
[12] 王金娟,成九梅,彭燕蓁,等.腹腔镜下困难性子宫肌瘤剔除 120例分析 [J].北京医学,2013,35(7):542-544.
[13] Chang CC.A comparison of the costs of laparoscopic myomectomy and open myomectomy at a teaching hospital in southern Taiwan[J].Taiwan J Obstet Gynecol,2013,52(2):227-232.
[14] 杨瑞英,王安杰,侯懿.改良腹腔镜下大子宫肌瘤剔除术的临床研究[J].中国妇幼保健,2015,30(30):5288-5290.
[15] 冯丽霞,张胜华,辛玲丽,等.子宫动脉栓塞术治疗症状性肌壁间子宫肌瘤的疗效及对卵巢功能的影响[J].中国微创外科杂志,2012,12(9):808-810.
[16] 周琴亚,凌静,谭洁.腹腔镜与经腹多发性子宫肌瘤剥除术的疗效比较[J].中国妇幼健康研究,2015,26(3):509-511.

