术前营养评估及干预对食管癌患者临床疗效影响的对照研究
薛志芳,王 丽,奚 月,金凤仙,李晓媛,李 倩,章春芝,刘 昕,袁美锦
(河北北方学院附属第一医院胸外科,河北张家口 075000)
食管癌系上消化道恶性肿瘤之一,食管癌患者由于吞咽困难、疼痛不适等原因,引起不同程度的摄食减少和消化吸收障碍,同时病变影响黏膜皱襞的机械运动,可导致机体营养状况逐步恶化。据统计,早期发生营养不良的食管癌患者比例约为80%[1-2]。研究证实,营养风险对择期手术患者的营养状况、免疫功能、恢复时间、并发症的发生等均有一定程度影响,而有效的营养支持可明显改善患者营养状况,提高机体免疫力,促进康复、缩短住院时间,减少费用,提高患者生存质量[3]。然而,在术前评估中,有大约52%的患者存在营养风险但却被忽视未给予充分的营养支持。基于此,本研究应用疼痛数字评分法(NRS)2002营养风险评分系统评估食管癌患者术前的营养状况并给予有效的营养支持,监测其营养指标和免疫功能,记录相关并发症,旨在探讨术前营养评估及干预在食管癌患者术后康复中的应用价值。
1 资料与方法
1.1一般资料 选择2014年12月至2016年12月本院收治的110例食管癌患者,其中男78例,女27例,平均年龄(56.05±5.11)岁。病理分期参考2010年第5版国际抗癌联盟(UICC)TNM分期标准,由同一专业团队医师根据NRS2002评分[4]进行营养评估,根据评估情况及个人意愿行营养支持。纳入标准:病理诊断明确、无肝肺等远处转移,拟行根治术治疗、未行放化疗治疗、患者术前病情稳定、无重要脏器损害等、能够理解问卷内容者、无精神疾病,能够与他人正效沟通;排除标准:Ⅳ期以上或伴远处转移无法手术、伴严重心脑血管疾病、肝肾功能异常、免疫系统疾病、重度感染、创伤等严重应激、有精神或心理障碍、不配合相关问卷调查。本研究系临床前瞻性对照研究,经本院伦理委员会批准,所有患者本人均签署知情同意书。
1.2方法
1.2.1术前营养支持 营养支持方式以肠外营养为主,静脉输入葡萄糖、氨基酸和脂肪乳在内的人工营养素,其非蛋白热卡不低于41.8 kJ·kg-1·d-1,≥3 d;肠内营养以本院营养科配制的营养餐为主。
1.2.2观察指标 术前、术后第1、5天清晨抽取静脉血10 mL,全自动生化分析仪检测前清蛋白(PAB)、转铁蛋白(TRF)和清蛋白(ALB),应用免疫混悬计检法检测IgA、IgG、IgM,流式细胞仪检测CD3+、CD4+,所有操作严格按照说明书操作。
观察患者下床时间、首次排气、排便时间和住院时间及并发症发生情况(切口感染、肺部感染、吻合口漏、乳糜胸、出血,食管气管瘘、心血管并发症,消化功能紊乱)。

2 结 果
2.1术前营养评估及营养支持情况 依据NRS2002评分,110例食管癌患者伴营养风险者(≥3分)48例(观察组),占43.64%,无营养风险者(<3分)62例(对照组),占56.36%,观察组行营养支持者26例,未行营养支持者22例,对照组中营养支持者15例,未行营养支持者47例。
2.2临床病理特征情况 观察组和对照组患者在性别和分化程度的分布差异有统计学意义(P<0.05),而在年龄、并发症、肿瘤大小、位置、T分期、淋巴结转移方面无明显差异(P>0.05),见表1。

表1 两组患者临床病理特征比较
2.3术后恢复情况比较 观察组中行营养支持组的首次排气时间(51.5±9.1)h、排便时间(62.2±7.0)h、下床时间(24.9±4.3)h、平均住院时间(15.2±2.1)d,未行营养支持者为(64.3±9.6)h、(73.2±8.5)h、(32.0±3.7)h、(18.7±2.5)d,差异有统计学意义(P<0.05),而对照组上述指标则无明显差异(P>0.05),见表2。

表2 两组患者术后恢复情况
2.4术后营养指标比较 观察组中营养支持患者术后第5天的PAB、TRF和ALB分别为(0.28±0.04)、(1.94±0.40)、(30.60±2.73)g/L,明显高于未行营养支持组术后(0.23±0.02)、(1.61±0.22)、(24.13±2.45)g/L,差异有统计学意义(P<0.05),对照组上述指标则无明显差异(P>0.05),见表3。

表3 两组患者术前、术后1 d、3 d营养指标比较
*:P<0.05,与观察组行营养支持患者术后5 d比较
2.5两组术后免疫功能比较 观察组中行营养支持组术后第5天的IgA、IgG、IgM、CD3+、CD4+分别为(2.89±0.40)g/L、(8.32±0.81)g/L、(1.22±0.07)g/L、(53.04±7.41)和(31.40±4.22),明显高于未行营养支持组术后(2.03±0.20)g/L、(7.28±0.42)g/L、(0.74±0.05)g/L、(48.04±6.81)和(27.02±3.49),差异有统计学意义(P<0.05),对照组上述指标则无明显差异(P>0.05),见表4。

表4 两组患者术后免疫功能比较
*:P<0.05,与观察组行营养支持患者术后5 d比较
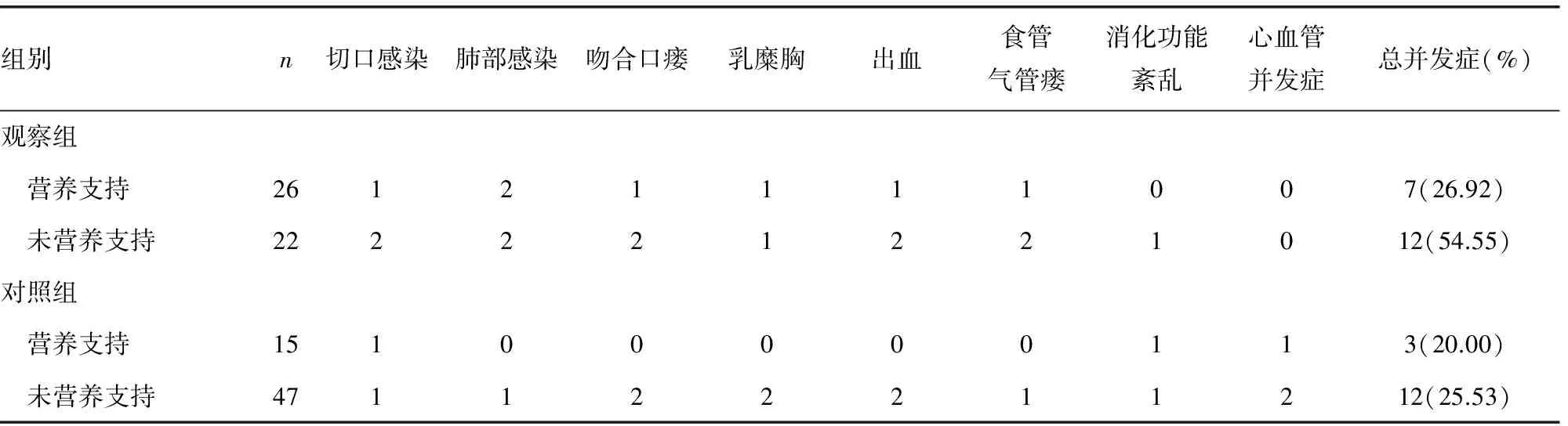
表5 两组患者术后并发症发生比较(n)
2.6两组术后并发症比较 观察组中行营养支持的患者术后并发症发生率为26.92%(7/26),明显低于未行营养支持的患者54.55%(12/22),差异有统计学意义(P<0.01);而对照组中营养支持与未行营养支持术后并发症发生率分别为20.00%(3/15)和25.53%(12/47),差异无统计学意义(P>0.05)。见表5。
3 讨 论
最新统计学显示,我国食管恶性肿瘤发病率逐年升高,且趋于年轻化,严重危害着我国居民的健康[5]。食管癌患者由于术前长期营养物质摄入减少,消化功能障碍,且恶性肿瘤消耗增加,代谢异常,均有不同程度的营养不良,存在营养风险;术后由于禁食、禁饮、创伤、麻醉、感染等应激作用,机体处于高分解代谢状态,蛋白消耗,引起负氮平衡,使机体营养状况进一步恶化,增加术后并发症的发生率,影响术后康复及治疗效果,导致预后不良[6-7]。
目前,围术期的营养评估和干预在恶性肿瘤中的应用越来越受到广大医师的重视。欧洲临床营养与代谢学会/欧洲肠外肠内营养学会(ESPEN)于2002年推荐NRS2002营养风险评分系统作为住院患者营养风险筛查的首选工具[8]。陈伟等[9]将其应用于我国临床实践,发现NRS 2002在国内患者的营养评估尤其是恶性肿瘤中具有很好的预测性和导向性,且省时、方便、易于操作。
本研究统计存在营养风险食管癌患者共48例,其中的26例患者行术前营养干预支持,监测其营养指标和免疫功能,发现营养支持组术后第1天各营养指标水平较未行营养支持组稍高,差异不明显,但第5天营养支持组各营养指标水平明显高于未行营养支持组,表明对于有营养风险的食管癌患者术前给予有效的营养支持能为手术应激消耗储备一定的营养物质,纠正机体的负氮平衡,提高机体抗应激、感染、缺血等不利因素的能力,改善术后患者的营养状况,与赵艺媛等[10]研究结果一致。
营养支持组术后第1天各免疫指标水平均有不同程度降低,但差异并不明显,但术后第5天营养支持组各免疫指标明显高于高于未行营养支持组,未行营养支持组各指标均持续下降,但营养支持组水平较第1天已上升,并接近于术前水平,表明对于有营养风险的食管癌患者术前给予有效的营养支持能抑制免疫球蛋白的分解,有利于术后机体免疫功能的恢复,提高机体对肿瘤综合治疗的耐受性,与赵桂彬等[11]研究结果一致。
此外,本研究显示观察组中营养支持组的首次排气、排便、下床和平均住院时间均明显早于未行营养支持组,表明对于存在营养风险的患者,术前给予积极的营养支持干预能加速食管癌患者康复,缩短住院时间,这也符合加速康复外科的理念[12],同时营养支持组中术后并发症发生率明显低于未行营养支持组,表明术前给予积极的营养支持干预能降低术后并发症的发生,改善患者预后。
综上所述,对于食管癌患者术前应给予营养评估,且推荐应用NRS2002评分系统,对于大于或等于3分患者,应于术前给予充分的营养支持,能明显改善患者的营养状况及免疫功能,降低术后并发症,加速康复。
[1]郭兰伟,石春雷,黄慧瑶,等.中国1996-2015年食管癌经济负担研究的系统综述[J].中华流行病学杂志,2017,38(1):102-109.
[2]刘谨,路潜,马玲,等.食管癌患者术前营养状况与症状的相关性研究[J].护理学杂志,2015,30(2):87-90.
[3]PAN H,CAI S,JI J,et al.The impact of nutritional status,nutritional risk,and nutritional treatment on clinical outcome of 2 248 hospitalized cancer patients:amulti-center,prospective cohort study in Chinese teaching hospitals[J].Nutr Cancer,2013,65(1):62-70.
[4]KONDRUP J.Nutritional-risk scoring systems in the intensive care unit[J].Curr Opin Clin Nutr Metab Care,2014,17(2):177-182.
[5]郭兰伟,石春雷,黄慧瑶,等.中国1996-2015年食管癌经济负担研究的系统综述[J].中华流行病学杂志,2017,38(1):102-109.
[6]汤敏,潘琪,吴俊伟,等.894例食管癌术前营养风险危险因素分析与预后[J].中华胸心血管外科杂志,2015,31(7):385-387.
[7]李燕,程垚,徐斌,等.食管癌患者术前营养风险评估与干预的效果评价[J].中华护理杂志,2015,50(2):166-169.
[8]KONDRUP J,ALLISON S P,ELIA M,et al.ESPEN guidelines for nutrition screening 2002[J].Clin Nutr,2003,22(4):415-421.
[9]陈伟,蒋朱明,张咏梅,等.欧洲营养风险调查方法在中国住院患者的临床可行性研究[J].中国临床营养杂志,2005,13(3):137-141.
[10]赵艺媛,冯源,周秀耕,等.食管癌病人术前营养状态和营养风险状况对术后临床结局的影响[J].肠外与肠内营养,2016,23(2):110-111.
[11]赵桂彬,曹守强,张凯,等.早期肠内营养对食管癌患者术后免疫功能和临床结局的影响[J].中华胃肠外科杂志,2014,17(4):356-360.
[12]李红晨,李丽,卢斌,等.加速康复外科理念在食管癌病人围手术期的应用[J].肠外与肠内营养,2014,21(2):72-75.

