典型“心型”影像征的双侧延髓内侧梗死1例报告及文献复习
陈士帅, 刘训灿, 王欣欣, 郝泽宇, 王守春
延髓背外侧为延髓梗死最常见部位,延髓内侧梗死(medial medullary infarction,MMI)少见,占所有脑梗死类型的0.5%~1.5%,而双侧延髓内侧梗死(bilateral medial medullary infarction,BMMI)则属罕见[1]。现报道1例典型“心型”影像征的双侧延髓内侧梗死,以加强对此病的认识。
1 临床资料
患者,男性,51岁,因“头晕伴言语不清、行走不稳4 d”入院。患者4 d前无明显诱因突发头晕,伴有视物旋转,恶心、未吐,同时出现言语不清、走路摇晃。患病后吞咽困难、饮水呛咳,近期无感冒、腹泻,无呼吸困难、心前区不适,二便正常。患者就诊于当地医院,当日下午出现四肢手脚麻木,遂转入我院。高血压病史28 y,糖尿病史10 y,否认心脏病史、家族史,嗜好烟酒。入院时血压146/85 mmHg(右),142/83 mmHg(左),心率 67次/分,神志清楚,重度构音障碍,双侧瞳孔等大同圆,直径约3.5 mm,双眼水平性眼震,无面、舌瘫,左上肢轻瘫试验阳性,双下肢轻瘫试验阳性(左侧更明显),四肢腱反射对称引出,睁、闭眼时站立不稳,左侧指鼻试验、跟膝胫试验欠稳准,双侧深感觉障碍,痛温觉正常,双侧病理征未引出,NIHSS评分7分。辅助检查:低密度脂蛋白胆固醇2.58 mmol/L(正常2.06~3.10 mmol/L),糖化血红蛋白 6.80%(正常范围4.27~6.07 mmol/L),空腹血糖8.34 mmol/L(正常范围3.9~6.1 mmol/L),血常规、凝血常规、尿常规、肝功、肾功、肿瘤标志物、风湿免疫等血管炎性指标大致正常。颈部动脉超声示:左侧优势椎动脉(直径3.7 mm)、右侧椎动脉(直径 2.5 mm)颅内段或入颅段闭塞或重度狭窄。颅内段血管彩色多普勒超声示:右侧大脑中动脉重度狭窄,右侧椎动脉闭塞。头部DWI(见图1)示:双侧延髓内侧“心型”梗死。头部MRA(见图2、图3)示:双侧胚胎型大脑后动脉,右侧大脑中动脉M1段、椎动脉、基底动脉限局性狭窄。入院给予抗血小板聚集、改善循环、营养神经、调控血压、血糖、血脂及对症治疗,病情好转,出院时独立下床行走平稳,NIHSS评分5分。

图1 双侧延髓内侧急性梗死,头部DWI呈特征性的“心型”外观
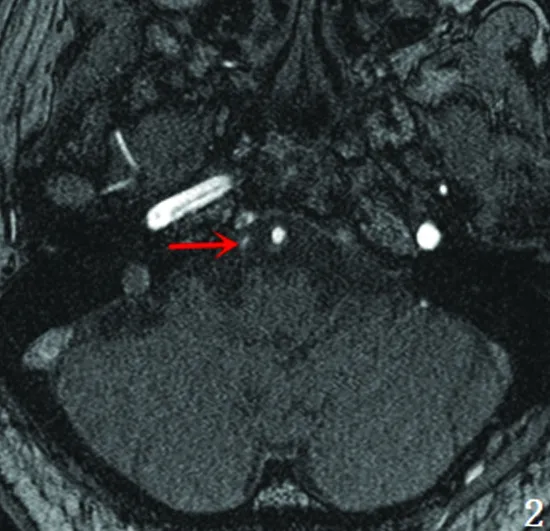
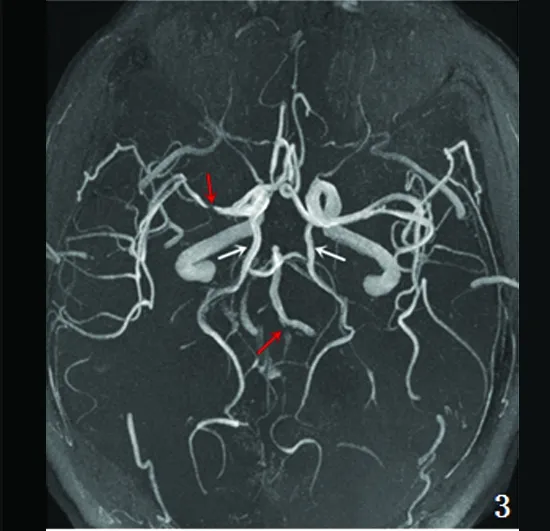
图2、3 头部MRA示双侧胚胎型大脑后动脉(白箭),右侧椎动脉V4段闭塞、右侧大脑中动脉M1段限局性狭窄(红箭)

图4 延髓横切面(经脑桥延髓交界处)

图5 头部MRI矢状位示梗死部位为延髓上
2 讨 论
与脑干其他部位相比,延髓血供丰富且侧支循环良好,故发生梗死的机率较小,而双侧延髓内侧梗死(BMMI)在临床上更是极为少见的脑血管病,其由Davision于1937年首次提及[2]。根据延髓血供,由腹侧至背侧可将其分为前内侧区、前外侧区、外侧区及背侧区(见图4),BMMI受累区域主要是前内侧区和前外侧区,该区域主要由椎动脉和脊髓前动脉供血[3]。延髓上部血供来自于双侧椎动脉发出的脊髓前动脉及其分支,2条脊髓前动脉汇合成单干向延髓中部及下部供血[4]。引起延髓内侧梗死(MMI)最常见的病因为椎动脉粥样硬化[5],其次为小血管病,另外还有栓子栓塞、动脉夹层、椎动脉迂曲延长、先天性血管变异、大动脉炎等病因报道[6~8]。本例患者存在多发脑动脉粥样硬化危险因素,头部MRA见右侧椎动脉V4段闭塞,考虑其BMMI病因为右侧椎动脉粥样硬化且双侧脊髓前动脉由右侧椎动脉发出或双侧椎动脉粥样硬化,从而造成双侧脊髓前动脉分支闭塞。
延髓内侧从腹侧到背侧的结构依次有锥体束、内侧丘系、顶盖脊髓束、内侧纵束、舌下神经核团及迷走神经背核等(见图4),不同部位损伤会导致不同的临床症状。BMMI常表现为急性或进展性的四肢瘫痪、舌下神经麻痹、双侧深感觉障碍,还可出现眼震、构音障碍、吞咽困难、呼吸衰竭等。锥体束受损造成该患肢体瘫痪,但瘫痪程度较轻,考虑为颈内动脉系统通过双侧胚胎型大脑后动脉给后循环部分代偿供血,从而未进一步加重缺血坏死;患者双侧深感觉障碍,为内侧丘系受损所致;延髓内侧纵束受损造成水平性眼震;患者吞咽困难、构音障碍,考虑病变累及迷走神经核团;延髓与小脑联系纤维受累,造成患者眩晕、共济失调。患者病程中伴有四肢手脚麻木,为主观存在的感觉异常,而浅感觉查体正常,主观感觉重于客观查体在BMMI中并不常见,考虑病变损伤内侧丘系所致。一般而言,延髓上梗死预后相对较好,而下梗死预后相对较差,其与呼吸循环中枢位于延髓下有关。本例患者头部MRI(见图5)可见梗死部位为延髓上,病程中未出现呼吸、循环症状,病情平稳,预后相对较好,出院时生活可自理。
BMMI的头部MRI表现为“心型”或“Y型”梗死灶,根据患者的症状、体征及头部MRI表现,BMMI一般可诊断明确,但当梗死早期血液灌注轻中度下降不足以引起弥散受限[5]从而头部核磁为阴性表现或当患者临床表现不典型时,BMMI容易被误诊,因此当临床考虑为BMMI而DWI阴性时,可隔期复查头部核磁来辅助诊断。当患者存在急性起病的四肢瘫痪时,早期易被误诊为吉兰-巴雷综合征(Guillain-Barre syndrome,GBS),并可见相关文献报道[9]。除GBS外,BMMI还需与脑干脑炎、脑干肿瘤、急性播散性脑脊髓炎、多发性硬化、高颈段脊髓病变、重症肌无力、周期性瘫痪等进行鉴别。BMMI总体预后差,死亡率、致残率高,一旦明确诊断,应积极进行治疗。
[1]Pongmoragot J,Parthasarathy S,Selchen D,et al.Bilateral medial medullary infarction:a systematic review[J].J Stroke Cerebrovasc Dis,2013,22:775.
[2]Davision C.Syndrome of the anterior spinal artery of the medullar oblongata[J].Arch Neurol Psychiatry,1937,37:91-107.
[3]Tokuoka K,Yuasa N,Ishikawa T,et al.A case of bilateral medial medullary infarction presenting with “heart appearance” sign[J].Tokai J Exp Clin Med,2007,32:99-102.
[4]Kim K,Lee HS,Jung YH,et al.Mechanism of medullary infarction based on arterial territory involvement[J].J Clin Neurol,2012,8(2):116-122.
[5]Shono Y,Koga M,Toyoda K,et al.Medial medullary infarction identified by diffusion-weighted magnetic resonance imaging[J].Cerebrovasc Dis,2010,30:519-524.
[6]Kim JS,Han YS.Medial medullary infarction clinical,imaging,and outcome study in 86 consecutive patients[J].Stroke,2009,40:3221-3225.
[7]Yuji S,Masatoshi K,Kazunori T.Medial medullary infarction identified by diffusion-weighted magnetic resonance imaging[J].Cerebrovasc Dis,2010,30(5):519-524.
[8]Deshpande A,Chandran V,Pai A,et al.Bilateral medial medullary syndrome secondary to Takayasu arteritis[J].BMJ Case Rep,2013,13:2013.
[9]周佳佳,徐子奇,罗本燕.双侧延髓内侧梗死误诊为Guillain-Barres综合征1例报告[J].临床神经病学杂志,2015,28(5):399-400.

