超脉冲CO2点阵激光联合消风止痒颗粒治疗湿热型湿疹的临床研究
姚 放
沈阳市第七人民医院皮肤科,沈阳 110000
湿疹,中医称之为湿疮,是一种皮肤科较为常见的过敏性炎症性疾病。皮损对称分布,呈多形性皮肤损害,瘙痒,有浸润倾向,反复发作,易成慢性[1]。急性湿疹多起病急,皮肤起米粒样疱疹,瘙痒剧烈,抓破后渗出液较多;亚急性湿疹的丘疹略小于急性期,多为结痂状且有少量渗出液;慢性湿疹多因急性或亚急性湿疹迁延日久,也可见于初发者,皮疹呈苔藓样变,皮肤粗糙、增厚,易反复发作。湿疹的发病原因错综复杂,但究其根本与机体的变态反应有关。现代医学对湿疹的治疗方法,包括口服药物、外用药物、光疗、电磁波等,其中光疗最具优势,操作简单,效果明显。本项研究应用超脉冲CO2点阵激光联合消风止痒颗粒治疗湿热型湿疹,取得不错临床疗效,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2017年4月—2018年10月本院皮肤科收治的湿热型湿疹患者100例,采用随机数字表法分成观察组和对照组,每组50例。观察组,其中男24例,女26例;年龄(50.11±14.07)岁,年龄范围为21~67岁;病程(46.66±14.47)d,病程范围为4~64 d。对照组,其中男26例,女24例;年龄(45.49±12.13)岁,年龄范围为20~65岁;病程(42.08±12.66)d,病程范围为5~60 d。2组患者一般资料比较,差异均无统计学意义(P>0.05)。
1.2 诊断标准
西医诊断标准参照《皮肤性病学》[2]中湿疹相关的诊断标准,符合以下3项之一即可:①急性湿疹,发病急,范围广泛,皮肤出现成片边界模糊的红疹、水疱并伴瘙痒,渗出液较多;②亚急性湿疹,皮肤出现少量成片边界模糊的红疹、水疱并伴瘙痒,渗出液不多,部分可见结痂;③慢性湿疹,皮肤出现一处或几处红疹,不成片,瘙痒,部分皮肤可见色素沉着、皮肤增厚、鳞屑出现。
中医诊断标准参照《中医外科学》[3]中湿疮湿热证相关的诊断标准:皮肤潮红,破溃,瘙痒,灼热,渗液,口渴,身热,烦躁,大便干,小便短赤,舌红,苔黄,脉滑数。
1.3 纳入及排除标准
纳入标准:①年龄介于20~70岁之间;②符合上述湿疹的西医诊断标准;③符合上述湿热证中医证型表现;④均签署知情同意书。
排除标准:①患有严重心、肝、肾功能损伤,免疫系统疾病、循环系统疾病等;②10天内服用过类固醇类药物;③严重的精神障碍,无法遵医嘱进行治疗者;④处于妊娠期、哺乳期;⑤对治疗药物过敏或接受过类似治疗者。
1.4 治疗方法
2组患者均进行健康宣教,指导患者寻找和避免环境中常见的变应原及刺激原,避免搔抓及过度清洗,勿用过热水洗澡,勿吃辛辣刺激食物,保持心情愉悦,戒除烟酒等不良嗜好,避免熬夜。对照组患者在健康宣教基础上,予以超脉冲CO2点阵激光治疗,采用吉林长春科英激光有限公司KL型激光治疗仪,针对患者皮肤皮损状况选择相应的波长、脉宽、光斑、能量等,选择1~2 mm光斑间距,1~2 mm的穿透强度,3~5 mm光斑直径,40~60 mJ/cm2激光能量密度,6 d进行一次治疗。观察组患者在对照组治疗基础上,予以消风止痒颗粒(烟台大洋制药有限公司,国药准字Z20063481)冲服,2袋/次,3次/d。2组患者均连续治疗60 d。
1.5 观察指标及疗效判定标准
比较2组患者治疗前后血浆IFN-γ、IL-4、IgE水平变化,采集患者清晨空腹肘静脉血3 mL,运用酶联免疫吸附测定法进行检测。比较2组患者治疗前后中医证候积分的变化情况,主症包括皮肤潮红、破溃、瘙痒、灼热、渗液,次症包括口渴、身热、烦躁、大便干、小便短赤,依据症状的无、轻、中、重度,分别计0、2、4、6分。比较2组患者治疗前后湿疹Skindex-16评分的变化情况,湿疹Skindex-16量表改编自Skindex-29量表[4],主要从皮肤症状、皮肤状况对情绪的影响、皮肤状况对物理或社会功能的影响共3个方面进行评分,得分越高,提示湿疹导致的生活障碍越大,生活质量越差。比较2组患者治疗前后湿疹面积和严重程度积分(EASI)[5]的变化情况,湿疹面积以患者手掌为测量标准,运用中国九分法,分别对头面、上下肢、前胸及背部进行湿疹面积的测量;湿疹严重程度是针对皮肤红斑(E)、表皮剥脱(Ex)、苔藓化(L)、丘疹/硬肿(I)4个方面进行评估,每一症状均按照严重程度(无、轻、中、重度)分别记为0、1、2、3分;EASI评分=(E+Ex+L+I)×面积×指数,其中头颈、上肢、躯干、下肢各部位指数分别为0.1、0.2、0.3、0.4,EASI评分为各部位得分相加;得分越高,提示患者湿疹症状越严重。
1.6 统计学分析
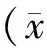
2 结果
2.1 治疗前后血浆IFN-γ、IL-4、IgE水平比较
治疗前,2组患者血浆IFN-γ、IL-4、IgE水平比较,差异无统计学意义(P>0.05);治疗后,2组患者血浆IFN-γ水平均较治疗前明显升高,血浆IL-4、IgE水平均较治疗前明显下降,且观察组改善程度显著优于对照组(P<0.05)。见表1。
2.2 治疗前后主症中医证候积分比较
治疗前,2组患者主症中医证候积分比较,差异无统计学意义(P>0.05);治疗后,2组患者主症中医证候积分均较治疗前明显降低,且观察组下降程度显著优于对照组(P<0.05)。见表2。
2.3 治疗前后次症中医证候积分比较
治疗前,2组患者次症中医证候积分比较,差异无统计学意义(P>0.05);治疗后,2组患者口渴、身热、大便干、小便短赤症状的中医证候积分均较治疗前明显降低,且观察组下降程度显著优于对照组(P<0.05)。治疗后,2组患者烦躁症状中医证候积分与治疗前比较,差异无统计学意义(P>0.05);组间比较,差异无统计学意义(P>0.05)。见表3。

表1 2组患者治疗前后血浆IFN-γ、IL-4、IgE水平比较(n=50,±s)
与治疗前比较*P<0.05;与对照组比较△P<0.05

表2 2组患者治疗前后主症中医证候积分比较(n=50,分,±s)
与治疗前比较*P<0.05;与对照组比较△P<0.05

表3 2组患者治疗前后次症中医证候积分比较(n=50,分,±s)
与治疗前比较*P<0.05;与对照组比较△P<0.05
2.4 治疗前后湿疹Skindex-16、EASI评分比较
治疗前,2组患者湿疹Skindex-16、EASI评分比较,差异无统计学意义(P>0.05);治疗后,2组患者湿疹Skindex-16、EASI评分均较治疗前明显下降,且观察组改善程度显著优于对照组(P<0.05)。见表4。

表4 2组患者治疗前后湿疹Skindex-16、EASI评分比较(n=50,分,±s)
与治疗前比较*P<0.05;与对照组比较△P<0.05
3 讨论
湿疹是由于多种致敏物质通过呼吸道、消化道等途径进入体内而引发的表皮炎症反应,其发病特点为瘙痒、皮肤灼热、成簇水疱、渗出明显等。随着人们生活节奏加快,作息饮食不规律,免疫功能紊乱,湿疹已成为现阶段皮肤科常见病、多发病,且发病率呈逐年上升趋势。因其发病原因复杂,病史缠绵日久不愈,病程漫长而痛苦,给患者的工作生活带来了巨大不便。超脉冲CO2点阵激光作为新的物理治疗模式,其作用机理是运用局部光热原理,在皮肤表面形成独立的、非连续性的热损伤显微处理区,通过激发接收光源,将光能转化为热能,加快Ⅲ型皮肤胶原合成速度,改善结缔组织结构,提高皮肤自我重塑能力[6]。
湿疹可归属于中医学“湿疮”范畴,《金匮要略》记载:“浸淫疮,从口流向四肢,可治;从四肢流来入口者,不可治”,根据其发病部位有“阴湿疮”“乳头风”等名称。追溯其发病因素,可分为外感风热湿邪,内有饮食失节、情志不畅等方面。病机主要在于先天禀赋不足,饮食失节,或过食辛辣刺激、荤腥之物,使脾失健运,湿热内生,又外受风湿热邪,内外合邪,搏结肌肤,发为本病。故临床中常以清热祛风、利湿止痒为治疗原则。
本研究选用消风止痒颗粒,是由消风散加减而成,方药组成为防风、蝉蜕、苍术、地黄、当归、荆芥、黄芩、石膏、甘草、木通等。方中苍术燥湿祛风,黄芩燥湿解毒,防风祛风止痒,共为君药;蝉蜕透疹止痒,地黄清热凉血,石膏泻火除烦,共为臣药,加强君药燥湿止痒之功;当归养血补血,荆芥祛风解表,木通通经清火,甘草清热解毒,共为佐使;诸药合用,共奏清热祛风、利湿止痒之效。湿疹发病之初,湿热与风邪共存,若单独清热除湿会导致风邪残留,若仅仅祛风则致湿邪停滞,本方集清热、祛风、利湿于一体,配伍得当,使得风邪可透,热邪可出。
本项研究结果发现,治疗后,2组患者血浆IFN-γ水平均较治疗前明显升高,血浆IL-4、IgE水平均较治疗前明显下降,且观察组改善程度显著优于对照组,说明应用超脉冲CO2点阵激光联合消风止痒颗粒能够有效降低血清炎性细胞因子水平,缓解过敏反应,提高机体免疫力;治疗后,2组患者主症中医证候积分均较治疗前明显降低,且观察组下降程度显著优于对照组;治疗后,2组患者口渴、身热、大便干、小便短赤症状的中医证候积分均较治疗前明显降低,且观察组下降程度显著优于对照组;说明超脉冲CO2点阵激光联合消风止痒颗粒可有效缓解湿疹患者的临床症状;2组患者次症中烦躁症状较治疗前无明显改善,分析原因可能是由于心烦非本病主症,与患者的主观情绪、所处环境等有关,而非药物所能控制,因此治疗后2组患者均未见明显改善;治疗后,2组患者湿疹Skindex-16、EASI评分均较治疗前明显下降,且观察组改善程度显著优于对照组,说明超脉冲CO2点阵激光联合消风止痒颗粒可有效促进皮损部位愈合,改善瘙痒、渗出等症状,减轻患者痛苦,提高生存质量。
综上所述,采用超脉冲CO2点阵激光联合消风止痒颗粒治疗湿热型湿疹可通过发挥其清热祛风、利湿止痒的作用有效缓解过敏反应,提高机体免疫力,促进皮损部位愈合,改善瘙痒、渗出等症状,减轻患者痛苦,提高生活质量。值得考虑的是,由于本项研究样本量较少,未设置单纯消风止痒颗粒对照组,因此,作为确切、有效治疗湿热型湿疹的方法,超脉冲CO2点阵激光联合消风止痒颗粒的治疗方法仍需进一步深入研究。

