宫颈特殊染色法联合高危型HPVDNA检测在宫颈病变筛查中的应用
甘海英,李莉莎,林琼
(萍乡巿第二人民医院妇产科,江西 萍乡 337000)
据调查显示,我国的宫颈癌发病人数已经达到世界宫颈癌患者的30%,高达3万人次[1],临床对于病变宫颈的筛查已成为常规的妇科检查。目前采用三阶段诊断流程完成宫颈病变筛查工作。资料显示诱发宫颈癌的原因,主要是人乳头瘤病毒(HPV)感染。三阶段检查中细胞学检查灵敏度较低,需病理科医生阅片,不能及时分流患者,不能及时诊断,所以妇科内诊检查同时需要一种及时直接的检查方法,用于宫颈病变的检查及分流,而叶酸受体介导的宫颈特殊染色(FRD)是一种较便捷筛查方法,用棉签蘸取该溶液涂抹宫颈,然后根据棉签颜色变化,诊断宫颈病变程度[2-3]。此方法操作较为简便,患者体检时即可得知结果,创口较小,费用合理,因此广大妇女容易接受,故我们将该新技术开展了此次研究,现报道如下。
1 资料与方法
1.1 临床资料 随机选取来本院就诊的门诊及住院患者2 340例妇女,病例时间:2016年6月~2017年4月,入选条件:有2年以上性生活的非妊娠及月经期女性;未接受过宫颈及子宫切除手术者;宫颈无明显接触性出血及无明显阴道流血者;受检者年龄19~65岁,30~60岁占97%,遵循自愿主动原则。随机分为两组,研究组:采用宫颈特殊染色法联合高危型HPV检测;对照组:采用液基细胞检查(TCT)联合HPV检测。研究组和对照组在年龄,文化程度等方面比较差异无统计学意义,具有可比性。
1.2 研究方法 研究组操作方法:先行高危型HPV检测,被检查者取膀胱截石位,窥阴器暴露宫颈后,用专用棉签在宫颈管内旋转2~3圈并停留数秒,取出,放标本瓶送检。再行宫颈特殊染色。用大小棉签蘸取FRD棕色液,蘸取3~4 s,呈近饱和样,涂抹宫颈口五圈,进行5 s按压,取出棉签,判断其颜色;再取小棉签蘸取染色液,时间为1~2 s,同样近饱和,用小棉签涂抹宫颈管内壁,使其向内旋转五圈,取出后,立即观察棉签颜色变化,与比色卡对比。①阴性表现:棉签颜色即淡棕色,表明宫颈正常、炎症、CINⅠ级。②阳性即棉签颜色为深蓝绿色、紫黑色样,表明CINⅡ级以上病变。对FRD染色阳性和或高危型HPVDNA阳性的患者行阴道镜检查。对照组操作方法:TCT+HPV检测,患者进行常规TCT检查,TCT取材:检查前3天,受检者不能性生活,并且要进行阴道冲洗、上药,用窥阴器暴露宫颈,将宫颈采样刷放在宫口后插入子宫颈,至刷毛暴露在子宫颈外口,慢慢将宫颈刷同方向旋转360°,转2~3圈,然后停留数秒,将取样刷放进小瓶,内装有细胞保存液,快速搅动10次,洗脱刷上的细胞,拧紧瓶盖后送检。HPV检测取材:借助取样刷(宫颈脱落细胞专用)采集足量的宫颈脱落细胞,然后将其放入4℃保存液,进行保存待检。TCT采用TBS分级:无上皮内病变或恶性病变(NILM)、意义不明的不典型鳞状细胞(ASCUS)、不除外高度鳞状上皮内病变的不典型鳞状上皮细胞(ASCUS-H)、低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)和鳞状细胞癌(SCC),在ASCUS及以上者为TCT阳性,LISL及以上为宫颈高度病变。TCT检查结果≥ASCUS和(或)HPV阳性的认定为异常,进一步行阴道镜检查。
所有病例以病理结果为金标准,常规阴道镜检查对可疑部位区组织进行活检诊断标准:炎性改变,宫颈上皮内瘤病变I级(CINI),Ⅱ级(CINⅡ),Ⅲ级(CINⅢ),宫颈癌,若诊断为CINⅠ级及以上病变为组织阳性,以组织病理检查结果作为确诊标准,比较两组筛查方法诊断符合率。
1.3 统计学方法 本研究数据均用SPSS 19.0统计软件处理,计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 筛查结果对比 FRD筛查患者没有明显的不良反应,并且无过敏反应,1170例中阳性例数为106例,FRD和(或)高危型HPVDNA都为阳性例数112例,研究组阳性率为阳性率为9.57%。TCT结果≥ASCUS和(或)HPVDNA阳性123例;对照组阳性率为10.51%。两组的筛查阳性率对比差异无统计学意义,见表1。
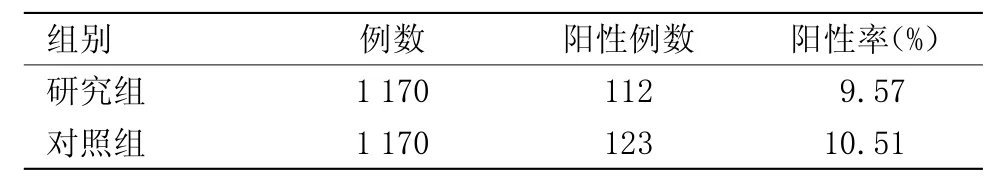
表1 FRD、高危型HPVDNA及两者阳性率的比较
2.2 两组筛查方式与病理诊断结果对比 研究组中FRD、高危型HPVDNA阳性中表现为异常有112例,且患者接受阴道镜并行宫颈活检者为85例,对照组CT结果≥ASCUS和(或)HPVDNA阳性123例,行阴道镜检查同时行宫颈活检为93例,其中以组织病理学诊断为标准,病理CINⅡ级以上病变为标准,研究组中诊断符合率为29.4%,对照组诊断符合率为31.1%,两组比较差异无统计学意义,见表2。

表2 两组患者的病理诊断结果(n)
3 讨论
近年来,宫颈癌发病率越来越高,并且有年轻化趋势,目前宫颈癌的筛查模式主要采用细胞学检查和HPV DNA监测相结合的方法进行,TCT及宫颈HPV DNA检测模式费用较高,需病理医师诊断,在经济落后山区不能广泛应用[4]。
大量的研究表明,细胞发生改变时,叶酸受体细胞在肿瘤细胞表明处于高表达,其在正常细胞中表达较少,有的则无表达,叶酸衍生物是以肿瘤特异性靶向为介导,是一种上皮组织特殊染色治疗[5-6]。本研究选用的叶酸受体介导的上皮组织特殊染色是一种用于人体上皮组织肿瘤细胞的活细胞染色剂,当涂抹于宫颈上皮组织后,如果有肿瘤细胞存在,叶酸衍生物就会与异常病变细胞表面的叶酸受体结合,叶酸衍生物、还原态亚甲蓝与叶酸受体分离。游离的叶酸被还原四氢叶酸,参与一碳单位代谢。还原态无色亚甲蓝则在肿瘤内Fe2+的强烈催化下,迅速被氧化,变为氧化态亚甲蓝[7]。由于这些生物大分子的进入,使得细胞内渗透压升高,致使氧化态亚甲蓝逸出细胞外,则可在涂抹的棉签上显现出颜色。如棉签无变色,则表明无病变细胞;如果棉签变色(深蓝绿色等),则提示该部位细胞表明的叶酸受体异常增高,细胞内的活性氧增加;铁蛋白含量高,提示宫颈异常病变。叶酸受体介导的宫颈特殊染色法敏感性及特异性高达90%以上,检测准确、快速、方便,由妇科医生直接检查,立即可读取结果,对异常病变的可直接行阴道镜检查及宫颈检查,就可以科学分流患者,提高细胞学、阴道镜的检查率和敏感性,降低假阴性,提高诊断符合率。且费用低,在基层医院也可普及。高危型HPV检查是采用荧光(PCR)定量检查引起宫颈癌的最主要的8种高危型人乳头瘤病毒(16、18、31、33、45、52、56、58),费用相对低,对宫颈病变的检测有重要作用,可了解病毒载量情况,指导治疗。广大患者愿意接受[8-9]。
通过研究结果表明,两组患者检查的阳性率和病理诊断结果符合率相差不大,差异无统计学意义,而宫颈特殊染色法的优势在于妇产科检查同时得到结果较为快捷,与传统的刮片、TCT需等待结果相比具有优势,需病理医师诊断,将两者联合检查,可明显提高宫颈癌的筛查阳性率,且费用不高,广大妇女愿意接受。
综上所述,宫颈特殊染色法联合宫颈高危型HPVDNA检测,具有更简便性,宫颈病变筛查费用低,无不良反应,能及时根据颜色变化初步判断宫颈有无病变,利用这点优势,在门诊随机筛查宫颈病变非常方便,价格低廉,可作为宫颈病变三阶段诊断流程的补充或完善,值得推广应用。
[1] 何川,蔡昱,翟建军,等.叶酸受体介导宫颈特殊染色法在诊断宫颈病变中的应用价值[J].广西医学,2016,38(8):1115-1118.
[2] 王栾玲,廖咪妮.宫颈特殊染色法上皮组织染色技术用于宫颈癌前病变检测的临床价值[J].中国妇幼保健,2016,31(22):4724-4726.
[3] Roberta Zappacosta,AntonellaColasante,PatriziaViola,et al.ChroMo-genic In Situ Hybridization and pl6/Ki67 Dual Staining on Formalin-FixedParaffin-Embedded Cervical Specimens;Correlation with HPV-DNA Test,E6/E7 mRNA Test,and Potential Clinical Applications[J].BioMed research international,2013(3):453606-453616.
[4] 童瑶,陈满萍,徐丽萍,等.叶酸受体介导的宫颈特殊染色法、TCT以及HPV诊断早期宫颈病变价值的对比分析[J].中国妇幼保健,2015,30(19):3302-3304.
[5] 王皓洁,王君,宋菁华,等.宫颈特殊染色法在宫颈病变筛查中价值的研究[J].中国妇幼保健,2016,31(4):835-837.
[6] 彭丹,李丽琴,龚翠梅,等.叶酸受体介导宫颈特殊染色法在宫颈病变筛查中的应用价值[J].国际医药卫生导报,2017,23(7):961-962,966.
[7] 陈凯英.叶酸受体介导的宫颈特殊染色法联合TCT/HPV在早期宫颈病变中的应用价值[J].中国妇幼健康研究,2014,29(5):828-831.
[8] 甘涛,柯国女,吴晓霞,等.宫颈特殊染色法应用于1652例宫颈病变筛查的结果分析[J].实用癌症杂志,2015,30(3):368-370.
[9] 徐国稚,梁燕梅.醋酸染色与碘染色在宫颈病变筛查中的应用价值[J].中国医药科学,2014,31(8):97-99.

