非小细胞肺癌患者凝血功能及血小板异常的相关因素分析
宋国强 陈飞 陈墩顺 卢火佺
肺癌发病率在所有癌症中居首位,严重威胁着人类的生命与健康[1]。肺癌患者易出现亚临床的凝血-纤溶系统指标异常,使血液处于高凝状态[2]。肿瘤的治疗方法也会导致血栓形成风险增加,造成患者生存时间缩短[3]。肺癌中非小细胞肺癌(NSCLC)占80%,因此本研究对NSCLC患者的凝血功能、血小板参数等资料进行分析,以探讨NSCLC患者凝血功能及血小板异常的相关因素,现将结果报道如下。
1 对象和方法
1.1 对象 选取2012年1月至2015年12月本院收治的312例NSCLC患者为观察组,其中男231例,女81 例;年龄 42~81(69.8±7.4)岁,<70 岁 150 例,≥70 岁162例;组织学分型:腺癌131例,鳞癌181例;TNM分期:Ⅰ~Ⅲa期79例,Ⅲb~Ⅳ期233例;合并基础疾病192例(61.5%);确诊1个月内接受过初始治疗(初始治疗包括放化疗、靶向治疗、手术及射频消融等)249例(79.8%)。纳入标准:(1)均经病理学检查确诊为NSCLC(其中经支气管镜活检确诊247例,经皮肺穿刺活检确诊65例);(2)确诊前并未使用过阿司匹林、氯吡格雷、华法林等对凝血功能产生影响的药物;(3)均为首次就诊。选取本院同期正常健康体检者60例为对照组,其中男 44 例,女 16 例;年龄 45~79(66.8±8.1)岁。两组患者性别、年龄比较,差异均无统计学意义(均P>0.05)。
1.2 方法 观察并比较两组受检者凝血功能、血小板参数等,并探讨NSCLC患者凝血功能及血小板参数与性别、组织学分型、TNM分期、有无基础疾病等临床特征的关系。
1.3 统计学处理 应用SPSS 17.0统计软件。计量资料用表示,组间比较采用两独立样本t检验;计数资料用率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组受检者凝血功能及血小板参数比较 观察组PT、国际标准化比值(INR)、Fb、D-二聚体(D-dimer)、PLT、血小板压积(PCT)、血小板分布宽度(PDW)水平均高于对照组,而TT、APTT水平均低于对照组,差异均有统计学意义(均P<0.05);两组受检者平均血小板体积(MPV)比较,差异无统计学意义(P>0.05),见表1。

表1 两组受检者凝血功能及血小板参数比较
2.2 NSCLC患者凝血功能及血小板参数与临床特征的关系 男性患者INR、APTT水平均高于女性患者,而TT、PLT水平均低于女性患者,差异均有统计学意义(均P<0.05),见表2。腺癌患者PT、INR、Fb水平均高于鳞癌患者,而TT水平低于鳞癌患者,差异均有统计学意义(均 P<0.05),见表3。Ⅲb~Ⅳ期患者 Fb、D-dimer、PLT水平均高于I~Ⅲa期患者,而APTT水平低于I~Ⅲa期患者,差异均有统计学意义(均P<0.05),见表4。有基础疾病患者的Fb、D-dimer、PLT水平均高于无基础疾病患者,差异均有统计学意义(均P<0.05),见表5。年龄与NSCLC患者凝血功能及血小板参数均未见相关(均P>0.05)。
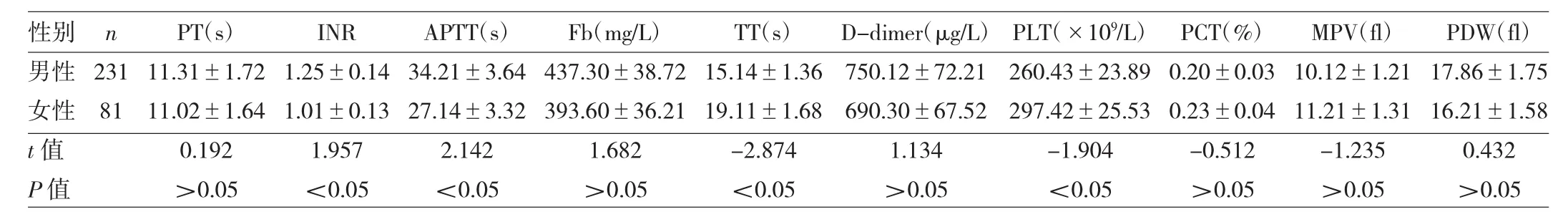
表2 NSCLC患者凝血功能及血小板参数与性别的关系
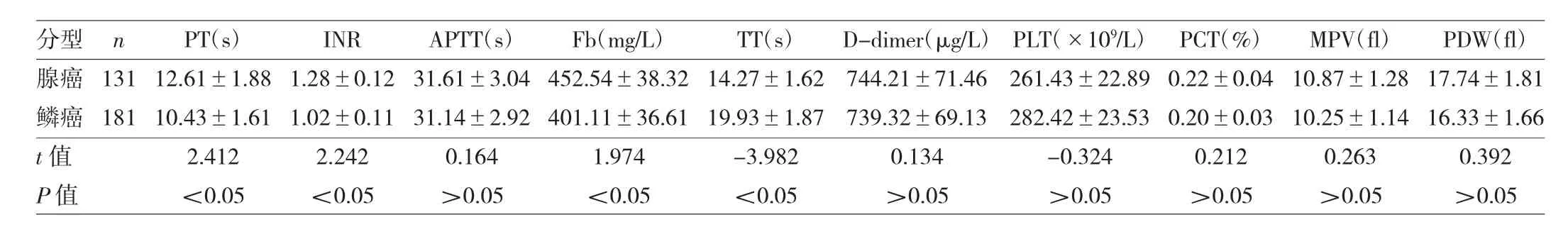
表3 NSCLC患者凝血功能及血小板参数与组织学分型的关系
3 讨论
有文献报道癌症能诱导凝血系统激活,被激活的凝血系统又会增加肿瘤细胞的侵袭性和转移能力,与预后密切相关[4]。在肺癌研究中,学者发现确诊肺癌3个月内有59.6%的患者会发生肺栓塞,D-dimer水平明显升高,提示肺癌患者处于高凝状态[5]。笔者归纳肺癌患者血液高凝的机制如下:(1)癌细胞释放组织因子及癌促凝素,激活凝血因子,产生大量纤溶产物,诱发局部凝血系统激活和纤维蛋白形成[6];(2)肿瘤供血的血管因生长速度快、壁薄、韧性差,使得肿瘤释放的物质更易入血,其周围的细胞外基质、生长因子也参与血液高凝状态的形成[7];(3)各种治疗方式导致血管内皮损伤,释放促凝物质,使得血液处于高凝状态[8-9];(4)基础疾病或长期卧床会使血流减慢,机体消耗,使机体处于缺氧状态,代偿性地增加红细胞数,造成血液黏滞度升高。
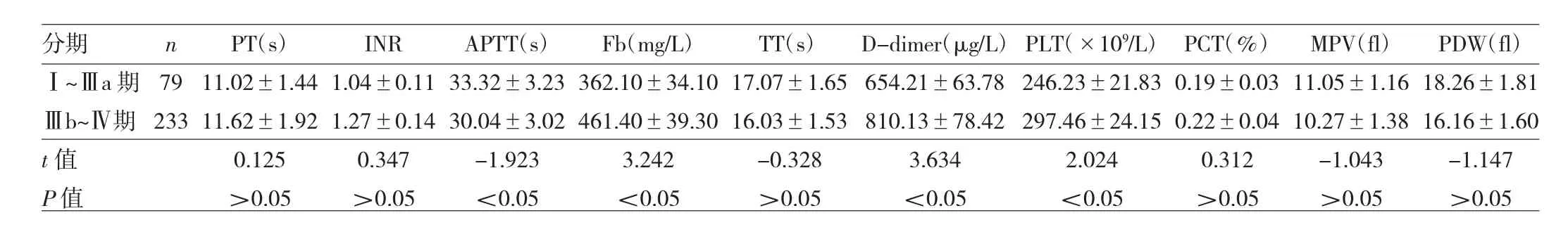
表4 NSCLC患者凝血功能及血小板参数与TNM分期的关系
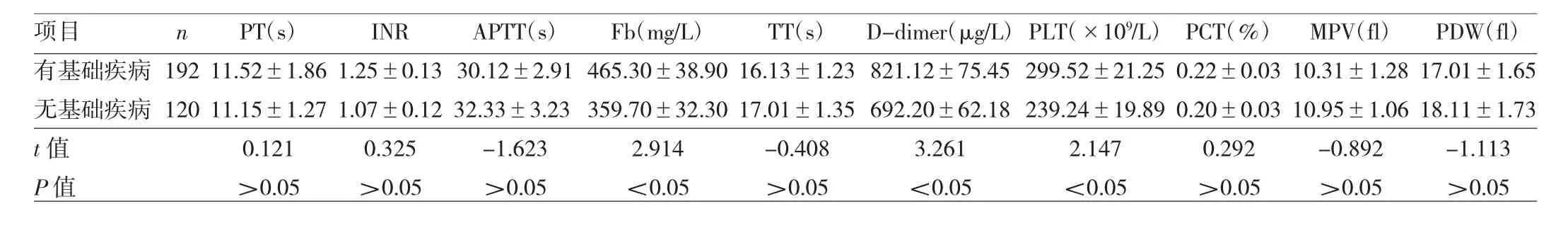
表5 NSCLC患者凝血功能及血小板参数与与基础疾病的关系
本研究采用临床上常用的凝血功能及血小板参数来检测机体凝血状态,以了解NSCLC患者与正常人群的指标差异。结果显示观察组 PT、INR、Fb、D-dimer、PLT、PCT、PDW水平均高于对照组,而TT、APTT水平均低于对照组。国内研究表明肺癌患者与正常人群血PT、TT、APTT 比较差异无统计学意义,而 Fb、D-dimer水平均明显升高[10],与本研究结果不同。Inal等[11]发现肺癌患者D-dimer、PT、INR水平均高于正常组,而APTT、PLT、WBC水平比较差异均无统计学意义。Faruk等[12]报道肺癌患者 PT、INR、D-dimer、PLT 水平均较正常人群高,而APTT水平较正常人群低,与本研究结果基本一致。目前关于肺癌患者凝血功能变化的报道结果各不相同,可能与病例的选择、样本大小等有关,提示仍需要进一步研究。
在其他肿瘤研究中,学者发现凝血-纤溶系统的激活与多种因素有关[13]。本研究结果显示男性患者的血液高凝状态更明显。Sanden等[14]发现在肿瘤合并静脉栓塞患者中,男性的栓塞发生率更高(HR=1.38,95%CI:0.28~0.97)。但是Ihaddadene等[15]发现凝血功能异常与性别无关。本研究结果显示NSCLC患者凝血功能异常与组织学分型有关,即腺癌患者Fb、PT、INR水平均高于鳞癌患者,TT水平低于鳞癌患者。甄福喜等[16]也发现不同组织学分型肺癌患者的凝血状态存在差异,Fb、D-dimer水平在腺癌患者中升高,表明腺癌细胞具有更高的侵袭性。但本组患者D-dimer水平差异不明显,可能与原位腺癌、微浸润腺癌的发现率升高有关。同时,笔者还发现Ⅲb~Ⅳ期较Ⅰ~Ⅲa期患者的 Fb、D-dimer、PLT 水平明显升高,APTT水平明显降低。何丽钦等[17]发现在Ⅲ、Ⅳ期患者的D-dimer、AT-Ⅲ、vWF抗原均较Ⅰ期患者明显升高,与本文结果相似。以上结果表明晚期肺癌患者血液高凝状态更为明显,可能与晚期患者基础情况差、活动减少、肿瘤新生血管增多、组织因子释放增加等有关。此外,有基础疾病的患者体内易出现代谢紊乱、活动受限,从而表现出现血液高凝状态。血小板直接参与血栓形成,与肿瘤细胞相互作用可导致机体处于血液高凝状态。相关研究表明肺癌患者PLT、PCT、MPV水平均高于正常对照组,而PDW差异不明显,与本研究结果基本一致。这表明血小板呈均一性改变,不成熟的血小板较多,血液易形成血栓前状态[10]。
综上所述,NSCLC患者处于血液高凝状态,其中男性、腺癌、Ⅲb~Ⅳ期及合并基础疾病的NSCLC患者血液高凝状态更明显。
[1]Almasi Z,Salehiniya H,Amoori N,et al.Epidemiology characteristics and trends of lung cancer incidence in Iran[J].Asian Pac J Cancer Prev,2016,17(2):557-562.
[2]陈兴国,徐海伟,张临泉.部分恶性肿瘤患者凝血功能的改变与意义[J].检验医学与临床,2011,8(8):1933-1934.
[3]Gerotziafas GT,ElalamyI.Riskofvenous thromboembolism in cancer patient:Reality,actuality and perspectives[J].Bull Cancer,2016,103(9):764-775.
[4]Amirkhosravi A,Meyer T,Amaya M,et al.The role of tissue factor pathway inhibitor in tumor growth and metastasis[J].Semin Thromb Hemost,2007,33:643-652.
[5]Wang H,Huang Y,Xu CW,et al.Clinical analysis of tumor and non-tumor patients complicated with pulmonary embolism[J].Int J Clin Exp Med,2015,8(10):18729-18736.
[6]Gouin-Thibault I,Achkar A,Samama MM.The thrombophilic state in cancer patients[J].Acta Haematol,2001,106(1-2):33-42.
[7]Debaugnies F,Azerad MA,Noubouossié D,et al.Evaluation of the procoagulant activity in the plasma of cancer patients using a thrombin generation assay[J].Thromb Res,2010,126(6):531-535.
[8]Linnemann B,Lindhoff-last E.Risk factors,management and primary prevention of thrombotic complications related to the use of centralvenous catheters[J].Vasa,2012,41(5):319-332.
[9]Saccullo G,Malato A,Raso S,et al.Throm-boelastographic changes in liver and pancreatic cancer surgery:hypercoagulability,hypocoagulability or normocoagulability?[J].Eur J Anaesthesiol,2010,27(7):608-616.
[10]毛德奎,秦海峰,于爱平,等.肺癌患者化疗前后凝血、纤溶功能与血小板参数的变化及其临床意义[J].军事医学,2012,36(2):141-146.
[11]Inal T,Anar C,Polat G,et al.The peognostic valve of D-dimer in lung cancer[J].Clin Respir J,2015,9(3):305-313.
[12]Faruk T,Leyla K,Murat S,et al,Clinical and prognostic significance of coagulation assays in lung cancer[J].Res Med,2013;107:451-457.
[13]Davila M,Robles-Carrillo L,Unruh D,et al.Microparticle association and heterogeneity of tumor-derived tissue factor in plasma:is it important for coagulation activation?[J].J Thromb Haemost,2014,12(2):186-196.
[14]Sanden P,Svebsson PJ,Sjalander A.Venous thromboembolism and cancerrisk[J].J Thromb Thrombolysis,2016,23(5):774-783.
[15]Ihaddadene R,Corsi DJ,Lazo-Langner A,et al.Risk factors predictive of occult cancer detection in patients with unprovoked venous thromboembolism[J].Blood,2016,127(16):2035-2037.
[16]甄福喜,钟健,赵晨,等.凝血功能与肺癌分期及病理分型的关系[J].临床肿瘤学杂志,2013,18(12):1135-1137.
[17]何丽钦,钟可芳.肺癌患者凝血功能与肺癌分期的关系[J].放射免疫学杂志,2012,25(3):287-289.

