小檗碱对不同程度2型糖尿病患者的胃肠激素及肠道菌群的影响※
熊红萍,徐 静,周 强,甘国翔,吴埼淇,陈忠山
(1.厦门大学附属福州市第二医院,福建 福州350007;2.福建中医药大学第一临床学院,福建 福州350122;3.厦门大学医学院,福州 厦门361102)
小檗碱又称黄连素,是中药黄连所含的主要生物碱,具有广谱抗菌的药理作用,多用于治疗胃肠道细菌性感染。近年来大量研究显示,小檗碱具有良好的降糖、减轻胰岛素抵抗、干预胃肠道激素的作用。因此,本研究采用小檗碱进行为期12周的临床干预治疗,观察小檗碱对不同程度2型糖尿病患者胃泌素、胰高血糖素及肠道菌群的作用,为2型糖尿病患者的防治提供新思路。
1 临床资料
1.1 一般资料 选择2017年1-10月就诊于厦门大学附属福州市第二医院内分泌门诊及住院病区分别使用胰岛素和口服降糖药治疗的2型糖尿病患者50例为治疗组,随机分为胰岛素组和口服降糖药组(不包括α糖苷酶抑制剂、DPP-IV抑制剂),每组25例,对照组选取体检中心体检健康人群10例。胰岛素组25例,男12例,女13例;平均年龄(60.6±6.7)岁;平均BMI(25.6±3.9)kg/cm2;平均腹围(94.8±10.0)cm;平均病程(10.9±4.7)年。口服降糖药组25例,男11例,女14例;平均年龄(57.8±9.6)岁;平均BMI(26.9±4.4)kg/cm2;平均腹围(94.6±9.6)cm;平均病程(4.9±3.4)年。健康对照组10例,男5例,女5例;平均年龄(48.5±12.4)岁;平均BMI(24.7±6.0)kg/cm2;平均腹围(87.1±17.0)cm。3组研究者一般资料比较均无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 糖尿病患者符合2013版中国2型糖尿病防治指南中的相关标准[1],且谷氨酸脱羧酶抗体(GADAb)、胰岛细胞自身抗体(ICA)均为阴性;近4周未服用小檗碱、抗生素、微生态活菌制剂及乳果糖等药物;入选患者依从性较好,签署知情同意书,能配合各项检查。健康对照组人群经口服葡萄糖耐量试验(OGTT)证实血糖正常,同意参加本实验,签署知情同意书,年龄≥20岁。
1.3 排除标准 严感染;严重肝肾疾患及心功能不全;1型糖尿病患者;胃肠、胰腺疾病及胃肠手术史;酮症酸中毒、高渗性昏迷及乳酸酸中毒;甲状腺功能异常;孕妇及哺乳期女性。
2 治疗方法
2.1 治疗组 根据血糖情况调整降糖药,同时给予盐酸小檗碱(东北制药集团沈阳第一制药有限公司,国药准字H21022453)每次500 mg,每日3次,连续12周。分别于0、4、8、12周清晨空腹采集静脉血标本,测定血浆葡萄糖浓度(采用贝克曼库尔特公司AU5811仪器,己糖激酶法测定)、胃泌素(采用西门子DPC IMMULITE化学发光仪,化学发光法测定)、胰高血糖素(采用r-计数仪,放射免疫法测定),于75 g口服葡萄糖耐量实验后60 min测定餐后1 h血糖。0周、12周嘱受试者将清晨空腹粪便排泄到粪便采集盒上,用无菌采集勺取排泄物中后段粪便1 g于含有保存液的Tiny-Gene粪便DNA保存管(产品编号:CJ-01KA)中,通过上下震荡摇晃,使样品完全浸入保存液中,拧紧管盖,将保存管放到-20℃冰箱进行冷冻存储。在采集完成后10 d内将采集到的所有样品送检至维基生物科技(上海)有限公司采用Realtime PCR技术进行测定。通过荧光定量的方法对16S基因进行定量。所用引物分别为515 F/926 R。qPCR反应在专用的PCR八连管(Axygen,USA)中进行,25μL体系。所有样品重复3次检验,使用Takara的SRBR Premix Ex TaqTM 试剂盒。糖尿病组服药期间每周进行电话随访,记录服药后情况及是否有不良反应。服药期间维持原生活习惯及饮食习惯。
2.2 对照组 只进行0周的静脉采血及粪便菌群培养。
3 疗效观察
3.1 观察指标 观察3组受试者空腹血糖、餐后1 h血糖、胃泌素、胰高血糖素、肠道菌群变化。
3.2 统计学方法 采用SPSS 21.0软件分析数据,计量资料以均数±标准差(x±s)表示,运用t检验、Mann-Whitney U非参数检验方法,P<0.05为差异有统计学意义。
3.3 结果
(1)空腹血糖比较 治疗前(0周)口服降糖药组和胰岛素组(FPG)无统计学差异(P>0.05)。治疗后(12周)口服降糖药组空腹血糖(FPG)较治疗前降低,差异有统计学意义(P<0.05)。治疗后(4周、8周、12周)胰岛素组FPG高于口服降糖药组,差异有统计学意义(P<0.05)。见表1。

表1 3组受试者治疗前后空腹血糖比较(mmol/L,x±s)
(2)餐后1 h血糖比较 口服降糖药组治疗后(4周、8周、12周)1 h PG较治疗前(0周)降低,差异有统计学意义(P<0.05)。胰岛素组治疗前后(0周、4周、8周、12周)1h PG比较,差异均无统计学差异(P>0.05)。见表2。

表2 3组受试者治疗前后餐后1 h血糖比较(mmol/L,x±s)
(3)胃泌素比较 治疗后(8周、12周)胰岛素组与口服降糖药组胃泌素水平均高于治疗前(P<0.05),治疗前后(0周、4周、8周、12周)胃泌素水平均明显高于对照组(P<0.05)。治疗前(0周)和治疗后(4周、12周)口服降糖药组胃泌素水平均低于胰岛素组(P<0.05)。治疗后(8周)口服降糖药组GAS和胰岛素组GAS比较,差异无统计学意义(P>0.05)。见表3。
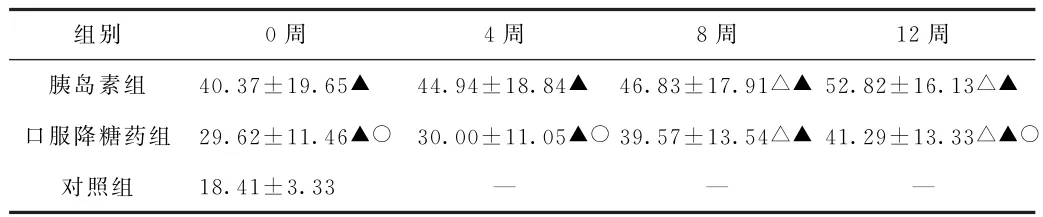
表3 3组受试者治疗前后胃泌素比较(ng/L,x±s)
(4)胰高血糖素比较 胰岛素组与口服降糖药组治疗前后(0周、4周、8周、12周)胰高血糖素均高于对照组(P<0.05)。胰岛素组与口服降糖药组治疗前(0周)和治疗后(8周、12周)胰高血糖素组间对比差异无统计学差异(P>0.05)。治疗后(4周)胰岛素组胰高血糖素高于口服降糖药组(P<0.05)。见表4。

表4 3组受试者治疗前后胰高血糖素比较(ng/L,x±s)
(5)肠道菌群 胰岛素组治疗前厚壁菌门高于对照组(P<0.05)。胰岛素组与口服降糖药组治疗后厚壁菌门均低于治疗前与对照组(P<0.05)。口服降糖药组治疗前后拟杆菌均明显低于对照组(P<0.05)。胰岛素组治疗后拟杆菌属明显高于治疗前(P<0.05)。胰岛素组与口服降糖药组治疗前柔嫩梭菌属均低于对照(P<0.05)。胰岛素组治疗前乳酸杆菌属明显低于治疗后(P<0.05)。胰岛素组治疗后大肠杆菌属高于对照组(P<0.05),口服降糖药组治疗后大肠杆菌属高于治疗前(P<0.05)。见表5、表6。

表5 3组受试者治疗前后肠道菌群变化比较(一)(cp/μL,x±s,科学计数法)

表6 3组受试者治疗前后肠道菌群变化比较(二)(cp/μL,x±s,科学计数法`)
4 讨论
消化道是人体能量摄取、吸收的主要场所,胃肠道细胞分泌的各种激素是维持消化道正常功能的重要保证。随着对胃肠道激素作用机制研究的深入,我们意识到消化道器官是一个庞大的内分泌系统,例如胃泌素、GIP-I激素不仅具有调节胃肠道蠕动功能,同时可以促进胰岛素的分泌。早在2002年,ROOMAN等[2]研究发现,静脉输注胃泌素可诱导大鼠结扎部分胰腺中的β细胞有丝分裂与增殖。此后大量研究证实了胃泌素介导的胰岛β细胞分化增殖作用[3-4],提示胃泌素参与胰岛β细胞损伤中的自我修复机制。本研究纳入的2型糖尿病患者中口服降糖药组胰岛β细胞功能优于胰岛素组,治疗组治疗前体内胃泌素水平均比正常对照组高(P<0.05),且胰岛素组高于口服降糖药组(P<0.05),说明2型糖尿病患者体内胰岛β细胞功能衰竭,胃泌素水平代偿性升高,这种代偿水平随着胰岛素β细胞功能衰竭的进展而增强。随着小檗碱治疗时间的延长,治疗组体内胃泌素水平均逐渐上升,空腹、餐后1 h血糖水平较治疗前下降,提示小檗碱可促进内源性胃泌素升高,通过改善胰岛β细胞胰岛素分泌功能降低血糖。血糖调节主要通过升糖激素与降糖激素的共同作用,胰高血糖素作为一种重要的升糖激素,其生理作用为增加肝糖原的输出,拮抗胰岛素分泌。高胰岛素血症是胰岛素抵抗的基础,而高胰高血糖素症加剧了高胰岛素血症的产生,在糖尿病的发生发展中起着重要作用。MENGE等[5]观察2型糖尿病患者和非糖尿病患者在空腹状态和进食后胰岛素、胰高血糖素分泌规律,结果发现糖尿病患者餐后胰岛素分泌量降低74%(P<0.001),空腹和餐后糖尿病患者胰高血糖素浓度增加(P<0.05),健康受试者餐后胰岛素水平的升高与相应的胰高血糖素水平呈反比关系(P<0.05),糖尿病患者体内并无这种正常模式。本研究纳入患者治疗前后胰高血糖素水平虽未高于参考值范围,但均高于正常对照组(P<0.05),治疗组治疗后胰高血糖素整体有降低趋势,但无统计学意义,考虑本实验纳入样本数量偏少,小檗碱对胰高血糖素的干预作用有待后续研究探讨。
正常人肠道菌群主要由厚壁菌门、拟杆菌门、变形菌门、放线菌门构成,根据对人体健康的影响可分为共生菌、条件致病菌和致病菌三大类,三者之间维持着一定比例,共同维持着肠道内环境的稳态[6]。近年来研究发现肠道菌群的稳态失衡与糖尿病、高血压、肥胖、胰岛素抵抗、高脂血症等代谢性疾病的发生密切相关。厚壁菌门可增加人体肠道对碳水化合物、脂肪的吸收,拟杆菌属作用与之相反,二者比值的变化受饮食、体内脂肪含量的影响,厚壁菌门/拟杆菌比值的增加可增加肥胖的发生率[7-8]。MORENOINDIAS等[9]通过16S r RNA测序分析方法,对比高胰岛素抵抗组与低胰岛素抵抗组肥胖患者肠道菌群的差异,研究发现高胰岛素抵抗组中厚壁菌门、梭杆菌门、假单胞菌等菌属显著增加,且伴随着IL-6、TNF-α、ILB1、CD11b等内脏脂肪组织表达因子水平的升高,说明肠道菌群的失调参与介导脂肪细胞的低度炎症,导致胰岛素抵抗,引起血糖升高。本研究中,肠道菌群失调情况同样存在,与健康对照组比较,胰岛素组粪便中厚壁菌门水平升高(P<0.05),口服降糖药组拟杆菌属水平降低(P<0.05),随着肠道菌群对糖尿病、肥胖等代谢性疾病的发病机制研究的深入,对其进行临床干预的研究也取得了一定的进展。一项关于阿卡波糖干预52例糖尿病前期患者的临床研究显示,服用阿卡波糖后肠道内乳酸杆菌类益生菌群的丰度增加,而有害菌比例降低[10]。张皓等[11]采用麻仁丸联合二甲双胍治疗2型糖尿病,结果显示其降糖效果优于单用二甲双胍治疗,治疗前后及组间对比双歧杆菌、拟杆菌、乳酸菌升高,大肠杆菌、肠球菌与酵母菌显著降低,差异具有统计学意义,对2型糖尿病患者进行肠道菌群干预治疗具有降糖的获益。糖尿病在中医学中属于“消渴”范畴。《素问·奇病论篇》曰:“此肥美之所发,此人必数食甘美而多肥也,肥者令人内热,甘者令人中满,故其气者上溢,转为消渴。”饮食不节,脾失运化,胃热炽盛是消渴病的重要病机。黄连,味苦,性寒,具有燥湿清热、泻火解毒坚阴之效,历来是消渴疾病治疗的要药。本研究发现,小檗碱干预后两组2型糖尿病患者厚壁菌门明显低于治疗前(P<0.05),胰岛素组乳酸杆菌较治疗前增高(P<0.05),显示小檗碱具有干预糖尿病患者体内肠道菌群种属数量与比例,上调益生菌水平,维持肠道微环境稳态的作用。本研究还观察到治疗后(12周)胰岛素组大肠杆菌属高于对照组(P<0.05),口服降糖药组高于治疗前(P<0.05),但治疗前对比无统计学差异,所受试者均无胃肠道感染表现,推测可能存在标本污染,无实际意义。
肠道不仅是一个巨大的微生物库,同时也是一复杂的内分泌器官,对其生理功能的研究方兴未艾。本研究显示小檗碱具有调节不同程度2型糖尿病患者体内肠道菌群紊乱,干预胃肠道激素的双重作用,在胰岛β细胞功能较好的口服降糖药组中更加明显,笔者推测这种作用是双向的,共同减轻了胰岛素抵抗,改善了胰岛β细胞功能。本研究样本量小,阳性结果偏少,小檗碱的降糖具体机制有待进一步研究。

