关节镜治疗退行性膝关节内侧半月板损伤患者的预后评价
(南华大学附属第二医院 骨科,湖南 衡阳 421001)
不明原因膝关节疼痛和膝关节功能受损中年患者需接受膝关节磁共振成像(magnetic resonance imaging,MRI)检查,如MRI检测显示半月板损伤,则通常认为半月板损伤就是引起膝关节疼痛和膝关节功能受损的原因。非外伤性退行性内侧半月板损伤的治疗方法目前仍存在争议。KIRKLEY等[1]和MOSELY等[2]报道认为关节镜手术治疗膝关节骨关节炎的疗效与非手术疗法相当。但是,关节镜手术治疗无或轻度膝关节炎的非外伤性退行性半月板损伤的疗效并不明确。HERRLIN等[3]将无或轻度膝关节炎、且MRI显示内侧半月板损伤中年患者随机分为两组,一组患者接受关节镜和运动疗法,另一组患者只接受运动疗法;术后2和6个月随访发现,两组患者治疗效果无明显差异。除此项研究外,国内外未再见其他研究评估关节镜和运动疗法对非外伤性内侧半月板损伤的疗效。本研究旨在通过跟踪随访2和5年时患者的临床结局和放射学检查结果,评价关节镜联合运动疗法(AE组)和单独运动疗法(E组)治疗非外伤性退行性内侧半月板损伤的疗效,并比较两组疗效的差异。
1 资料和方法
1.1 一般资料
本研究纳入2010年在我院骨科住院治疗的非外伤性退行性内侧半月板损伤患者,共有180例患者符合要求,其中96例患者同意参加本次研究,本次研究经南华大学附属第二医院伦理委员会批准同意。纳入标准:①年龄45~64岁;②最近2~6个月内每天内侧膝关节疼痛,无外伤史,根据临床症状怀疑内侧半月板损伤;③MRI显示内侧半月板损伤;④能独立完成问卷调查。排除标准:①外伤性半月板损伤;②Kellgren-Lawrance(K-L)放射线分级>1级;③神经疾病或风湿性疾病;④游离体、韧带损伤、骨软骨缺损和肿瘤(经MRI确诊);⑤前一年接受过膝关节手术;⑥髋关节或膝关节假体置换;⑦1年以内下肢骨折;⑧运动疗法禁忌证。共96例患者纳入本次研究,利用编号的不透明信封,依据计算机生成的随机数,将患者随机分为两组:关节镜后再行运动疗法(AE组)和只行运动疗法(E组)。患者入组、治疗后2、6、24和60个月时,接受3份调查问卷:膝关节损伤和骨关节炎结果评分量表(the knee injury and osteoarthritis score,KOOS)[4]、Lysholm膝关节评分量表[5]和Tegner活动水平评定量表[6]。KOOS和Lysholm膝关节评分量表的范围是0(最差)~100(最好)。视觉模拟评分(visual analogue scale/score,VAS)[7]用于评估最近1周休息时以及日常活动和运动时的膝关节疼痛程度,没有疼痛定义为0,最大程度疼痛定义为10。主要研究终点是治疗60个月后患者KOOS调查评分。入组时,患者年龄、性别、体质指数(body mass index,BMI)、日常生活活动能力(activities of daily living,ADL)及KOOS评分均差异无统计学意义(P>0.05),两组患者具有可比性。见表1。
1.2 运动疗法
所有患者均在两名经验丰富的理疗医生监督下进行相同运动治疗,每周两次,从研究开始一直持续2个月,为确保受试者研究全程保持规范运动治疗,本课题在2个月研究时间内,每隔1周对患者进行电话回访,告知治疗相关情况,提醒治疗时间;患者在运动治疗过程中,主治医生现场全程监督,及时纠正不规范治疗方法。
1.2.1 下蹲运动①双脚站开,两脚尖向正前方,步幅同肩宽,背挺直,两臂向前伸直;②脚尖和膝盖的方向要一致,膝盖头不要超过脚尖。膝关节弯曲110°~130°,保持膝关节弯曲大于90°,以弯曲时膝关节往前不超过脚尖为宜,头顶始终保持向上拉的感觉,脊柱始终保持生理弯曲。即头不能低,腰不能弯;③用10 s的时间弯曲膝盖如同坐在椅子上,保持此姿势10 s为一个动作,慢慢恢复原姿势,休息5~10 s,再开始下一个。1 min可以做2组,共5 min。以后逐渐增加到一次做10 min,为一组。
1.2.2 臀部运动臀部运动进行的肌肉训练部位与下蹲运动相对应,必须同时练。否则,如果只训练一面,会导致不平衡。其正确方法如下:①用高背椅或沙发背做支撑,背挺直,腰部不动,脚向后、下方用力;②手不要完全支撑在椅子上,只是起一定掌握平衡的作用;上半身不要向前倾斜;头和腰部动作同上;抬脚时腰部不要扭动;③用3 s的时间从脚后跟开始将腿部向后抬起,保持此姿势10 s。再用3 s将脚恢复原状,停4 s。用20 s完成一个完整的动作,中间休息片刻,争取1 min两三个动作,做5 min。

表1 两组患者一般资料比较Table 1 Comparison of baseline between the two groups
1.3 关节镜手术
在硬腰联合麻醉下,大腿绑扎止血带备用,怀疑外侧半月板损伤由前内侧穿刺,怀疑内侧半月板损伤由前外侧穿刺。探查膝关节按从髌上滑囊、髌股关节、内侧间室、髁间窝、外侧间室、后内侧间室和后外侧间室的顺序检查各个部位。探明初步情况后,做第2个切口插入探针辅助检查。明确半月板损伤的部位、类型及范围后和刨刀修整,蓝钳咬除时要注意手感,咬除损伤组织时有着如同切海绵般柔软感觉,而咬除正常半月板组织有坚实柔韧的感觉。在尽可能多地保留正常半月板组织的前提下,修整游离缘为自然走行的弧度。如遇出血过多影响视线时,可将止血带充气止血。术毕再次检查关节腔,并将关节碎屑冲洗干净。各入路切口缝合1针。
1.4 影像学评价
所有患者入组时和5年后进行影像学评估。骨关节炎严重程度是在膝关节半屈负重状态下,根据正位X线片和侧位X线片,依据K-L分级评估。患者膝关节屈曲30°时获得髌骨轴位片。
1.5 统计学方法
采用SPSS 19.0软件进行统计分析。基线时及治疗后24和60个月时检查结果及BMI和年龄等人口统计学参数用均数±标准差(±s)表示,两组间比较用t检验,用方差分析以及组内两两比较分析不同时间点组内差异。P<0.05即认为差异有统计学意义。
2 结果
2.1 两组患者24和60个月时的临床效果
依据符合方案集(per-protocol,PP)分析和意向性治疗原则(intention-to-treat,ITT),对两组患者24和60个月时的临床效果进行跟踪随访。两组患者治疗前KOOS所有分量表差异无统计学意义。两组患者治疗后24个月时KOOS评分均明显高于治疗前(P=0.000);而从24~60个月没有改变(图1)。24和60个月时,两组患者Lysholm膝关节评分量表、Tegner活动度量表和VAS无差异。AE组27.1%(13/48)的患者及E组39.6%(19/48)的患者术后5年活动度与术前相同或更高。E组16例患者接受运动疗法后,膝关节活动仍然存在障碍,中转接受关节镜治疗,关节镜治疗24和60个月后KOOS所有分量表评分、Lysholm膝关节评分量表、Tegner活动度量表和VAS均与E组其他患者及AE组患者无明显差异,见表2。此外,该亚组患者治疗后2个月时KOOS(疼痛、运动/娱乐以及生活质量分量表)、Lysholm膝关节评分量表和VAS(静止时)E组其他患者存在明显差异,见表3。

图1 两组患者入组时和术后60个月时KOOS各量表评分比较Fig.1 KOOS scores presented as median and reported at start and at 60 months for both groups
表2 所有患者治疗后24和60个月时各量表评分比较 (分,±s)Table 2 Comparison of the Scale scores of all patients at 24 and 60 months after surgery (score,±s)
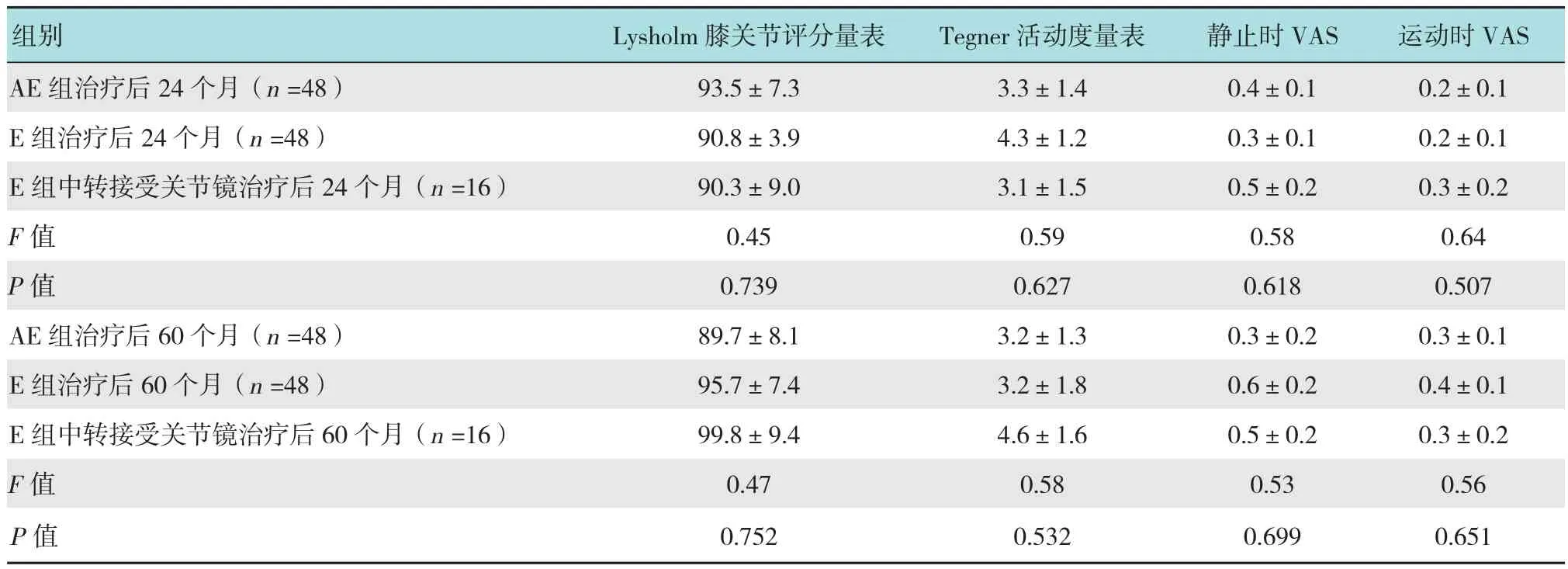
表2 所有患者治疗后24和60个月时各量表评分比较 (分,±s)Table 2 Comparison of the Scale scores of all patients at 24 and 60 months after surgery (score,±s)
Lysholm膝关节评分量表 Tegner活动度量表 静止时VAS 运动时VAS AE组治疗后24个月(n =48) 93.5±7.3 3.3±1.4 0.4±0.1 0.2±0.1 E组治疗后24个月(n =48) 90.8±3.9 4.3±1.2 0.3±0.1 0.2±0.1 E组中转接受关节镜治疗后24个月(n =16) 90.3±9.0 3.1±1.5 0.5±0.2 0.3±0.2 F值 0.45 0.59 0.58 0.64 P值 0.739 0.627 0.618 0.507 AE组治疗后60个月(n =48) 89.7±8.1 3.2±1.3 0.3±0.2 0.3±0.1 E组治疗后60个月(n =48) 95.7±7.4 3.2±1.8 0.6±0.2 0.4±0.1 E组中转接受关节镜治疗后60个月(n =16) 99.8±9.4 4.6±1.6 0.5±0.2 0.3±0.2 F值 0.47 0.58 0.53 0.56 P值 0.752 0.532 0.699 0.651组别
2.2 影像学结果
随访60个月时,影像学检测显示4例患者膝关节内侧间室骨关节炎进展,每组各2例。其中3例患者K-L分级由1级进展至2级,另1例患者从1级进展至3级。AE组和E组各有4例患者未接受影像学检查。总之,88例接受影像学检查的患者中,4例患者治疗后5年骨关节炎轻度进展。见图2。

图2 退行性膝关节内侧半月板损伤影像学检查典型病例Fig.2 The typical results of degenerative medial meniscal tears imaging examination
表3 E组中转接受关节镜手术患者与E组其他患者术后2个月时KOOS量表、Lysholm膝关节评分量表和VAS评分比较 (分,±s)Table 3 Results of the questionnaires after the intervention at 2 months regarding the patients from exercise group,an analysis perprotocol (score, ±s)

表3 E组中转接受关节镜手术患者与E组其他患者术后2个月时KOOS量表、Lysholm膝关节评分量表和VAS评分比较 (分,±s)Table 3 Results of the questionnaires after the intervention at 2 months regarding the patients from exercise group,an analysis perprotocol (score, ±s)
注:此时的16例未从运动疗法受益的患者还未进行关节镜手术
VAS疼痛 症状 ADL 运动/娱乐 生活质量 静止时 运动时E组中转接受关节镜手术患者(n =16) 67.8±8.2 71.6±8.9 72.5±9.4 40.2±7.1 44.8±5.3 70.1±3.2 4.1±1.9 1.2±0.3 E组其他患者(n =32) 86.7±8.4 87.5±9.6 96.7±8.2 75.5±2.5 69.3±6.9 90.7±3.6 1.8±0.5 0.8±0.5 t值 3.89 0.73 0.82 2.78 5.29 1.38 1.98 0.44 P值 0.002 0.422 0.426 0.003 0.001 0.041 0.016 0.758组别KOOS量表 Lysholm膝关节评分量表
2.3 关节镜结果
术前MRI检查结果显示AE组48例患者中,43例患者内侧半月板损伤;2例患者既内侧又外侧半月板损伤;3例患者无半月板损伤。所有发现病灶均行半月板部分切除术。40例患者伴退行性和/或其他软骨病变。根据Outerbridge分级,这些患者中Ⅰ级病变7例,Ⅱ级病变6例,Ⅲ级病变19例,Ⅳ级病变8例。软骨病变常见于膝关节内侧和髌股关节。14例退行性软骨病变患者接受关节镜清理术,其中10例患者膝关节内侧间室骨关节炎。
E组有16例患者运动疗法平均6.5个月后中转接受关节镜手术。关节镜检查发现16例患者均内侧半月板损伤,并且均接受半月板部分切除术,所有半月板损伤均位于后内侧部分,8例患者瓣状损伤。AE组3例患者在初始治疗后13~40个月再次接受关节镜手术。再次关节镜检查显示患者退行性软骨病变,见图3。
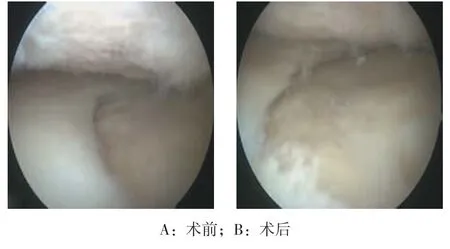
图3 关节镜下退行性膝关节内侧半月板损伤型态Fig.3 Arthroscopic view of degenerative medial meniscal tears
3 讨论
本研究结果表明,关节镜下半月板部分切除术联合运动疗法和单独运动疗法治疗非外伤性、退行性膝关节内侧半月板损伤的疗效相当,两组患者治疗后2和5年患者报告的临床效果以及影像学结果无显著差异。然而,E组中16例患者治疗后2个月症状仍未改善。治疗后2和5年时,这16例患者与E组其他患者或AE组患者KOOS所有子量表和Lysholm膝关节评分量表差异无统计学意义。
反对关节镜治疗后运用运动疗法的不同观点一直存在。与其他研究中报道关节镜半月板部分切除术后患者未得到显著改善相比[8-9],本研究中AE组患者膝关节功能获得极大改善。GOODYEAR-SMITH等[8]、 ST-PIERRE[9]以及GOODWIN等[10]的研究均不支持本研究结果,但MOFFET等[11]和VERVEST等[12]的研究结果与本研究相一致。
膝关节功能很少会恢复到受伤前状态。根据KOOS得分,两组患者治疗5年后关节功能均有明显改善,但都没有恢复到相同年龄健康人水平。与ERICSSON等[13]研究中的健康人群对照组相比,两组患者KOOS得分更高,尤其是运动娱乐及生活质量分量表评分。
治疗后24和60个月时,Lysholm膝关节评分量表结果显示AE组患者达到较好的膝关节功能,这与以往研究结果相一致[3]。与VERVEST等[12]、DESAI等[14]及RIMINGTON等[15]研究结果相比,E组患者Lysholm膝关节评分量表得分更高。尽管根据KOOS运动娱乐分量表和Lysholm膝关节评分量表,两组患者中大多数患者关节功能均获得改善,但仍然没有恢复到损伤前水平。
本研究纳入的是膝关节内侧疼痛且临床检查怀疑有内侧半月板损伤,或MRI检查显示内侧半月板损伤患者,半月板损伤常常在MRI上发现,但这不一定是引起患者症状的原因。膝关节负重位X线片可显示无或轻度膝关节内侧骨关节炎。除半月板损伤外,还有其他原因会引起膝关节疼痛,例如关节镜发现退行性膝关节病变。AE组48例患者中,3例患者无半月板损伤。根据ITT,这几名患者也被纳入本次研究。同样,本研究也未排除AE组中14例患者,尽管他们都接受了关节镜清理术。
影像学结果显示,每组中各有2例患者治疗后5年,膝关节骨关节炎轻微进展。因此,骨关节炎进展不是由关节镜手术和损伤内侧半月板切除引起,这与ENGLUND等[16]研究结果相一致。
尽管符合纳入标准的患者中只有53.3%的患者愿意参加本次研究,但是所有愿意参与本研究的患者均全部完成术后随访。两组患者在治疗后临床结果均获得较大改善,且在随访24和60个月时仍改善明显。E组48例患者中32例患者只接受了运动疗法,而没有接受关节镜手术,而另外16例患者由于未从运动疗法中受益,转而接受关节镜手术。依据符合方案集PP和ITT则进行亚组分析,结果发现这16例患者运动疗法治疗2个月后,KOOS疼痛、运动/娱乐以及生活质量分量表得分、Lysholm膝关节评分量表得分明显低于E组其他患者,而VAS(静止时)评分明显高于E组其他患者。
综上所述,运动疗法可以作为非外伤性退行性内侧半月板损伤患者的初步治疗方案。对于运动疗法效果欠佳的患者,可以施行关节镜手术治疗。未来,临床医生还应该根据KOOS和Lysholm膝关节评分量表,评估运动疗法疗效,以尽早发现运动疗法疗效不佳后患者,以及行关节镜手术更有效果的患者。
[1]KIRKLEY A, BIRMINGHAM T B, LITCHFIELD R B, et al. A randomized trial of arthroscopic surgery for osteoarthritis of the knee[J]. New England Journal of Medicine, 2008, 359(11):1097-1107.
[2]MOSELEY J B, O’MALLEY K, PETERSEN N J, et al. A controlled trial of arthroscopic surgery for osteoarthritis of the knee[J]. New England Journal of Medicine, 2002, 347(2):81-88.
[3]HERRLIN S, HÅLLANDER M, WANGE P, et al. Arthroscopic or conservative treatment of degenerative medial meniscal tears:a prospective randomised trial[J]. Knee Surgery Sports Traumatology Arthroscopy, 2007, 15(4):393-401.
[4]王影, 王钢, 许敬丽, 等. 中文版膝关节损伤及骨性关节炎转归评分的信度和效度评价[J]. 广东医学, 2015, 36(16):2572-2575.
[4]WANG Y, WANG G, XU J L, et al. Evaluation of reliability and validity of knee joint injury and osteoarthritis score in Chinese[J]. Guangdong Medical Journal, 2015, 35(16):2572-2575. Chinese
[5]BRIGGS K K, LYSHOLM J, TEGNER Y, et al. The reliability, validity, and responsiveness of the Lysholm score and Tegner activity scale for anterior cruciate ligament injuries of the knee 25 years later[J]. The American Journal of Sports Medicine, 2009, 37(5):890-897.
[6]BRIGGS K K, LYSHOLM J, TEGNER Y, et al. The reliability, validity, and responsiveness of the lysholm score and tegner activity scale for anterior cruciate ligament injuries of the knee 25 years later[J]. Am J Sports Med, 2009, 37(5):890-897.
[7]严广斌. 视觉模拟评分法[J]. 中华关节外科杂志:电子版, 2014, 8(2):34.
[7]YAN G B. Visual analogue scale[J]. Chinese Journal of Joint Surgery:Electronic Edition, 2014, 8(2):34. Chinese
[8]GOODYEAR-SMITH F, ARROLL B. Rehabilitation after arthroscopic meniscectomy:a critical review of the clinical trials[J]. International Orthopaedics, 2001, 24(6):350-353.
[9]ST-PIERRE D M. Rehabilitation following arthroscopic meniscectomy[J]. Sports Medicine, 1995, 20(5):338-347.
[10]GOODWIN P C, MORRISSEY M C. Physical therapy after arthroscopic partial meniscectomy:is it effective[J]. Exercise & Sport Sciences Reviews, 2003, 31(2):85-90.
[11]MOFFET H, RICHARDS C L, MALOUIN F, et al. Early and intensive physiotherapy accelerates recovery postarthroscopic meniscectomy:results of a randomized controlled study[J]. Archives of Physical Medicine & Rehabilitation, 1994, 75(4):415-426.
[12]VERVEST A M J S, MAURER C A, SCHAMBERGEN T G, et al. Effectiveness of physiotherapy after meniscectomy[J]. Knee Surgery Sports Traumatology Arthroscopy, 1999, 7(6):360-364.
[13]ERICSSON Y B, ROOS E M, DAHLBERG L. Muscle strength, functional performance, and self-reported outcomes four years after arthroscopic partial meniscectomy in middle-aged patients[J]. Arthritis & Rheumatology, 2006, 55(6):946-952.
[14]DESAI V V, ACKROYD C E. Resection of degenerate menisci-is it useful[J]. Knee, 2000, 7(3):179-182.
[15]RIMINGTON T, MALLIK K, EVANS D, et al. A prospective study of the nonoperative treatment of degenerative meniscus tears[J]. Orthopedics, 2009, 32(8):558.
[16]ENGLUND M, GUERMAZI A, GALE D, et al. Incidental meniscal findings on knee mri in middle-aged and elderly persons[J]. New England Journal of Medicine, 2008, 359(11):1108-1115.

