经皮经肝胆囊穿刺引流术(PTGBD)+腹腔镜胆囊切除术(LC)治疗急性危重胆囊炎的临床疗效
陈 雨
(吉林省长春市中心医院,吉林 长春 130000)
急性胆囊炎[1]是一种炎症,由阻塞胆囊管和侵袭性的细菌感染所致;以不间断性上腹绞痛且碰痛、腹肌强直等为临床典型症状,但通常该病临床表现为不典型,恶化时可降低肝脏解毒功能、休克及多器官功能减退等,所以应采取有效方法来治疗该病患者以减少痛苦及早恢复健康。近年来该病的发病率逐年攀升,治疗方法的开发改进迫在眉睫。
1 资料与方法
1.1 一般资料
选取2015年3月~2017年3月我院收治的急性危重胆囊炎患者90例为研究对象,平分两组。观察组男性23例,女22例,平均年龄为(69.12±5.87)岁;对照组男25例,女20例,平均年龄为(68.76±5.32)岁。两组患者的基础资料和一般资料无明显差异,差异有统计学意义,P>0.05。
1.2 方法
两组患者进行治疗前均给予常规治疗,包括禁食、抗细菌感染,维持水、电解质平衡及酸碱平衡等。对照组实施腹腔镜胆囊切除术(LC)的治疗,患者实施硬膜外麻醉,麻醉成功后寻找常规穿刺点,腹腔镜进入腹部探查,并分离胆囊周围的壁黏连组织、胆囊动脉等,实施手术将胆囊切除包扎,完成后放置腹腔引流管。观察组实施腹腔镜胆囊切除术(LC)联合经皮经肝胆囊穿刺引流术治疗,患者取仰卧位,超声找到胆囊与肝脏的位置,将其作为穿刺点,针管针头经皮经肝进入胆囊抽取胆汁,体外针芯向前推约7 cm拔出,固定引流管于皮肤表面,连接无菌袋时接三通阀,当有堵塞时用甲硝唑进行冲洗。当引流1~3天内可进行腹腔镜胆囊切除术(LC),方法同对照组。
1.3 观察指标
对两组患者术中的出血量、腹腔引流时间,术后排气时间作为检查指标进行比较。
1.4 统计学方法
通过SPSS 20.0统计学软件对所得相关数据进行分析处理,计量资料以(±s)表示,并行t检验,当P<0.05时差异有统计学意义。
2 结 果
两组患者在不同治疗方式治疗后,观察组的各项观察指标术中出血量、术后排气时间、引流时间与对照组比较差异均显著,具有统计学意义,P均<0.05。见表1。
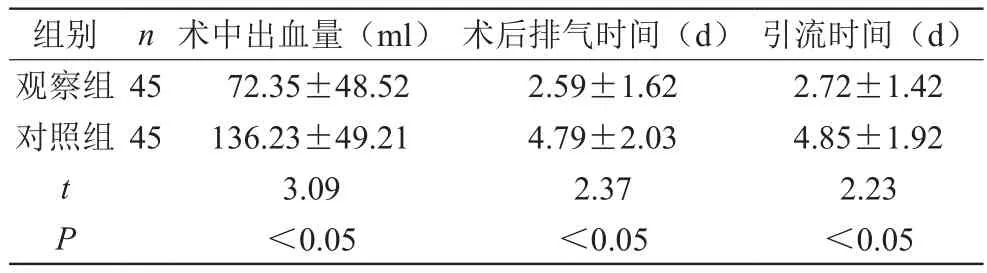
表1 两组患者的观察指标比较(x±s)
3 讨 论
急性胆囊炎的治疗方式多为手术治疗,早期对该病的治疗多采用腹腔镜胆囊切除术,其腹腔镜胆囊切除术的优点是切口小、术中出血量少、患者术后恢复快、引发的并发症少而广泛应用于临床上急性胆囊炎的治疗。但当急性胆囊炎患者病情恶化:炎症加重、手术治疗无望时、甚至引发身体器官多功能减退时则应考虑经皮经肝胆囊穿刺置管引流术[2-3]作为首选,但穿刺后长时间会引发胆囊收缩、周围组织黏连致密等恶性情况发生,此时考虑LC方法治疗可减少临床治疗的困难。
临床对急性胆囊炎的研究多有报道。段凤山[2]采用PTGBD联合LC治疗急性危重胆囊炎患者,取得了一定的成效,37例观察组的患者实施的是联合治疗方法,结果显示器在术中出血量、腹腔引流时间以及经口进食时间上均优于单纯LC治疗的对照组37例患者,两组比较各项指标差异均显著,P均<0.05,两组差异具有统计学意义。秦建伟等[3]采用腹腔镜胆囊大部切除术中胆囊管残端开放式处理治疗严重急性胆囊炎患者,观察其术后临床疗效,结果发现84.2%的患者术后无胆漏,术后早期出现轻度胆漏的患者占15.8%,术后随访21例患者3-7年,情况良好,说明腹腔镜胆囊大部切除术治疗急性胆囊炎,针对胆囊管残端闭锁或基本闭锁的患者采用开放式治疗,安全性高。
本文中,进行经皮经肝胆囊穿刺引流术(PTGBD)与腹腔镜胆囊切除术(LC)的急性危重胆囊炎观察组患者在术中出血量、术后排气时间以及腹腔引流时间上与采用LC治疗的对照组患者比较,优越性显著。
综上,急性危重胆囊炎患者进行PTGBD联合LC治疗,可有效提高患者术后的临床疗效,值得推广应用。
[1] 杨建祥.腹腔镜胆囊切除术治疗急性胆囊炎82例临床分析[J].中国基层医药.2014,21(19):2917-2918.
[2] 贾宝兴,谭璐东,纪 柏,等.经皮经肝胆囊穿刺引流联合腹腔镜胆囊切除治疗急性危重胆囊炎[J].中华肝胆外科杂志,2014,20(11):802-804.

