新农合对农户因病致贫的缓解效果研究
——基于生存分析视角
(浙江农林大学经济管理学院 浙江杭州 311300)
改革开放以来,我国开展了大规模扶贫行动,政府逐渐认清健康与贫困有密切的关系,疾病除了对农民身心健康将产生负面影响,同时也对劳动生产以及经济收入产生极大伤害,在农村地区,因病致贫、因病返贫的例子屡见不鲜。为了缓解疾病对农民的负担,中央于2002年10月颁布了《中共中央、国务院关于进一步加强农村卫生工作的决定》,自此,我国开始在农村逐步建立并实施新型农村合作医疗制度(简称“新农合”),新农合政策主要目标就是要减轻农民医疗负担,重点解决农村地区的因病致贫、因病返贫问题。自实施以来,新农合在中国迅速发展,从2005年到2013年,参加新农合人数从1.79亿增加到8.02亿;参合率也相应地从75.6%增加到98.7%;人均筹资水平从42.1元上升到370.6元①。那么,新农合政策的实施是否有效缓解农户的因病致贫?缓解作用程度如何?哪些因素又会制约新农合对农户因病致贫的缓解作用?厘清这些问题是完善新农合制度、保障新农合目标顺利实施的前提,对此本文将展开深入研究。
就已有关于医疗保险与贫困问题的文献来看,在国外研究方面,不少相关研究集中在发展中国家,这是因为,与发达国家相比,发展中国家经济生活水平相对较低,这些地区的居民的疾病问题往往与贫困相伴而生,因此,公共医疗保险制度对那些低收入且有较大健康问题的人群而言非常重要。Hamid et al[1]指出,医疗保险通过减轻人们的医疗费用负担,同时改善健康状况,增加劳动收入,进而降低贫困发生概率。该研究进一步实证分析了孟加拉国的小型医疗保险对农户收入及贫困的影响,结果显示,该国的小型医疗保险对农户收入、资产、食物自给水平均有正向影响,同时降低了贫困发生率。例如,Jütting[2]针对塞内加尔社区医疗保险项目,从医疗经济负担方面对医疗保险与贫困的关系进行了考察,研究表明,社区医疗保险项目能够减轻农民的医疗费用负担并增加农民的医疗服务利用率,并且有明显缓解农村贫困的作用。Aryeetey et al[3]针对加纳国家医疗保险项目的研究发现,高额医疗费用是导致居民贫困发生的主要原因,该国的医疗保险项目可以显著减轻居民的医疗负担,进而有助于降低家庭贫困发生率。
在国内研究方面,闫菊娥等[4]运用陕西省数据的研究发现,新农合有效减少参合组住院人群,且明显降低全体参合人群的贫困发生率。齐良书[5]基于全国30 个省区2003—2006 年的面板数据,对新农合的减贫效果进行了实证评估,研究发现,新农合在微观农户层面和在宏观省区层面上均能显著降低居民贫困发生率。然而,也有部分研究认为新农合的反贫困作用较为微弱的,农民的医疗经济负担并没有因为参合而明显减轻。比如,根据1989—2006年中国健康与营养调查(CHNS)数据,解垩[6]对新农合的反贫困效应进行了实证分析,研究表明,新农合政策实施后,农村家庭的重大医疗支出比例仍较高,医疗支出超过家庭收入的贫困家庭的比例甚至在增加,医疗保险对缩小农户收入差距没有起到明显作用,同时,医疗保险的减缓农户贫困发生效应也并不明显。方黎明[7]也对新农合是否明显减轻贫困户的医疗经济负担也展开了分析。结果显示,虽然新农合在一定程度上减轻了贫困农民的就医经济负担,但他们的医疗负担仍然比较沉重,其原因主要在于新农合的实际报销比例仍然太低。
综上所述,目前关于新农合贫困缓解作用的研究结论并不一致,新农合对贫困的缓解作用仍有待考察。同时,以往研究也存在不足,这些研究仅仅就新农合本身的影响进行分析,却忽略了与新农合反贫作用的相关的一些外部环境因素。新农合政策的反贫效果的实现的一个重要前提在于医疗资源的可及性,这就需要便利的农村交通状况,以及充足的医疗服务资源等外部环境条件,而不完善农村交通基础设施、不充足的医疗服务资源则将限制农民获取医疗服务资源,进而很可能将制约新农合在反贫困方面的实际效果。为深化对这一问题的认识,本文基于生存分析视角,采用1991—2011年的8轮中国健康与营养调查(CHNS)面板数据,考察新农合是否缓解农户因病致贫的风险,同时进一步探究医疗服务资源可及性在其中的作用,从而为巩固新农合发展提供借鉴。
1 参合户与非参合户因病致贫风险的变化趋势
1.1 数据说明
本文研究数据来源于中国健康与营养调查(China Health and Nutrition Survey,CHNS),该调查由美国北卡罗来纳大学教堂山分校卡罗来纳人口中心和中国疾病预防控制营养和食品安全所开展实施。从1989年开始一共展开了9次调查(1989、1991、1993、1997、2000、2004、2006、2009和2011年),跟踪记录了过去20多年中国城镇和农村居民营养健康、医疗保障及经济状况的变化。本研究选取1991年以来的农村住户调查数据进行研究,由于政策规定只有农业户口才有资格参加新农合,因此进一步将样本范围限定在有农业户口的受访者。采用世界银行人均每天1.25美元的贫困线对农户贫困状态进行界定,如果农户人均纯收入低于该贫困线,界定为贫困家庭;反之,则界定为非贫困家庭。根据生存分析数据结构要求,我们剔除那些一直处于贫困状态的农户,选取2年及以上持续处于非贫困状态的农户样本,同时剔除了相应的缺失值,最终获得3548个样本农户观测值。
1.2 农户面临因病致贫风险的非参数描述方法
首先采用生存分析方法中的生存函数来描述农户贫困风险的变化趋势。生存函数S(t)表示农户陷入贫困之前非贫困持续时间超过t年的累积概率,目前生存函数的主要常用方法为Kaplan-Meier非参数乘积限估计,该估计式如下所示:
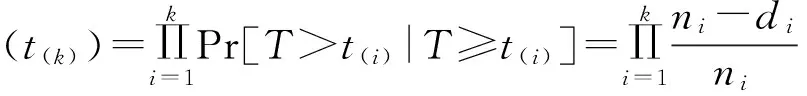
(1)
(1)式中,ni表示在第i期的ti时间段有贫困风险的农户数量,di表示为同一时期观测到已经陷入贫困状态的农户数量。
1.3 参合户与非参合户的贫困风险及健康冲击异质性
基于上述方法,根据农户的参合情况以及健康冲击(家中是否有人生过病或受过伤),分别绘制了各自样本群体的贫困风险生存曲线,分布结果如图1所示。结果显示,参合户的生存曲线明显位于非参合户生存曲线之上,说明参合户的非贫困状态生存持续概率要更高,因而面临陷入贫困的风险较非参合户更小。进一步的考虑到农户是否受到健康冲击后,可以发现:是否受到健康冲击的参加新农合家庭的非贫困状态生存曲线以及生存概率的变化趋势趋于一致,其贫困风险没有明显差异;对与非参合户,有成员受到健康冲击的家庭非贫困状态生存曲线处于未受到健康冲击家庭之下,并且非贫困生存概率随时间的推移的下降幅度也较大,这说明未参加新农合的农户在受到健康冲击后更有陷入贫困的风险。生存函数图示结果初步显示新农合对因病致贫风险有一定的缓解作用,即参合农户比非参合农户在家庭成员受到健康冲击的情况下,陷入贫困的风险相对更小。

图1 农户面临贫困风险的Kaplan-Meier生存曲线图
2 新农合对农户因病致贫风险的影响分析
2.1 计量模型与变量选取
初步的生存曲线分析的结果虽直观,但未考虑其他的因素,因此接下来采用离散型时间cloglog风险模型,进一步对影响农户贫困风险率的健康冲击、新农合及相关因素进行计量分析。
2.1.1 模型设定
借鉴Jenkins[8]的研究,设定离散型时间风险模型如下:
hi,k(t,X)=Pr[T=t|T≥t,X]
(2)
(2)式中,hi,k(t,X)表示贫困风险率,其含义表示农户i受变量X影响下在t时刻陷入贫困状态的风险概率,取值范围在0到1之间,X指一系列影响贫困风险率的影响因素,对该函数进行极大似然估计可得到以下似然对数方程:

(3)
(3)式中,yi,k是被解释变量,表示农户i在第k个时间段是否处于贫困状态,如果农户陷入贫困,则赋值为1,否则赋值为0。通过对风险率函数hi,k(t,X)的分布进行设定后可获得模型参数估计,本文采用生存分析中较为常用的cloglog(Complementary log-log)互补双对数形式进行估计[9]:
(4)
(4)式中,θ(t)为基准风险率,表示农户在t时刻不受变量X影响时的风险率;βl为解释变量Xl的影响农户贫困状态的待估参数,eβl为相应的风险比值,当解释变量Xl变化一个单位时,其对贫困风险率的影响程度为eβl-1。如果eβl-1小于0,表明该解释变量将减小贫困风险率;如果eβl-1大于0,则表明该解释变量对农户的贫困风险率有促进作用。如果eβl-1等于0,则表明解释变量对贫困风险率没有明显影响。
2.1.2 变量选取
被解释变量。离散型时间cloglog风险模型为二项选择模型,被解释变量为农户i在第k个调查年份的贫困状态,如果原先处于非贫困状态的农户在观测时期内陷入贫困,那么被解释变量对农户i赋值为1,否则为0。
主要解释变量。新农合变量通过虚拟变量表示,新农合参加农户取值为1,非参合户取值为0。健康冲击变量来源于CHNS调查问卷中的问题“在过去的四周内,你是否生过病或受过伤?”,如果家中至少有一名成员生过病或受过伤,则赋值为1,否则赋值为0。健康冲击对家庭贫困风险率的影响可能因农户是否参加新农合而有所不同,前文的生存曲线结果显示参合户的贫困风险比非参合户更低。为进一步验证该初步结果,本文在cloglog风险模型中分别加入健康冲击与新农合虚拟变量的基础上,进一步加入了两者交互项,以此探析新农合政策对患病家庭因病致贫的缓解效应。
控制变量。根据以往研究经验,回归模型中加入以下控制变量,其中,个人特征变量包括户主年龄、户主受教育程度及户主婚姻状况;家庭特征变量包括家庭小孩数量、非农劳动比例。从理论上来说,小孩数量越多,家庭抚养成本越高,农户贫困风险更大;而非农劳动参与可以有效改善农户的收入水平,减小贫困发生[10]。村庄特征变量包括村内道路类型、村内是否设有公共汽车站。农村交通基础设施是影响农户贫困的重要因素之一,农村交通基础设施建设有利于降低运输成本、促进农民对信息和技术的获取、提高农村人口就业,进而减小农户陷入贫困的风险[11]。相应地,模型中还加入了省份虚拟变量,用于控制当地政策或历史等不可观测因素的影响。表1报告了变量说明、赋值及描述性统计。

表1 变量说明、赋值及描述性统计
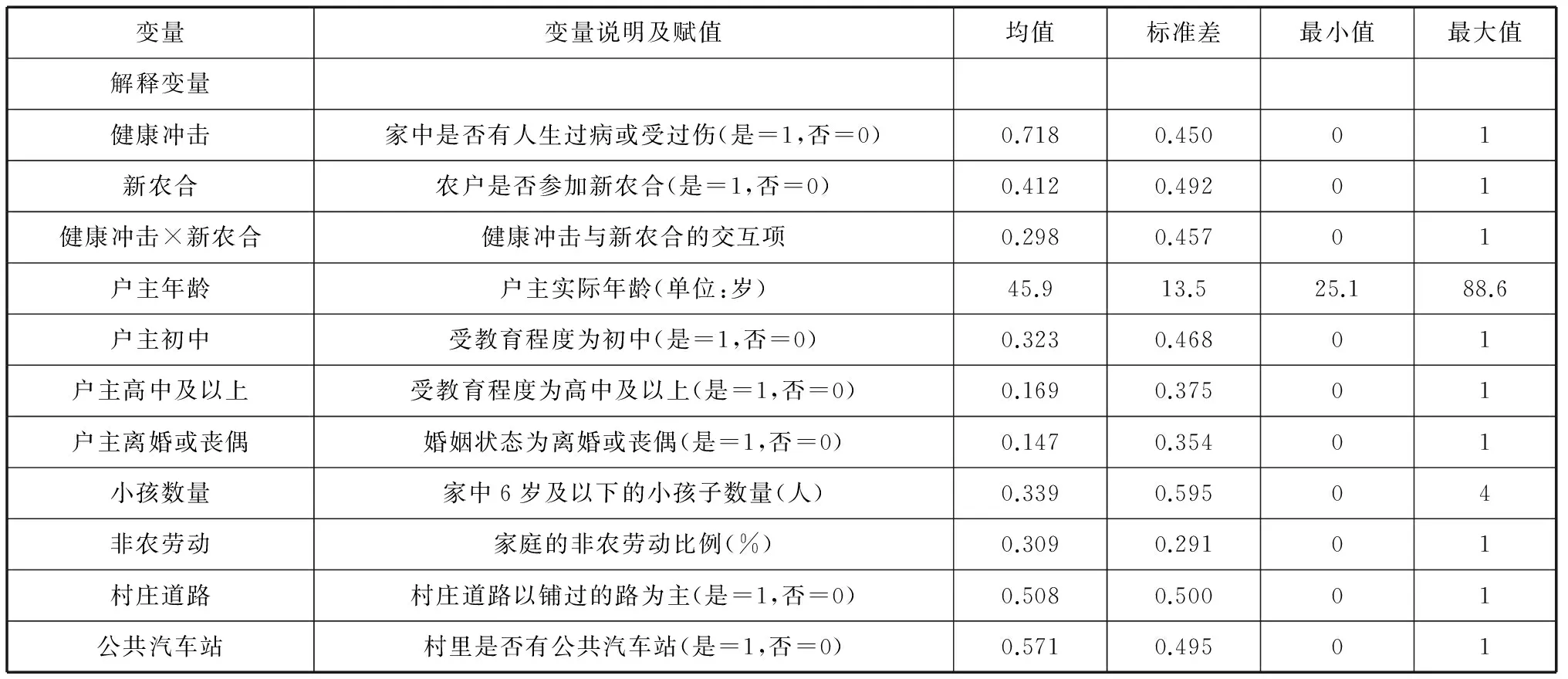
续表1
2.2 模型估计结果
表2报告了离散型时间cloglog风险模型关于影响农户贫困风险率的健康冲击、新农合以及相关控制变量的系数和风险比估计结果。

表2 健康冲击、新农合对农户贫困风险率的影响估计

续表2
注:* 、**和***分别表示在10%、5%和1%的统计水平上显著,括号内结果为稳健标准误。
2.2.1 健康冲击、新农合对农户贫困风险率的影响估计
从表2 可以看出,健康冲击变量的系数符号为正、风险比大于1,且在1%的统计水平上具有显著性。这说明健康冲击对农户贫困风险率有正向影响作用,当家庭有成员患有疾病时,农户面临的贫困风险会显著增加。其原因在于,疾病尤其是大病,不仅将造成诸如诊疗费、住院费、医药费等高额的医疗费用,还可能引起家庭内的间接经济损失。比如:一是家庭其他成员因照顾患者而损失的劳动时间及相应收入,或是因现金不足而低价变卖家庭资产来应对高额医疗支出;二是因健康冲击所引发的劳动力质量降低也会影响个人的工作能力与质量,进而减少个人劳动收入及家庭财富[12]。因此,健康冲击对医疗负担和收入损失的双重效应,会使农户有较大的可能因此而陷入贫困。
新农合变量的系数符号为负、风险比显著小于1。与非参合户相比,参合户家庭的贫困风险率更低,说明新农合对农户的贫困风险有显著减小作用。由于城乡医疗资源分配不均衡,农村家庭更容易遭受外部健康风险的冲击,而新农合的医疗补偿功能,在一定程度上能够减轻农民因疾病带来的经济负担。本文的样本统计结果显示,对于有医疗支出的家庭,参合户的家庭人均医疗费用为419.8元,而非参合户的家庭人均医疗费用则为739.7元 ,相比之下参合户的医疗支出要低43.2%。另外,新农合导致的农民健康状况的改善、劳动效率的提高,也将产生促进个人劳动收入,进而减小贫困发生的风险[5]。
健康冲击与新农合的交互项变量对农户贫困风险率有显著负向影响作用,风险比为0.7。说明农户在受到健康冲击后,新农合可以使患病农户家庭陷入贫困的风险概率降低30%。该结果进一步验证了前文生存曲线分析的结果,即农户遭受健康冲击时,新农合有助于减缓农户因病致贫的发生率,农村家庭因病致贫问题得到一定缓解。
从其他控制变量来看,户主年龄的风险比非常接近于1,说明年龄对贫困的影响程度较小。变量户主初中、高中及以上的风险比均显著小于1,说明随着农民受教育程度的提升,家庭面临的贫困风险会相应减小。该结果反映了人力资本对降低农户贫困风险的重要性,增加人力资本投资特别是提高农民的受教育水平有利于避免家庭陷入贫困。户主的婚姻状态对贫困没有显著影响,且风险比也比较接近于1。在家庭特征方面,家庭小孩抚养人数越多,农户陷入贫困的风险概率越大;而家庭非农劳动参与比例的增加则有助于降低家庭陷入贫困的风险。在村庄特征方面,对于道路基础设施好的、村内设有公共汽车站的农村,农户面临的贫困风险显著降低,说明良好的农村交通基础设施有利于减小农户的贫困风险。
2.2.2 新农合缓解因病致贫风险的影响差异
农村交通基础设施直接决定了村民在就医方面的可及性、便利性及交通成本,这无疑将影响到农民对医疗服务资源的利用程度,因此农村交通基础设施的好坏很可能影响新农合对因病致贫的缓解作用。为考察这种异质性影响效应,本文分别按村内道路状况、是否有公共汽车站对贫困风险率进行分组估计。表3中健康冲击与新农合交互项的风险比估计结果显示,在以土路或碎砂石路为主的农村地区,健康冲击下新农合对农户贫困的缓解作用不显著;而对于有铺过的道路的农村来说,新农合对农户的因病致贫风险有显著减小作用。同时我们看到,在公共汽车站方面分组估计也显示出类似的结果。在没有公共汽车站点的农村地区,交互项变量的风险比没有通过显著性检验;对于居住在村内有公共汽车站的村民来说,新农合政策的实施则显著降低了他们的因病致贫风险。以上结果表明:良好的农村交通基础设施有利于保障新农合对农户因病致贫的缓解效果;相比之下,在交通基础设施比较落后的地区,新农合的缓解作用相对较小甚至影响不显著。这很可能是由于农村交通基础设施的不完善增加了农民到医疗机构看病的交通成本,进而制约了新农合对贫困的缓解作用。

表3 按农村交通基础设施状况分组的风险比估计
注:表中为风险比估计结果,* 、**和***分别表示在10%、5%和1%的统计水平上显著,括号内结果为稳健标准误。
不同地区农村的医疗服务资源供给水平因经济发展状况存在较大的差异。借鉴已有文献,本文采用村内医疗机构的床位数和医务人员数来反映农村的医疗服务资源供给状况。为考察不同医疗服务供给水平下新农合对因病致贫的缓解作用,我们根据床位数和医务人员数的平均数,将研究样本划分为以下两个子样本进行分组估计:令医疗床位数或医务人员数量不大于平均数的村庄为医疗服务供给水平较低的农村;反之,医疗床位数或医务人员数量大于平均数则表示医疗服务供给水平较高的农村。表4中的风险比估计结果显示,对于较少床位数的农村而言,新农合缓解健康冲击对贫困的作用不显著;而在有较多床位数的农村地区,受健康冲击影响的参合户其面临贫困的风险率显著低于非参合户。在按医务人员数分组估计方面,对于较少医务人员数的农村来说,健康冲击与新农合交互项的风险比没有通过显著性检验;而在医务人员相对较多的农村,新农合对农户的因病致贫风险有显著负向影响。可见,新农合对因病致贫风险的缓解作用因村内医疗服务供给状况而存在差异,村内医疗服务供给不足会抑制新农合对农户因病致贫的缓解作用。这可能与农民对医疗服务资源的可及性有关。如果本村医疗服务供给不能满足参合农民的医疗服务需求,则那些未能满足需求的农村患病居民只能选择医疗服务资源相对充裕的外地医疗机构就诊[13-14];同时,以往新农合的异地报销限制又使得农民享受不到本地就医时的高比例报销政策,加之额外的异地就医成本(交通、住宿等)也会降低新农合对患病农民的贫困缓解作用。

表4 按农村医疗服务供给状况分组的风险比估计
注:表中为风险比估计结果,* 、**和***分别表示在10%、5%和1%的统计水平上显著,括号内结果为稳健标准误。
3 主要结论及政策启示
基于中国健康与营养调查(CHNS)的微观数据, 本文采用Kaplan-Meier生存函数和离散型时间cloglog风险模型考察了新农合对我国农户因病致贫风险的缓解作用,得出以下主要研究结论:健康冲击会显著增加农户的贫困风险;与非参合户相比,参合户面临的贫困风险相对更低;受到健康冲击时,新农合能够减小患病家庭陷入贫困的风险,新农合政策的实施对农户因病致贫风险有明显缓解作用。同时,研究也发现新农合对因病致贫的缓解作用因农村交通基础设施、医疗服务供给状况而存在差异:在农村交通基础设施较好、医疗服务供给水平较高的农村地区,新农合显著降低了农户因疾病陷入贫困的风险;在道路状况较差、没有公共汽车站、医疗床位数和医务人员数较少的农村地区,新农合对农户因病致贫的缓解作用不显著,这些外部环境因素对新农合反贫困效果有一定限制。
本文研究结论对解决农村因病致贫、返贫问题有以下几点政策启示:第一,重视对农村居民健康和教育的人力资本投资,尤其是容易遭受疾病困扰、受教育程度较低的家庭更需要受到关注,努力提高他们的保健意识和健康水平,进而减小因病致贫的风险。第二,虽然新农合的实施有助于缓解农户的因病致贫,但农村医疗资源的可及性需要引起重视,农村交通不便以及农村医疗服务资源不足将会制约新农合的缓解因病致贫的效果,因此,需要对交通状况不佳的农村进行道路建设与改善、适当增加农村公共汽车站以及公共汽车班次,从而减小患病农民外出就诊的时间与就医成本,增加农民对医疗服务资源的可及性,使新农合更好地发挥减轻农民因病致贫的效果。第三,有限的农村医疗服务资源同样会阻碍新农合的缓解农民因病致贫的作用,本地医疗资源供给不足将迫使遭受健康冲击的当地农民有时不得不到外地寻医,由于异地报销限制以及异地就医交通成本的存在,农民从新农合得到的医疗费用补偿将受到较大损失,进而可能导致贫困风险增加。因此,提高农村基层医疗卫生服务资源的供给能力与供给质量,增加对农村医疗机构的财政支持力度,也是新农合缓解农村因病致贫作用的重要保障。
注释:
① 资料来源:《中国卫生和计划生育统计年鉴(2014)》。
[1] HAMID S A, ROBERTS J, MOSLEY P. Can Micro Health Insurance Reduce Poverty Evidence From Bangladesh[J]. The Journal of Risk and Insurance, 2011,78(1):57-82.
[2] JÜTTING J P. Do Community-based Health Insurance Schemes Improve Poor People’s Access to Health Care? Evidence From Rural Senegal[J]. World Development, 2004,32(2):273-288.
[3] ARYEETEY G C, WESTENENG J, SPAAN E, et al. Can health insurance protect against out-of-pocket and catastrophic expenditures and also support poverty reduction? Evidence from Ghana’s National Health Insurance Scheme[J]. International Journal for Equity in Health, 2016,15(1): 1-11.
[4] 闫菊娥, 高建民, 周忠良. 陕西省新型农村合作医疗缓解“因病致贫”效果研究[J]. 中国卫生经济, 2009(4):59-61.
[5] 齐良书. 新型农村合作医疗的减贫、增收和再分配效果研究[J]. 数量经济技术经济研究, 2011(8):35-52.
[6] 解垩. 医疗保险与城乡反贫困:1989-2006[J]. 财经研究, 2008(12):68-83.
[7] 方黎明. 新型农村合作医疗和农村医疗救助制度对农村贫困居民就医经济负担的影响[J]. 中国农村观察, 2013(2):80-92.
[8] JENKINS S. Easy Estimation Methods for Discrete-Time Duration Models[J]. Oxford Bulletin of Economics and Statistics, 1995,57(1):129-138.
[9] 陈勇兵, 李燕, 周世民. 中国企业出口持续时间及其决定因素[J].经济研究, 2012(7):48-61.
[10] 谢东梅. 农户贫困的影响因素分析——基于福建省20个县(市、区)的农户微观层面数据[J].农业技术经济, 2009(5):39-45.
[11] 康继军, 郭蒙, 傅蕴英. 要想富,先修路?——交通基础设施建设、交通运输业发展与贫困减少的实证研究[J].经济问题探索, 2014(9):41-46.
[12] 洪秋妹, 常向阳. 我国农村居民疾病与贫困的相互作用分析[J].农业经济问题, 2010(4):85-94.
[13] ROH C Y, MOON M J. Nearby, but Not Wanted? The Bypassing of Rural Hospitals and Policy Implications for Rural Health Care Systems[J]. The Policy Studies Journal, 2005,33(3):377-394.
[14] 张琴. 新型农村合作医疗可持续发展研究:基于医疗服务供给的视角[J]. 农业经济问题, 2009(2):37-41.

