高龄肺癌围手术期呼吸指导与护理
罗珊 王轶 成燕
(四川省肿瘤医院省二医院胸外科3病区 四川 成都 610000)
随着人口逐渐老龄化,近年来肺癌在临床上发病率呈不断上升趋势,对人们的生命健康造成严重危害,同时降低生活质量。肺癌以老年患者为高发人群,临床主要通过手术切除的方式对此类患者进行治疗[1],由于老年患者机体功能逐渐退化,往往伴有多种基础疾病,在某种程度上增加手术风险。此外,肺切除术后往往伴有切口疼痛,且患者咳嗽反射降低,易引发术后呼吸系统并发症[2]。本次探讨高龄肺癌患者围手术期的呼吸指导与临床护理,现分析讨论如下。
1.资料与方法
1.1 一般资料
选取2016年2月—2017年2月该院64例高龄肺癌患者,按护理方案的不同将其平分为常规、研究组,人数32例。常规组男性患者20例,12例女性患者,年龄72~87岁,平均年龄(79.32±6.04)岁,其中肺叶切除12例、不规则切除9例、肺段切除8例、全肺切除3例;研究组男性患者19例,13例女性患者,年龄71~86岁,平均年龄(79.03±6.35)岁,其中肺叶切除13例、不规则切除8例、肺段切除9例、全肺切除2例,P>0.05,具有可比性。
1.2 方法
由科室护士对常规组患者实施临床传统护理,包括术前健康宣教、心理护理、行为干预、术后一般护理、饮食指导等。研究组在常规护理基础上实施综合护理干预措施,护理人员应充分尊重爱护患者,对症实施心理护理干预,向患者说明实施手术的必要性,使患者维持良好心态积极配合手术治疗。术前做好呼吸道准备,加强对患者的戒烟教育,术前1w根据病情及痰培养结果给予抗生素进行雾化吸入,起到净化呼吸道、控制感染作用。老年患者普遍肺功能下降,术前指导老年患者进行呼吸功能锻炼,术后加强呼吸道护理,常规给予持续低流量吸氧,时刻注意血氧饱和度变化情况,定期进行动脉血氧分析。做好胸腔闭式引流管护理,维持引流通畅,避免出现管口堵塞情况,注意引流量、性质及颜色的变化,若引流量突然增多,颜色过深伴有少量血块,且患者出现休克症状时,应考虑是否发生活动性出血,立即剖胸探查进行止血。另外,术后积极进行辅助排痰,指导患者对正确咳嗽及呼吸方法进行练习,若患者排痰困难护理人员应协助其进行翻身拍背,必要时进行雾化吸入,促进痰液排出,以免发生分泌物潴留情况,积极预防术后呼吸道并发症。
1.3 观察指标
分析对比两组护理效果,将两组患者术后并发症发生率进行对比,包括术后出血、肺内感染、肺不张等。
1.4 统计学处理
对采集数据使用SPSS 13.0进行统计学分析,以率(%)表示计数数据,组间对比采用卡方检验;P<0.05则说明组间对比差异具有一定意义。
2.结果
研究组及常规组患者术后并发症发生率分别为9.38%、40.63%,差异具有显著性,P<0.05,参考表1。
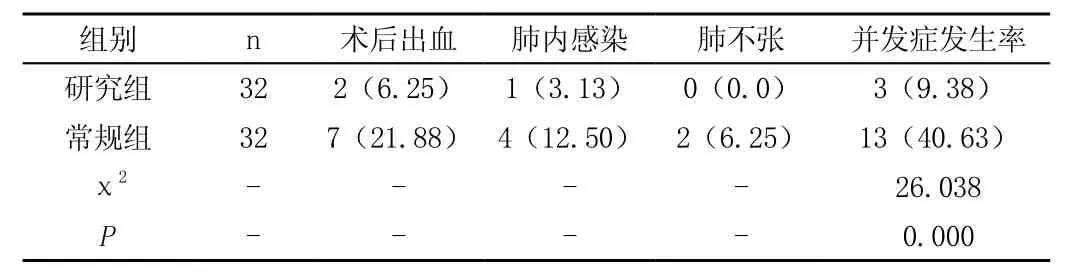
表1 两组术后并发症发生率对比[n(%)]
3.讨论
肺癌患病人群以老年人为主,手术治疗是肺癌患者当前临床首选治疗方式,可有效延缓疾病进展,防止病情恶化[3]。由于高龄患者机体功能逐渐退化,全身并发症较多,且机体免疫功能低下,手术难度及危险性均较高。此外,手术作为应激源的一种,可导致老年患者生理及心理均产生不同程度的应激反应,不仅影响手术效果,甚至可能引发术后多种并发症,不利于术后康复。
随着外科手术及辅助治疗的综合应用,肺癌患者手术成功率及生活质量均得到很大提升。对肺癌患者而言,围手术期护理水平直接影响手术效果及术后康复情况,其中呼吸道管理尤为重要[4]。老年患者肺脏顺应性及胸廓下降,且肺活量减少,呼吸功能及排除二氧化碳能力减退,极易导致肺功能下降。因此,术前应加强对老年患者的呼吸功能锻炼,有利于提升呼气期肺泡压力,防止小气道过早陷闭,有效排除肺泡气,改善患者肺功能。此外,术后加强呼吸道护理,主要包括术后常规给氧、胸腔闭式引流管护理、排痰护理等,降低术后呼吸道并发症发生率,同时做好术后针对性镇痛处理,促进术后康复[5]。本文研究组患者围手术期实施综合性护理干预,研究组术后并发症发生率为9.38%,显著低于常规组的40.63%,两组对比具有统计学意义,P<0.05。结果说明将综合性护理干预运用于高龄肺癌患者围手术期中效果更好。
综上所述,综合性护理的实施可有效提升高龄肺癌患者围手术期护理水平,减少术后并发症的发生,保障手术效果,值得临床运用及推广。
[1]刘静,龚兰娟,李艳,等.高龄肺癌患者围手术期的呼吸道护理体会[J].中国医学创新,2016,13(27):86-89.
[2]侯晓丽.高龄肺癌患者围术期护理体会[J].中国卫生标准管理,2014,5(1):49-50.
[3]刘茜,湖佩琳,翟文佳,等.呼吸功能锻炼仪在老年肺癌患者围手术期的应用[J].护理学杂志,2014,29(20):31-33.
[4]王君慧,董翠萍,喻红,等.肺癌合并酒依赖患者围手术期的超前镇痛管理[J].中华护理杂志,2015,50(8):921-923.
[5]张丽.肺癌合并糖尿病患者的围手术期护理干预效果分析[J].中国现代药物应用,2015,9(22):213-214.

