对比增强能谱乳腺X线摄影的辐射剂量分析
沈茜刚,周良平,郑晓静,吴 坚,谢 丽,李瑞敏,肖 勤,顾雅佳,彭卫军
1. 复旦大学附属肿瘤医院放射诊断科,复旦大学上海医学院肿瘤学系,上海200032;
2. 复旦大学附属肿瘤医院肿瘤预防部,复旦大学上海医学院肿瘤学系,上海200032
乳腺肿瘤尤其是乳腺癌的发病率呈逐年上升趋势,而且也越来越趋向年轻化,乳腺病灶的早期发现和检出就显得尤为重要。对比增强能谱乳腺X线摄影(contrast-enhanced spectral mammography,CESM)是近几年推出的一项新技术,它是基于常规乳腺X线摄影的一项技术,但与常规的全数字化乳腺X线摄影技术(full field digital mammography,FFDM)又有所不同,它是在全数字化乳腺X线摄影的基础上使用对比剂进行检查的一种新型成像技术。有报道指出,CESM的诊断效能明显优于传统的乳腺X线摄影[1-2]。本研究旨在比较CESM与低能图两种影像检查方法的平均腺体剂量,以了解两者在曝光剂量方面的差异,也为CESM检查方法的辐射剂量提供参考依据。
1 资料和方法
1.1 研究对象
收集2013年11月—2014年9月在复旦大学附属肿瘤医院行CESM检查的临床可触及乳腺肿块的乳腺肿瘤患者共143例。患者均为女性,年龄21~70岁,中位年龄为49.14岁;其中右乳肿块患者70例,左乳肿块患者64例,双乳肿块患者9例。患者接受CESM检查纳入标准:所有接受CESM检查的患者在检查前均询问病史、月经史并签署知情同意书,除绝经者外均需进行妊娠试验,并将妊娠、有乳腺手术史者、有精神疾病和不愿意进行此项检查者排除在外。排除标准:已知或疑似会对碘对比剂或其他对比剂过敏者,或有多种药物过敏或有哮喘史者;已知或疑似肾功能不全,有病史资料或患者本人证实者;已接受治疗的乳腺癌患者;乳房内有植入物者等。
1.2 检查设备及方法
CESM检查采用美国GE公司的Senographe DS全数字化乳腺X线机。检查前先注射对比剂,以1.5 mL/kg的剂量、3 mL/s的速率标准注射含碘对比剂,注射后2 min开始进行CESM检查。检查时要求患者完全暴露上半身,并去除体表金属或其他任何异物,检查顺序是先做患侧的头尾位(carnio caudal view,CC),再做健侧的CC,然后做患侧的内外侧斜位(medial lateral oblique view,MLO),最后做健侧的MLO位(左侧LMLO,右侧RMLO),要求在5 min内完成所有体位的检查,均选择自动曝光控制模式进行曝光。每个投照体位摄片时,在几秒钟内可获得低能(low energy)和高能(high energy)图像各1帧,CESM传送2张图像以供诊断,低能图像(即为常规的FFDM)以及高能和低能图像进行后处理得到的类似“减影”的图像。
乳腺密度分析由2名有10年以上诊断经验的X线影像科医师在乳腺诊断专用工作站BARCO 5 M高分辨率医用显示器上进行独立读片,并按照以下标准对乳腺进行分型。其中1位医师2周后重复此项工作。根据美国放射学会(American College of Radiology,ACR)的分型将乳腺腺体类型分为:
① 脂肪型(a):乳腺内几乎全部为脂肪组织(图1);② 散在纤维腺体型(b):乳腺内散在纤维腺体密度(图2);③ 不均匀致密型(c):乳腺组织不均匀致密,可能使小的肿块被遮盖而不能被发现(图3);④极度致密型(d):乳腺组织高度致密,这可能使X线检查的敏感性降低(图4)。
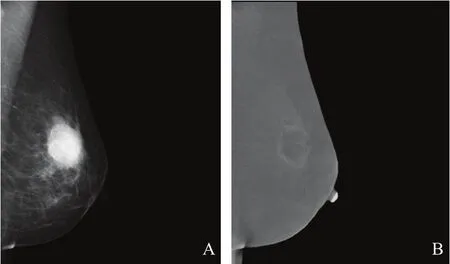
图 1 脂肪型乳腺的LMLO位图像Fig. 1 LMLO image of almost entire fatty type breast

图 2 散在纤维腺体型乳腺的RMLO位图像Fig. 2 RMLO image of scattered fi broglandular density type breast

图 3 不均匀致密型乳腺的RMLO位图像Fig. 3 RMLO image of heterogeneously dense type breast
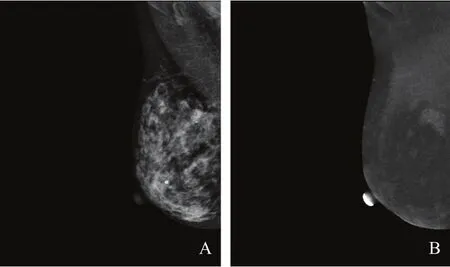
图 4 极度致密型乳腺的RMLO位图像Fig. 4 RMLO image of extremely dense type breast
1.3 数据分析
所有乳腺肿瘤患者低能图和CESM两种影像检查方法的数据均在GE乳腺机后处理工作站上收集,分别记录低能图和CESM的平均腺体剂量(average gland doses,AGD)及乳房压迫厚度。因为CESM检查中的减影图是高能和低能图像进行减影后处理得到的,所以文中描述的CESM的辐射剂量是低能图与减影图的剂量之和。
1.4 统计学处理
2 结 果
2.1 乳腺肿瘤患者基本信息情况
143例乳腺肿瘤患者基本信息情况见表1。共进行了572次曝光,最低年龄21岁,最高年龄70岁,压迫厚度16~88 mm。
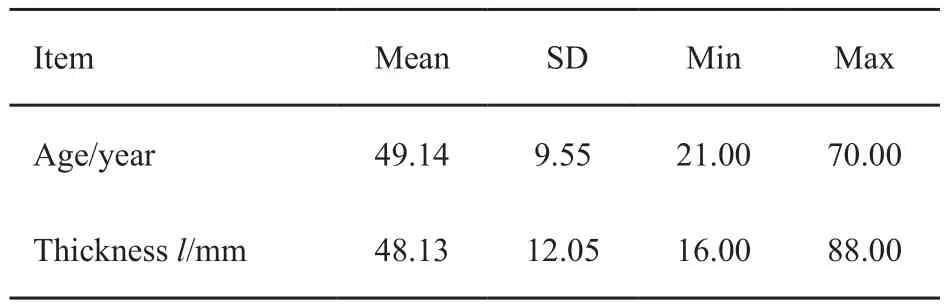
表 1 乳腺肿瘤患者基本信息情况Tab. 1 Basicinformation of breast tumor patients
2.2 CESM与低能图两种影像检查方法的曝光剂量比较
143例患者进行的572次曝光中,CESM的AGD均数为1.911 6 mGy,较低能图的AGD均数1.514 6 mGy高26.22%,差异有统计学意义(P<0.05,表2)。
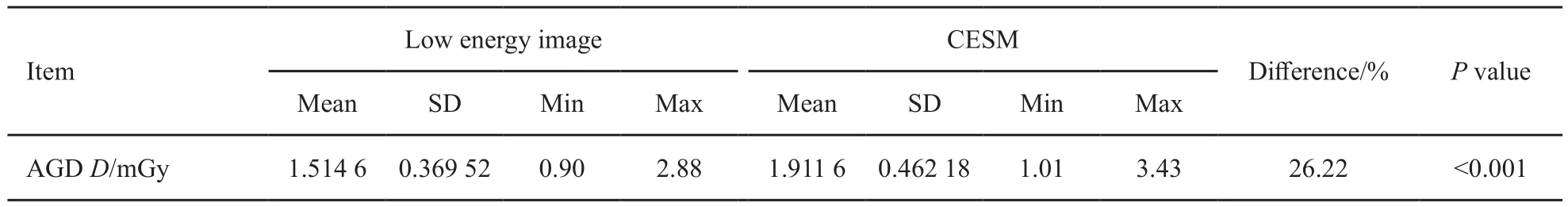
表 2 CESM与低能图两种影像检查方法的曝光剂量比较Tab. 2 Comparison of exposure dose between low energy image and CESM
2.3 不同腺体类型的曝光剂量比较
低能图中不同腺体类型的AGD差异有统计学意义(P<0.05);CESM检查中不同腺体类型的AGD差异有统计学意义(P<0.05);对不同腺体类型的AGD进行CESM和低能图的组间比较时,a、b、c和d型腺体的AGD分别增加了26.05%、25.92%、26.82%和24.93%,可见c型腺体的AGD增幅最大,d型腺体的AGD增幅最小,差异有统计学意义(P<0.05,表3)。

图 3 不同腺体类型的曝光剂量比较Tab. 3 Comparison of exposure dose of different glandular types
2.4 乳腺肿瘤患者健侧乳腺与患侧乳腺的曝光剂量比较
健侧乳腺CESM的AGD均数为1.908 0 mGy,较低能图的1.538 2 mGy高24.04%;患侧乳腺CESM检查的AGD 均数为1.914 8 mGy,较低能图的1.493 7 mGy高28.19%;用CESM检查对乳腺肿瘤患者患侧乳腺与健侧乳腺的曝光剂量进行比较,可知患侧乳腺较健侧乳腺的AGD值高4.15%,差异有统计学意义(P<0.05,表4)。
2.5 不同年龄阶段两种影像检查方法的曝光剂量比较
小于40岁患者有27例,41~50岁患者有51例,51~60岁患者有50例,61~70岁患者有15例。CESM检查中各个年龄段的AGD差异有统计学意义(P<0.05);低能图中各个年龄段的AGD差异有统计学意义(P<0.05);用CESM和低能图两种影像检查方法对不同年龄段的AGD进行组间比较时,4组年龄段的AGD分别增加了25.51%、26.51%、26.57%和25.27%,可见51~60岁患者的AGD增幅最大,61~70岁患者的AGD增幅最少,差异有统计学意义(P<0.05,表5)。

表 4 健侧乳腺与患侧乳腺的曝光剂量比较Tab. 4 Comparison of exposure dose between unaffected side breast and affected side breast

表 5 不同年龄阶段低能图和CESM两种影像检查方法的曝光剂量比较Tab. 5 Comparison of exposure dose of between low energy image and CESM at different age groups
3 讨 论
根据运用CESM检查方法获得的低能图与FFDM的图像类似这一情况,本研究认为可以将低能图归类为FFDM图像,可作为常规乳腺X片,与文献报道一致[3-4]。另外有文献对低能图与FFDM的剂量进行了比较,表明这两种方法在辐射剂量方面差异无统计学意义[5]。本研究在对CESM与低能图两种影像检查方法的辐射剂量进行比较时,显示CESM检查的AGD较低能图的高26.22%,差异有统计学意义(P<0.05)。与文献报道的结果较接近[6]。也有文献报道,CESM的AGD比FFDM的AGD高81%,可能与该研究的样本量差异有关,其研究样本量CESM为47例、FFDM为715例[7]。
本研究结果显示,乳腺疾病好发于乳腺腺体较丰富且为不均匀致密型腺体的患者,其次是散在纤维腺体型和极度致密型的患者。这应该是许多乳腺恶性病变不能通过乳腺X线摄影技术筛查出来,尤其是在高度致密乳腺中[8]的原因之一。也是乳房密度高可能会掩盖乳腺肿瘤,导致癌症的误诊或漏诊[9]的原因。了解到乳腺病变可能与腺体类型有关,再来了解下各型腺体类型之间低能图与CESM两种影像检查方法的辐射剂量差异。本研究对CESM与低能图两种影像检查方法的辐射剂量进行了组间比较,发现不均匀致密型腺体的AGD增幅最大,极度致密型腺体的AGD增幅最少(P<0.05),说明不同腺体类型之间的辐射剂量在低能图中有差异,在CESM检查中也有差异,而且辐射剂量并不是随腺体密度的增加而增加的。
本研究的143例患者均为临床可触及乳腺肿块的患者,从结果可知CESM检查中患侧乳腺较健侧乳腺的AGD值高4.15%,差异有统计学意义(P<0.05)。说明乳腺内有肿块时密度会增加,且乳腺密度与辐射剂量有关。因为物质密度是影响X线衰减的重要因素,物质密度越大,吸收X线越多,透过该物质后的X线衰减也越多。有研究也显示,腺体密度及压迫厚度与AGD均具有相关性,而且腺体密度对AGD的影响大于压迫厚度[10]。
本研究对143例患者进行不同年龄阶段的CESM与低能图两种影像检查方法的AGD值比较,发现两者的组内和组间差异均有统计学意义(P<0.05)。本研究认为乳腺密度与辐射剂量有关,而不同年龄阶段的乳腺密度又不同,所以不同年龄阶段的AGD值也不同。乳腺癌罕见于青春期,在育龄期也不常见,但到了45岁左右发病率随着年龄的增长迅速增高,全球约70%的乳腺癌患者发生在45岁以上[11]。本研究中小于40岁的患者数(27例)相对较少,故将40岁之前的患者归为一组,另将其中两个患者数较多年龄段41~50岁(51例)、51~60岁(50例)进行组间两两比较时差异有统计学意义(P<0.05)。这两个年龄段患者数较多,应该与乳腺癌的发病高峰在45~54岁有关[11]。
目前关于CESM检查辐射剂量方面的报道不多,经验有限。本研究入组的总患者数尚可,但根据不同年龄阶段进行两种影像检查方法的比较时,存在年龄分布不均的情况,这可能与乳腺癌的好发年龄段有关;同样的根据不同腺体类型进行比较时4种类型的比例存在差异,有待积累经验之后做更大样本量的研究进行深入分析,并会对为何没有出现辐射剂量随腺体致密而增加的情况予以更深入的研究。
综上所述,CESM影像检查方法的辐射剂量虽略高于低能图的辐射剂量,但仍是一种安全、可靠的检查技术,且操作方法简单易行,具有较好的应用前景,有望在临床上作为可疑乳腺癌的常规检查手段之一展开应用[12]。
[1] FALLENBERG E M, DROMAIN C, DIEKMANN F, et al.Contrast-enhanced spectral mammography versus MRI: initial results in the detection of breast cancer and assessment of tumoursize[J]. Eur Radiol, 2014, 24(1): 256-264.
[2] LOBBES M B, LALJI U, HOUWERS J, et al. Contrastenhanced spectral mammography in patients referred from the breast cancer screening programme[J]. Eur Radiol, 2014,24(7): 1668-1676.
[3] 张承中,王庆国,王建丰,等. 对比增强能谱乳腺X线摄影在诊断乳腺癌中的可行性研究[J]. 放射学实践,2014, 12(29): 1420-1423.
[4] CHEUNG Y C, LIN Y C, WAN Y L, et al. Diagnostic performance of dual-energy contrast-enhanced subtracted mammography in dense breasts compared to mammography alone: interobserver blind-reading analysis[J]. Eur Radiol,2014, 24(10): 2394-2403.
[5] LALJI U C, JEUKENS C R, HOUBEN I, et al. Evaluation of low-energy contrast-enhanced spectral mammography images by comparing them to full-field digital mammography using EUREF image quality criteria[J]. Eur Radiol, 2015, 25:2813-2820.
[6] DROMAIN C, THIBAULT F, DIEKMANN F, et al. Dualenergy contrast-enhanced digital mammography: initial clinical results of a multireader, multicasestudy[J]. Breast Cancer Res, 2012, 14(3): R94.
[7] JEUKENS C R, LALJI U C, MEIJER E, et al. Radiation exposure of contrast-enhanced spectral mammography compared with full-field digital mammography[J]. Invest Radiol, 2014, 10(49): 659-665.
[8] BIRD R E, WALLACE T W, YANKASKAS B C. Analysis of cancers missed at screening mammography[J]. Radiology,1992, 184(3): 613-617.
[9] MOSHINA N, URSING, HOFF SR, et al. Mammographic density and histopathologic characteristics of screen-detected tumors in the Norwegian Breast Cancer Screening Program[J]. Acta Radiol Open, 2015, 4(9): 2058460115604340.
[10] 柳 杰, 刘佩芳, 张连连 等. 数字乳腺X线摄影平均腺体剂量与腺体密度及压迫厚度的关系研究[J]. 国际医学放射学杂志, 2014, 37(4): 311-313.
[11] 邵志敏, 沈镇宙, 徐兵河. 乳腺肿瘤学(第1版)[M]. 上海:复旦大学出版社, 2013: 22.
[12] 沈丽娟, 孟凡华, 孙瑞红, 等. 采用表观扩散系数直方图分析法诊断乳腺肿块样病变的价值[J]. 肿瘤影像学,2017, 26(2): 114-120.

