机械取栓和支架植入治疗动脉粥样硬化性颅内大血管闭塞疗效对比研究
周腾飞,朱良付,李天晓,王子亮,薛绛宇,白卫星
急性大血管闭塞导致的缺血性卒中有较高的致死致残率,是缺血性卒中的重要类型[1],而这类卒中患者正是血管内机械再通治疗的目标人群。动脉粥样硬化性疾病是导致颅内大血管闭塞的重要病因,特别是在亚洲国家更为普遍[2],和心源性大血管闭塞导致的急性卒中相比,可回收支架取栓治疗这类卒中效果较差,相当一部分患者需要额外的补救性治疗措施。另有研究显示,对于这类卒中患者使用血管成形术可以有效再通血管[3]。然而,对这类患者最有效的再通方式依然未知。本研究回顾性分析本中心2014年1月-2016年6月救治的动脉粥样硬化性大血管闭塞导致的急性缺血性卒中患者的临床资料,探索首次使用可回收支架取栓(联合或不联合补救措施)和直接支架植入两种治疗措施对这类疾病的治疗效果。
1 资料与方法
1.1 患者基本资料 连续纳入本中心行血管内再通治疗的急性缺血性卒中患者的临床资料,所有的患者资料均为前瞻性搜集。所有纳入本研究的患者的入组标准为:①年龄≥18岁;②发病至穿刺时间前循环≤8 h,后循环≤24 h;③再通术前排除颅内出血;④基线美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分≥8分;⑤术前影像学证实颅内大血管闭塞;⑥明确大血管闭塞原因是由动脉粥样硬化导致;⑦患者或家属知情同意。排除标准:①对已知造影剂或介入相关器材过敏患者;②遗传性或获得性出血体质;③动脉粥样硬化以外的其他原因导致的大血管闭塞;④重要脏器功能衰竭;⑤预期寿命<90 d。
1.2 治疗方法 全身麻醉(或局部麻醉)下,经股动脉穿刺,导入6F导管鞘,选择6-8F导引导管,先用0.014英寸(0.36 mm)微导丝协同造影导管通过闭塞段,撤出微导丝后行逐步回撤微导管行分段造影明确闭塞部位,将Rebar18头端置于闭塞段以远至少5 mm,经Rebar18微导管谨慎将Solitaire AB远端送达微导管顶端,缓慢回撤微导管释放支架,即刻造影检查血管血流情况,3~5 min后回撤取栓,将导管逆行向上对Solitaire AB的半支架部分行部分回收,关闭指引导管尾端三通连接的灌注水,并用50 ml注射器连接指引导管尾端三通的开放端给予持续抽吸,取栓过程视情况配合使用抗血小板药物,取栓次数一般不超过3次。本组纳入的串联闭塞患者采取的措施为先使用血管成形术等方式开通近端血管,然后使用Solitaire可回收支架行远端取栓治疗。术后造影观察血流情况,若开通不理想或取栓后30 min内出现狭窄或再闭塞,经有经验的医师评估后决定是否行支架植入术,支架植入后给予盐酸替罗非班静脉注射(0.1 mg/kg)。手术全程肝素化,术后即行动态计算机断层扫描(computed tomography,CT)扫描,明确有无颅内出血。
支架植入方法:将微导管送入狭窄或闭塞血管的远端,引入支架至狭窄或闭塞处并释放支架,必要时配合球囊扩张,根据血管形态及狭窄闭塞阶段选择支架类型,要求支架易到达并通过狭窄或闭塞段血管,支架直径略大于血管内经,支架长度超过狭窄或闭塞阶段两端各3 mm,支架释放后造影检查狭窄解除、支架贴壁及血流情况。部分可回收Solitaire支架取栓效果较差的患者在取栓后将取栓装置解脱植入病变部位。手术全程肝素化,术毕即行动态CT检查有无颅内出血。
1.3 术后管理及疗效随访 术后严密监测血压变化,术后48 h内行影像学检查,再次检查患者有无颅内出血及新发栓塞情况,部分植入支架的患者,术后24 h内给予持续静脉注射盐酸替罗非班,后给予双联抗血小板药物治疗。血流再通评估使用脑梗死溶栓分级系统(thrombolysis in cerebral infarction,TICI)血流分级定义TICI≥2b/3为成功再通[4],症状性颅内出血定义为任何性质的颅内出血,且伴随NIHSS评分增加≥4分。术后48 h神经功能改善定义为NIHSS评分减少≥4分,术后90 d对患者进行入院复查或电话随访,定义改良Rankin量表(modified Rankin Scale,mRS)≤2分为预后良好[5]。
1.4 统计学处理 应用SPSS 22.0软件进行统计学分析,正态分布的计量资料以表示,计量资料数据差异显著性检验采用方差分析,P<0.05为差异有显著性。
2 结果
共计纳入72例动脉粥样硬化性颅内大血管闭塞的缺血性卒中患者,排除8例使用其他血管内治疗方式(动脉内溶栓、血栓抽吸系统抽栓等)作为首选治疗措施的患者,共有48例患者纳入了可回收支架取栓组,16例患者纳入了支架植入组。两组患者的临床基线特征如性别、年龄、病史、基线评分等差异无显著性,两组患者从发病至穿刺的时间差异亦无显著性(表1)。
可回收支架组最初取栓再通率为18.75%,37例患者接受了其他补救性治疗方式,包括血管成形术、血栓抽吸术等,最终整体再通率两组相当,差异无显著性。术中操作时间相比,支架植入组较短。两组短期预后以及3个月良好预后相比较未见差异,围手术期相关并发症发生率也未显示出差异(表2)。

表1 可回收支架组和支架植入组患者临床基线特征
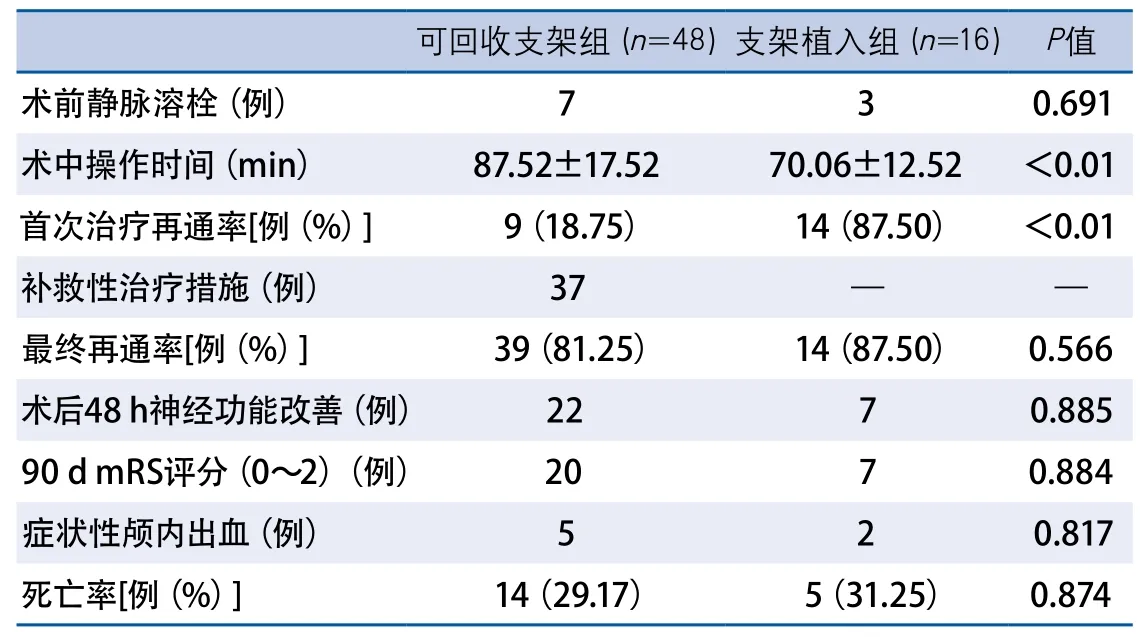
表2 可回收支架组和支架植入组治疗方式及预后对比
3 讨论
随着近期数项大型血管内治疗试验结果的发布[6-10],可回收支架取栓被推荐为治疗急性颅内大血管闭塞首选治疗措施[11-12]。然而,即便使用最新型的可回收支架取栓装置,其取栓效率依然受到限制,特别是对于闭塞血管处存在严重原位狭窄的患者。支架植入可以快速有效开通闭塞血管,常常作为大血管闭塞性卒中血管内治疗的补救性治疗措施,用于其他治疗措施开通失败后[13-15],但其潜在出血风险、术后长期抗血小板治疗以及远期支架内再狭窄风险依然存在争议,目前临床指南并不推荐支架植入作为首选治疗方式。
颅内动脉粥样硬化是导致颅内急性大血管闭塞的重要病因,特别是在亚洲国家更为常见[2]。和心源性卒中相比,颅内动脉粥样硬化性大血管闭塞往往合并有较重的闭塞处原位狭窄,这类患者往往负荷的血栓量较低,侧支循环更好,其再通治疗时间窗也往往认为更长,而这类患者也被认为容易发生进展性卒中,其成功再通后血管再狭窄的风险更高,高血压、抽烟、糖尿病等被认为动脉粥样硬化性疾病的危险因素[16-17]。
本研究使用可回收支架取栓作为第一治疗措施治疗时闭塞血管的成功再通率仅仅为18.75%,远远低于既往研究58%~88%的再通率,在可回收支架组中77%的患者使用了其他治疗措施。可回收支架取栓装置原本为栓塞性大血管闭塞设计,适宜抓取质软的血栓,对于心源性大血管闭塞的治疗效果较佳,但对于合并原位狭窄的大血管闭塞效果欠佳,往往难以解除原位狭窄[18]。另外,使用可回收支架取栓也容易导致血管壁的损伤,增加再通血管早期再闭塞的风险。而支架植入对于存在原位狭窄的闭塞效果较好,可大大改善术后残余狭窄,减少早期再闭塞。
急性早期再闭塞是影响最终再通率的一个重要因素,这和再通血管处血小板的快速聚集有关,早期再狭窄率较高,特别是存在严重原位狭窄的血管,血小板抑制剂的使用可以有效防止血管早期再闭塞[19]。另外,局部抗血小板药物的使用还可实现再闭塞血管的复流再通[20],而血管内治疗联合抗血小板的应用有可能增加颅内出血的风险[21]。对于支架植入且出现脑出血的术后患者,其抗血小板治疗较为矛盾,一方面抗血小板的使用有可能加重出血,而不使用抗血小板药物治疗将增加支架内血栓形成风险,因此这类抗血小板治疗要高度个体化,充分评估患者出血与栓塞风险。本研究中一例支架植入后出血患者,酌情考虑后给予单联抗血小板治疗1周,后给予双联抗血小板治疗。
本研究治疗结果显示,相比使用可回收取栓支架作为首选治疗措施开通动脉粥样硬化性大血管闭塞,支架植入是一种高效开通闭塞血管的方式,同时支架植入减少了操作步骤,减少了血管内使用器材的使用,并可以有效防止早期再狭窄的发生。尽管初次使用可回收支架取栓治疗再通率较低,相当一部分患者需要额外的治疗措施,然而,可回收支架是一种快速创建通路的方式,并可以取出部分血栓,有助于下一步的治疗,部分单纯使用可回收支架达到成功的患者避免了永久性支架植入带来的弊端。
本研究存在着一些不足之处:第一,本研究为单中心回顾性研究,纳入样本量较少,可能存在结果偏倚;第二,纳入患者在血管内治疗前使用静脉溶栓的比例较低,大部分患者仅仅使用血管内开通治疗;第三,本研究同时纳入前后循环缺血患者,其缺血耐受特点、纳入时间窗长短以及出血并发症等都可能存在差异,这对结果会产生一定的偏倚。未来需要更多相关研究去证实动脉粥样硬化性大血管闭塞患者最佳的治疗方式。
1 Gorelick PB,Wong KS,Bae HJ,et al. Large artery intracranial occlusive disease:a large worldwide burden but a relatively neglected frontier[J]. Stroke,2008,39:2396-2399.
2 Kim JS,Bonovich D. Research on intracranial atherosclerosis from the East and West:why are the results different?[J]. J Stroke,2014,16:105-113.
3 Al Kasab S,Almadidy Z,Spiotta AM,et al.Endovascular treatment for AIS with underlying ICAD[J]. J Neurointerv Surg,2016. pii:neurintsurg-2016-012529.
4 Furlan A,Higashida R,Wechsler L,et al. Intraarterial prourokinase for acute ischemic stroke. The PROACT Ⅱ study:a randomized controlled trial.Prolyse in Acute Cerebral Thromboembolism[J]. JAMA,1999,282:2003-2011.
5 van Swieten JC,Koudstaal PJ,Visser MC,et al.Interobserver agreement for the assessment of handicap in stroke patients[J]. Stroke,1988,19:604-607.
6 Campbell BC,Mitchell PJ,Kleinig TJ,et al.Endovascular therapy for ischemic stroke with perfusion-imaging selection[J]. N Engl J Med,2015,372:1009-1018.
7 Saver JL,Goyal M,Bonafe A,et al. Stent-retriever thrombectomy after intravenous t-PAvs. t-PA alone in stroke[J]. N Engl J Med,2015,372:2285-2295.
8 Goyal M,Demchuk AM,Menon BK,et al.Randomized assessment of rapid endovascular treatment of ischemic stroke[J]. N Engl J Med,2015,372:1019-1030.
9 Jovin TG,Chamorro A,Cobo E,et al. Thrombectomy within 8 hours after symptom onset in ischemic stroke[J]. N Engl J Med,2015,372:2296-2306.
10 Berkhemer OA,Fransen PS,Beumer D,et al. A randomized trial of intraarterial treatment for acute ischemic stroke[J]. N Engl J Med,2015,372:11-20.
11 Mulder MJ,van Oostenbrugge RJ,Dippel DW,et al. Letter by Mulder et al Regarding Article,"2015 AHA/ASA Focused Update of the 2013 Guidelines for the Early Management of Patients With Acute Ischemic Stroke Regarding Endovascular Treatment:A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association"[J]. Stroke,2015,46:e235.
12 中国卒中学会,中国卒中学会神经介入分会,中华预防医学会卒中预防与控制专业委员会介入学组. 急性缺血性卒中血管内治疗中国指南2015[J]. 中国卒中杂志,2015,10:590-606.
13 Levy EI,Siddiqui AH,Crumlish A,et al. First Food and Drug Administration-approved prospective trial of primary intracranial stenting for acute stroke:SARIS(stent-assisted recanalization in acute ischemic stroke)[J].Stroke,2009,40:3552-3556.
14 Zaidat OO,Wolfe T,Hussain SI,et al. Interventional acute ischemic stroke therapy with intracranial selfexpanding stent[J]. Stroke,2008,39:2392-2395.
15 Baek JH,Kim BM,Kim DJ,et al. Stenting as a rescue treatment after failure of mechanical thrombectomy for anterior circulation large artery occlusion[J]. Stroke,2016,47:2360-2363.
16 Kim SJ,Seok JM,Bang OY,et al. MR mismatch pro fi les in patients with intracranial atherosclerotic stroke:a comprehensive approach comparing stroke subtypes[J]. J Cereb Blood Flow Metab,2009,29:1138-1145.
17 Horie N,Tateishi Y,Morikawa M,et al. Acute stroke with major intracranial vessel occlusion:Characteristics of cardioembolism and atherosclerosis-related in situ stenosis/occlusion[J]. J Clin Neurosci,2016,32:24-29.
18 Kim TK,Rhim JK,Lee CJ,et al. The limitations of thrombectomy with solitaire AB as fi rst-line treatment in acute ischemic stroke:a single center experience[J]. J Cerebrovasc Endovasc Neurosurg,2012,14:203-209.
19 Kang DH,Kim YW,Hwang YH,et al. Instant reocclusion following mechanical thrombectomy of in situ thromboocclusion and the role of low-dose intraarterial tiro fi ban[J]. Cerebrovasc Dis,2014,37:350-355.
20 Heo JH,Lee KY,Kim SH,et al. Immediate reocclusion following a successful thrombolysis in acute stroke:a pilot study[J]. Neurology,2003,60:1684-1687.
21 Kellert L,Hametner C,Rohde S,et al. Endovascular stroke therapy:tiro fi ban is associated with risk of fatal intracerebral hemorrhage and poor outcome[J].Stroke,2013,44:1453-1455.