保守治疗和手术治疗老年锁骨中段移位骨折的疗效比较
张弛 纪方
锁骨骨折占成人骨折的2.6%~5.0%[1],其中锁骨中段骨折是最常见的类型(80%)[2]。锁骨骨折常见于年轻成年男性,大部分骨折因高能量创伤导致并继发骨折移位[3]。然而,流行病学研究也显示老年骨质疏松患者中也有一定程度的锁骨骨折发生率,且往往由低能量损伤所致[1]。
锁骨骨折的传统治疗方法包括保守治疗和手术治疗[4-5]。然而,越来越多的证据表明,保守治疗的并发症,如骨折不愈合、畸形愈合和肩功能障碍等发生率相对较高[6-8]。有回顾性研究表明,初始缩短>20 mm锁骨移位骨折的保守治疗与较高的骨折不愈合和不良临床疗效风险相关[7],而另外一项研究报道则提示保守治疗移位的锁骨中段骨折易引起肩关节力量和耐力丢失[8]。
目前,切开复位内固定术(open reduction and internal fixation,ORIF)已被广泛用于锁骨中段移位骨折的治疗,与较保守治疗相比具有更大的优势[9-12]。在2007年由加拿大学者进行的一项多中心前瞻性临床试验中,在132例移位性骨折患者中比较了保守治疗和ORIF技术的疗效,结果显示后者功能恢复更佳,骨折不愈合率下降,愈合时间缩短等[11]。2014年由Kong等[12]对来自6项随机对照试验的507例患者进行的一项荟萃分析表明,与保守治疗相比,手术治疗锁骨中段移位骨折的功能结果更好,骨折不愈合及畸形愈合率更低。
虽然采用手术治疗锁骨中段移位骨折的成年患者得到广泛支持,但是否可以采用该技术治疗老年锁骨中段移位骨折尚不清楚。通过回顾文献,发现目前发表的大多数锁骨骨折的临床研究均以年轻患者为主,60岁或65岁以上的患者一般会排除在外。虽然年轻患者中大多数锁骨骨折是运动损伤或高能创伤所致,但典型老年患者锁骨骨折一般是由低能量创伤,如摔倒、骨质疏松等引起的,且发病率为19.0%~22.3%[1-2,13]。事实上,虽然不是所有老年患者都有骨质疏松症,但通常可以假设,如果由于低能量创伤如跌倒而导致锁骨骨折,一般是基于骨质疏松症。可以预计,随着人口老龄化过程加速,老年锁骨骨折发病率可能会随着时间的推移而进一步上升。因此,有必要确定一种治疗老年锁骨骨折患者的最佳方法。然而,到目前为止,还没有关于手术治疗老年锁骨中段移位骨折患者疗效的文献公开发表。
因此,本研究的目的是比较保守治疗与手术治疗老年锁骨中段移位骨折的疗效。回顾性分析2011年1月至2016年1月在本院治疗锁骨中段骨折患者的病历资料,将接受保守治疗的患者作为对照组,通过比较近期和远期治疗结果,探讨采用标准的ORIF技术和微创经皮钢板内固定术(minimally invasive percutaneous plate osteosynthesis,MIPPO)治疗老年锁骨中段移位骨折的疗效。
资料与方法
一、一般资料
回顾性分析2011年1月至2016年1月本院采取保守治疗、ORIF技术和MIPPO技术治疗的锁骨中段移位骨折患者85例,其中男57例、女28例。保守治疗组30例,ORIF组33例,MIPPO组22例。3组患者平均年龄分别为74.1岁(65~84岁)、73.2岁(67~80岁)和70.6岁(65~76岁),P=0.637。手术治疗指征:①患者健康状况良好,能耐受手术治疗;②锁骨中段完全移位骨折;③有多发伤,需要同时接受其他部位骨折内固定治疗;④不能忍受疼痛,要求早期功能康复并主动要求手术治疗。基于Edinburgh 分类系统,骨折类型包括2A2型35例、2B1型30例和2B2型20例。3组间所有比较参数差异均无统计学意义(P>0.05),表明具有可比性。3组的人口学资料和临床特征见表1。这项研究获得本院医院伦理委员会的批准,因为是回顾性分析,因此免除对患者知情同意的要求。
二、纳入及排除标准
纳入标准:①完全锁骨中段移位骨折(骨折端完全不连接);②年龄>65岁;③骨折端各需至少3枚双皮质螺钉进行锁定钢板内固定。
排除标准:①近端或远端1/3锁骨骨折;②病理性骨折;③GustiloⅢ型开放性骨折;④在治疗前骨折已发生28 d以上;⑤既往患侧肩外伤或疾病引起的关节功能障碍; ⑥有严重心肺疾病,不能耐受手术的患者; ⑦重度糖尿病患者,围手术期血糖控制差; ⑧随访资料不完整。
三、治疗方法
手术组患者所有手术均由受过训练的高级骨科医师或者在其指导下完成,患者全身麻醉后,采用沙滩椅位接受手术。对于行传统ORIF手术的患者,在骨折部位上缘做一个斜行切口(8~12 cm),分离锁骨上神经及暴露骨折部位后,清理骨折断端并复位,采用解剖型锁定钢板固定(钢板位置置于锁骨上方或前下方),并保证至少3个双皮质锁定螺钉在钢板的近端和远端。对于行MIPPO技术的患者,首先在骨折部位做3~4 cm的切口(图1),进行复位和临时固定,然后做皮下隧道,插入钢板[14-15]。通过隧道插入钢板后,经皮置入锁定螺钉(图2)。所有患者一期均未采用自体骨或异体骨移植,常规留置引流管。所有病例的手术方式(包括选择在锁骨上方还是前下方放置钢板,选择传统ORIF技术或MIPPO技术等)主要根据骨折类型和患者骨质疏松程度以及医师的偏好。术后不常规使用抗生素预防感染,24~48 h拔除手术患者皮下引流管。保守治疗采用锁骨8字绷带或前臂吊带固定,直到证实骨愈合。所有患者在医师和理疗师监督下参与康复计划,常规使用前臂吊带3~6周以缓解疼痛并保护内固定。术后3周时在医师和理疗师的监督下可进行被动活动范围训练,术后6周可开始主动活动范围训练(这时大多数患者的X线片显示有骨痂形成)。6周时可进行部分负重训练(<2.5 kg),强度逐渐增加。术后12周时大部分患者可恢复正常日常生活活动。

表1 三组患者特征和一般情况
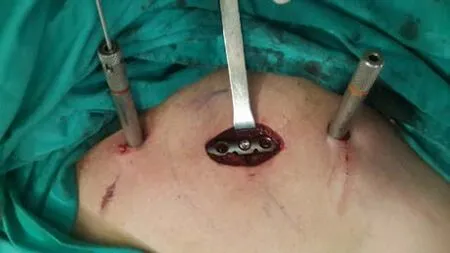
图1 MIPPO术中照片

图2 MIPPO术后照片
四、疗效评价
在术后6周及第3、6和12个月时对患者进行临床和影像学随访检查。评估时由一组独立的医师和放射科医师对患者进行标准化临床评估,并确定治疗过程中出现的并发症。根据锁骨骨折Edinburgh分型[1],将骨折类型分为3类,即横向(2A2型)、斜向(2B1型)和楔形粉碎性骨折(2B2型)。在最后的随访中患者接受标准化临床评估并完成Constant肩关节评分[16],臂、肩、手功能障碍(disabilites of the arm,shoulder and hand,DASH)评分[17]和自定义调查问卷。自定义问卷评估疼痛和功能状态,其中采用视觉模拟评分(visual analogue scale,VAS)来评估疼痛,0分等于无疼痛,10分等于可想象的最严重疼痛。骨愈合定义为被影像学证明的近端和远端骨块之间的完整皮质接触形成,并发症定义为需要另外手术或进一步治疗的任何事件,包括内固定失败、需要取出的内固定激惹症状、发生浅表感染、骨延迟愈合和不愈合等。
五、统计学分析
采用SPSS 22.0统计软件进行统计学分析。患者年龄和随访时间以均值(范围)表示,并采用非参数方法(Mann-WhitneyU检验)比较。其他连续数据以均值±标准差(SD)表示,并采用Student独立两样本t检验比较。所有分类数据均以数量(百分比)表示,并用卡方检验或Fisher精确检验(如果任何期望值<5)进行分析。所有分析的统计显著性水平均设为双尾检验P<0.05。
结 果
分别有60%和40%患者接受了ORIF和MIPPO手术,其中,18例(32.7%)患者在锁骨前下方放置钢板,37例(67.3%)患者在锁骨上方放置钢板。有23例(41.8%)患者使用的锁定螺钉数量<8枚,而其他32例(58.2%)患者使用的数量≥8枚。两组患者平均失血量分别为(92.7±29.7)ml和(50.0±15.7)ml(P<0.01),住院时间分别为(4.0±1.7)d和(3.5±1.2)d(P=0.336),缓解后VAS评分分别为(3.1±0.7)分和(3.0±0.6)分(P=0.658),见表2。
3组患者的随访时间分别为23.6个月(14~28个月)、22.6个月(16~24个月)以及24.4个月(18~26个月),P=0.341。保守治疗组和ORIF组以及MIPPO组的治疗成功率分别为80%、84.8%和90.9%(P=0.139)(表2),保守治疗组发生骨不连4例、延迟愈合2例,ORIF组内固定失败4例和骨不连1例,MIPPO组发生内固定失败2例和骨延迟愈合1例。关于治疗结果,与保守治疗组相比,ORIF组以及MIPPO组的骨愈合时间明显缩短,分别为(16.7±2.9)周、(14.5±2.0)周和(13.4±1.8)周(P<0.01);Constant评分分别为(86.3±2.6)分、(90.8±3.2)分和(92.4±2.8)分(P<0.01);DASH评分分别为(11.9±2.7)分、(8.9±1.4)分和(8.5±1.5)分 ,(P<0.01),但 ORIF组 以 及MIPPO组间比较差异无统计学意义(P>0.05)。保守治疗组、ORIF组以及MIPPO组并发症二次手术率分别为10%、27.3%和9.1%(P=0.101),差异无统计学意义,但MIPPO组和保守治疗组二次手术率较ORIF组明显降低。对于患者满意度的评估ORIF组以及MIPPO组患者对疼痛缓解满意,满意率明显高于保守治疗组,分别为90.9%、90.9%和 40%,P<0.01。 同 样,ORIF组 与 MIPPO组患者对功能恢复的满意率也明显高于保守治疗组,分别为100%、93.9% 和90%(P<0.01)。然而,ORIF组对术后外观的满意率显著低于保守治疗组(100% vs. 77%,P=0.04), 而 MIPPO组 与 保守治疗组之间差异无统计学意义(100% vs. 91%,P=0.87)。
典型病例:患者,女性,73岁,跌倒致左锁骨中段移位骨折(图3A),因疼痛严重主动要求手术治疗,入院后完善相关检查,在全身麻醉下行ORIF术,术后X线片显示复位充分,固定满意(图3B),术后3周功能锻炼后自觉肩部畸形,X线片显示钢板拔出(图3C),遂行更换内固定翻修手术(图3D),术后适当制动延长康复训练时间,最终骨折顺利愈合,末次随访患者左肩DASH评分10分,Constant评分84分。

图3 患者女,73岁,因摔倒导致锁骨中段移位骨折的X线片。图A为患者因摔倒导致锁骨中段移位骨折;图B为ORIF术后X线片;图C为术后3周钢板拔出;图D为采用加长锁定钢板和更多锁定螺钉进行翻修手术
讨 论
在本研究中,比较了保守治疗、ORIF技术和MIPPO技术治疗老年锁骨中段移位骨折的疗效,结果显示,与保守治疗相比,手术治疗后骨折愈合更快,肩关节功能恢复更好,疼痛缓解更满意。与ORIF技术相比,MIPPO技术术中出血量更少,术后并发症及再手术率更低,且术后外观满意率更高(与保守治疗结果类似)。
对于骨质疏松性锁骨骨折,甚至是移位骨折,以往通常采用非手术治疗。既往采用保守治疗的一个原因是,在骨质疏松骨中植入钢板和螺钉有较高的内固定失败风险。然而,在过去十年中,随着新型锁定钢板的改进,其整体结构更加稳定,使得上肢骨质疏松性骨折(如桡骨远端骨折、肱骨近端骨折等)的治疗技术发生了实质性进步[18-19]。此外,锁骨骨折的生物力学研究显示,相比传统钢板,锁定钢板固定的生物力学强度明显提高[20-21]。基于以上原因,认为手术治疗可以为老年锁骨中段移位骨折治疗带来益处。

表2 三组患者手术结果和随访
在本研究中,手术治疗组疼痛缓解速度比保守治疗组更快,这对老年患者,尤其是多发伤患者具有显著的临床意义,有助于改善疼痛导致的不良反应,帮助进行主动呼吸和咳嗽,预防肺炎和肺不张的发生。此外,手术治疗组患者对疼痛缓解更满意,这有利于早期功能训练,肩关节功能恢复更好。考虑到老年患者往往合并肩关节退行性病变,保守治疗后肩关节康复较年轻患者更为困难,因此作者认为对于相对年轻(<75岁),平时身体健康且对于体育活动具有较高要求的患者,手术治疗更具有价值。而采用MIPPO技术相对于ORIF技术具有微创优势,术后随访结果证实其并发症发生率低,术后患者外观满意度高,是老年锁骨中段移位骨折的最佳治疗方案,但其对手术病例的选择和术者的手术技术都有较高的要求。
一项在加拿大进行的研究报道称,在143例行ORIF技术治疗锁骨中段移位骨折的患者中,25例(17.5%)患者因植入物刺激要求再次手术。在本研究中,手术治疗组中有5例接受植入物取出手术,与以往的研究相比,要求植入物取出的患者比例相似。然而,大多数患者要求取出植入物是出于文化/习俗因素而不是植入物引起的不适。本研究中的5例行植入物取出术的患者均无临床症状,不应视为并发症。另一方面,数据显示,MIPPO组患者手术后要求取出植入物比率较低,这种差异提示内固定取出也可能归因于手术疤痕引起的心理不适感。与此相反,老年患者对保守治疗后畸形愈合导致的外观畸形并不敏感。
既往的研究提示高达14%的患者可能发生内固定失败,包括钢板弯曲、断裂或螺钉拔出等[22-24]。在本研究中,所有内固定失败都是螺钉拔出,一方面可能与本组手术病例样本量偏小有关,但另一方面也体现出骨质疏松性骨折内固定失败的特性。作者认为可以通过技术改良防止螺钉从骨质疏松骨中拔出。对于骨质量正常的患者,一般可以采用常规普通钢板,在骨干骨折的内端和外端分别使用3枚双皮质螺钉进行固定。然而,对于骨质疏松患者,这种锁定钢板和螺钉配置可能不足以抵抗上肢的重量。在这种情况下,使用成角稳定性设计的加长锁定钢板,并用更多螺钉固定,可以提高固定稳定性。事实上,如果计划采用上方放置钢板时,更倾向于采用MIPPO技术并使用加长锁定钢板和更多的螺钉固定(≥8枚),这样软组织创伤可能更小,固定稳定性更好,内固定失败率也更低。虽然许多生物力学研究表明,锁骨上方放置钢板比前下方放置具有更大的生物力学稳定性[25-26],但发现前下方放置可以更好地抵抗螺钉拔出。作者推测,这种差异是因为生物力学研究主要关注轴向压力和扭转旋转应力实验,但这可能不会反映施于锁骨的真正肌肉力量。此外,也很少在骨质疏松骨上做抗拔出试验。根据临床观察,对于骨质疏松骨,前下方放置钢板和螺钉长度增加可以更好地抵抗螺钉拔出,因为锁定螺丝的方向与上肢重量方向成垂直方向。采用多轴锁定设计的锁定钢板其成角稳定性更高,可以更好地抗螺钉拔出。最近,Dezulovic等[27]介绍了一种多维锁定钢板内固定,可用于治疗锁骨中段骨折,可能比传统锁定钢板更适合于骨质疏松性骨折的治疗。
本研究还有许多局限性值得考虑。三组患者数量相对较少,而且由于这是一项回顾性研究,未对患者随机化。同样,采用ORIF还是MIPPO手术的决定主要是根据外科医师的选择。虽然大多数病例只是由低能量创伤引起的简单骨折,这是髓内固定的良好指征,但没有应用这种技术,因为它可能不适合用于髓腔扩大的老年患者。因此手术治疗组采用了ORIF和MIPPO技术。MIPPO手术的总体满意度高于ORIF,而二者的功能疗效类似[28]。最后,本研究未对成本效益进行评估。Pearson等[29]报道,成人锁骨中段骨折手术的成本效益取决于ORIF功能优势的耐久性,当功能效益持续9年以上时,ORIF相比于其他治疗方法更具有利价值。
综上所述,MIPPO技术用于老年锁骨中段移位骨折治疗可以提供充分固定,有助于疼痛缓解和肩功能恢复,MIPPO技术相对于ORIF技术更具有优势。因此,MIPPO技术可作为老年锁骨中段移位骨折的治疗选择。
[1]Robinson CM. Fractures of the clavicle in the adult. Epidemiology and classification[J]. J Bone Joint Surg Br, 1998, 80(3):476-484.
[2]Postacchini F, Gumina S, De Santis P, et al. Epidemiology of clavicle fractures[J]. J Shoulder Elbow Surg, 2002, 11(5):452-456.
[3]Nowak J, Mallmin H, Larsson S. The aetiology and epidemiology of clavicular fractures. A prospective study during a two-year period in Uppsala, Sweden[J]. Injury, 2000, 31(5): 353-358.
[4]Neer CS 2nd. Nonunion of the clavicle[J]. J Am Med Assoc,1960, 172(10): 1006-1011.
[5]Rowe CR. An atlas of anatomy and treatment of midclavicular fractures [J]. Clin Orthop Relat Res, 1968, 58(58): 29-42.
[6]Nordqvist A, Petersson CJ, Redlund-Johnell I. Mid-clavicle fractures in adults: end result study after conservative treatment[J]. J Orthop Trauma, 1999, 12(8): 572-576.
[7]Hill JM, Mcguire MH, Crosby LA. Closed treatment of displaced middle-third fractures of the clavicle gives poor results[J]. J Bone Joint Surg Br, 1997, 79(4): 537-539.
[8]Mckee MD, Pedersen EM, Jones C, et al. Deficits following nonoperative treatment of displaced midshaft clavicular fractures[J]. J Bone Joint Surg Am, 2006, 88(1): 35-40.
[9]Altamimi SA, Mckee MD, Canadian Orthopaedic Trauma Society. Nonoperative treatment compared with plate fixation of displaced midshaft clavicular fractures. Surgical technique[J].J Bone Joint Surg Am, 2008, 90(Suppl 2 Pt 1): 1-8.
[10]Zlowodzki M, Zelle BA, Cole PA, et al. Treatment of acute midshaft clavicle fractures: systematic review of 2144 fractures:on behalf of the Evidence-Based Orthopaedic Trauma Working Group[J]. J Orthop Trauma, 2005, 19(7): 504-507.
[11]Canadian Orthopaedic Trauma Society. Nonoperative treatment compared with plate fixation of displaced midshaft clavicular fractures--A multicenter, randomized clinical trial[J]. J Bone Joint Surg Am, 2007, 89(1): 1-10.
[12]Kong D, Zhang Z, Shen Y. Operative versus nonoperative treatment for displaced midshaft clavicular fractures: a metaanalysis of randomized clinical trials[J]. Arch Orthop Trauma Surg, 2014, 134(11): 1493-1500.
[13]Court-Brown CM, Caesar B. Epidemiology of adult fractures: A review[J]. Injury, 2006, 37(8): 691-697.
[14]Sohn HS, Shon MS, Lee KH, et al. Clinical comparison of two different plating methods in minimally invasive plate osteosynthesis for clavicular midshaft fractures: A randomized controlled trial[J]. Injury, 2015, 46(11): 2230-2238.
[15]Tieyi Y, Shuyi L, Yan Z, et al. Minimally invasive plating for fresh displaced midshaft fractures of the clavicle[J].Orthopedics, 2014, 37(10): 679-683.
[16]Yian EH, Ramappa AJ, Arneberg O, et al. The Constant score in normal shoulders[J]. J Shoulder Elbow Surg, 2005, 14(2):128-133.
[17]Hudak PL, Amadio PC, Bombardier C. Development of an upper extremity outcome measure: the DASH (disabilities of the arm, shoulder and hand)[corrected]. The Upper Extremity Collaborative Group (UECG)[J]. Am J Ind Med, 1996, 29(6):602-608.
[18]Fowler JR, Ilyas AM. Prospective evaluation of distal radius fractures treated with variable-angle volar locking plates[J].J Hand Surg Am, 2013, 38(11): 2198-2203.
[19]Südkamp N, Bayer J, Hepp P, et al. Open reduction and internal fixation of proximal humeral fractures with use of the locking proximal humerus plate. Results of a prospective,multicenter, observational study[J]. J Bone Joint Surg Am,2009, 91(6): 1320-1328.
[20]Celestre P, Roberston C, Mahar A, et al. Biomechanical evaluation of clavicle fracture plating techniques: does a locking plate provide improved stability?[J]. J Orthop Trauma, 2008, 22(4): 241-247.
[21]Eden L, Doht S, Frey SP, et al. Biomechanical comparison of the locking compression superior anterior clavicle plate with seven and ten hole reconstruction plates in midshaft clavicle fracture stabilisation[J]. Int Orthop, 2012, 36(12): 2537-2543.
[22]Böstman O, Manninen M, Pihlajamäki H. Complications of plate fixation in fresh displaced midclavicular fractures[J]. J Trauma, 1997, 43(5): 778-783.
[23]章浩, 贺倩芸, 王光超, 等. 锁骨骨折内固定失败的原因分析及其补救措施[J/CD]. 中华肩肘外科电子杂志, 2016, 4(2):82-86.
[24]陈大伟, 姜新华, 敖荣广, 等.锁骨骨折术后克氏针移位到胸腔一例报告[J/CD]. 中华肩肘外科电子杂志, 2016, 4(1):54-55.
[25]Harnroongroj T, Vanadurongwan V. Biomechanical aspects of plating osteosynthesis of transverse clavicular fracture with and without inferior cortical defect[J]. Clin Biomech (Bristol,Avon), 1996, 11(5): 290-294.
[26]Robertson C, Celestre P, Mahar A, et al. Reconstruction plates for stabilization of mid-shaft clavicle fractures: differences between nonlocked and locked plates in two different positions[J]. J Shoulder Elbow Surg, 2009, 18(2): 204-209.
[27]Dezulovic M, Stangl R, Muenzberg M. Locking, multidimensional plate osteosynthesis of midshaft clavicle fracture[J].Unfallchirurg, 2013, 116(2): 138, 140-143.
[28]Jiang H, Qu W. Operative treatment of clavicle midshaft fractures using a locking compression plate: comparison between mini-invasive plate osteosynthesis (MIPPO)technique and conventional open reduction[J]. Orthop Traumatol Surg Res, 2012, 98(6): 666-671.
[29]Pearson AM, Tosteson AN, Koval KJ, et al. Is surgery for displaced, midshaft clavicle fractures in adults cost-effective?Results based on a multicenter randomized, controlled trial[J].J Orthop Trauma, 2010, 24(7): 426-433.

