血液净化联合早期强化肠内营养支持治疗高脂血症性急性胰腺炎的疗效分析
林介军 周建伟 朱方超 蒋晓芬 宋丽 鲍洛文
血液净化联合早期强化肠内营养支持治疗高脂血症性急性胰腺炎的疗效分析
林介军 周建伟 朱方超 蒋晓芬 宋丽 鲍洛文
目的 分析血液净化联合早期强化肠内营养支持治疗高脂血症性急性胰腺炎(HAP)的临床疗效。方法 选取35例行血液净化+早期强化肠内营养支持治疗(加入ω-3多不饱和脂肪酸)的HAP患者为研究对象,观察治疗后患者腹痛缓解时间、住院时间、临床疗效以及实验室指标、急性生理与慢性健康(APACHEⅡ)评分等的变化。结果 临床总有效率为94.3%。治疗7d后,HAP 患者血 WBC、中性粒细胞(N)、TG、TC、尿素氮(BUN)、肌酐(Cr)、血淀粉酶(AMY)及APACHEⅡ评分均明显下降(均 P<0.05);血清IgA、IgG、IgM及CD3、CD4 T细胞亚群等免疫功能指标均明显升高(均P<0.05);血清IL-15、IL-18及急性期C反应蛋白(CRP)均明显下降(均P<0.05),IL-10明显升高(P<0.05)。结论 血液净化联合早期强化肠内营养支持治疗HAP,有利于减轻急性炎症反应,保护肠黏膜屏障功能,提高患者免疫功能,改善患者预后,可在临床推广应用。
血液净化 早期强化肠内营养支持 高脂血症 急性胰腺炎
急性胰腺炎(acute pancreatitis,AP)是消化内科的常见疾病,主要临床表现为上腹突发性的剧烈疼痛、恶心、呕吐、发热、血淀粉酶(AMY)急剧增高等。近年来,高脂血症性急性胰腺炎(HAP)的发病率逐渐增高。有学者认为持续高脂血症会加速AP进程,增加并发症的发生率,从而导致不良预后[1]。因此,积极降低血TG水平是治疗的重要一环。研究表明血液净化技术可有效降低TG水平,减轻全身炎症反应,目前已广泛用于HAP的治疗[2]。亦有研究报道早期肠内营养治疗能明显改善HAP患者的消化功能,减轻炎症反应,从而改善患者的营养状况,有利于病情好转[3]。本院近年来采用血液净化联合早期强化肠内营养支持治疗HAP,笔者观察了35例患者的疗效、治疗的安全性以及对免疫功能的影响,现将结果报道如下。
1 对象和方法
1.1 对象 选取2015年1月至2016年1月在本院消化内科住院行血液净化+早期强化肠内营养支持治疗的35例HAP患者作为研究对象。其中男20例,女15例;年龄 22~57(39.1±13.2)岁。HAP 的诊断标准:AP 的诊断参照中华医学会外科学会胰腺学组制定的AP诊断标准;既往有高脂血症病史;首次就诊,入院时血清TG≥11.3mmol/L或TG 5.65~11.3mmol/L但血清可见乳糜样改变。排除胆道疾病、嗜酒、暴饮暴食、肿瘤、细菌感染及药物等原因引起的胰腺炎。
1.2 治疗方法
1.2.1 基础治疗 入院时要求患者禁食,并给予胃肠减压、生长抑素(抑制胰酶分泌)、奥美拉唑(抑制胃酸分泌)、液体复苏、纠正水电解质及酸碱平衡、控制感染及相应对症支持治疗。
1.2.2 早期强化肠内营养支持治疗 患者入院24 h,在鼻腔胃镜引导下放置空肠营养管,给予大黄水煎液复苏肠胃功能,待患者出现规律的肠蠕动并可闻及肠鸣音或肛门排气后,给予肠内营养制剂输入。具体方案:早期给予少量米汤;若无胃肠道不适反应,给予肠内营养混悬液+ω-3多不饱和脂肪酸(多烯酸乙酯软胶囊,北京百慧生化制药有限责任公司,规格:0.25g,批号:060802)0.1g/(kg·d)进行鼻饲,开始给予少量营养液(以15滴/min缓慢滴入),2~3d若无明显异常可逐渐增量至240滴/min,直至满足23~35kcal/(kg·d)的能量需求。实施肠内营养时遵循“先增量、后增浓度”的原则,并根据具体情况调整剂量和滴速。待患者腹痛症状消失、胰周炎性渗出逐步吸收后(一般20d左右),可逐渐过渡到经口进食,开始以半流质饮食为主,肠内营养可逐步减量。
1.2.3 血液净化 患者在早期强化肠内营养支持治疗的基础上,给予持续静脉-静脉血液净化治疗,自股静脉或颈内静脉置入血液透析导管,建立血管通路;采用血液灌流联合持续性静脉血液滤过(CVVH)治疗,CVVH应用Diapact CRRT机(由B.Braun Medizintechnologie GmbH 生产,型号:Diapact CRRT),前置换,使用南京军区总医院的置换液配方,并根据电解质水平作调整,置换液流速为30~50ml/min,血流量200~260ml/min,低分子肝素钙(由深圳赛保尔生物药业有限公司生产,规格:0.8ml,16400AXa IU,批号:150907)抗凝,并根据患者容量负荷确定并调整超滤量,每12h更换滤器1次,持续治疗24h。灌流器采用珠海丽珠HA-330型血液灌流器(由珠海健帆生物科技有限公司生产,型号:HA-330),血流量200~260ml/min,治疗2h。血液灌流结束后继续行CVVH治疗。共进行3次治疗,每次治疗间隔12h。
1.3 观察指标 观察指标包括患者腹痛缓解时间、住院时间、临床疗效、实验室指标、急性生理与慢性健康(APACHEⅡ)评分等。临床疗效评价:依据《中国AP诊治指南》中制定的AP疗效评价标准,即经治疗后腹痛等临床症状及体征基本消失,各项实验室指标检测结果恢复至正常水平为“痊愈”;经治疗后腹痛等临床症状及体征改善,各项实验室指标检测结果恢复至正常水平70%以上为“有效”;经治疗后临床症状及体征未改善,甚至恶化为“无效”。临床总有效率=(痊愈例数+有效例数)/总例数×100.00%。APACHEⅡ评分:在入院时、治疗7d后进行评估,评分内容包括急性生理学、年龄、慢性健康状况等3个方面,3者得分相加,即最终得分;理论最高分为71分,分值越高表示病情越重。实验室检测:在入院时、治疗7d后抽取血液样本进行实验室检测。实验室指标包括血WBC、中性粒细胞(N)、TG、TC、尿素氮(BUN)、肌酐(Cr)、AMY,血清 IgA、IgG 和IgM及CD3、CD4 T细胞亚群等免疫功能指标,血清IL-10、IL-15、IL-18 水平及急性期 C 反应蛋白(CRP)水平。
1.4 统计学处理 应用SPSS 17.0统计软件。计量资料用表示,治疗前后比较采用配对样本t检验,P<0.05为差异有统计学意义。
2 结果
2.1 治疗后基本情况 经治疗,患者痊愈、有效、无效分别为 12、21、2 例,临床总有效率为 94.3%(33/35);腹痛缓解时间为(2.7±0.8)d,住院时间为(18.07±5.61)d。
2.3 治疗前后实验室一般指标比较 治疗7d后,35例 HAP 患者血 WBC、N、TG、TC、BUN、Cr、AMY 等指标均明显下降,差异均有统计学意义(均P<0.05),见表1。
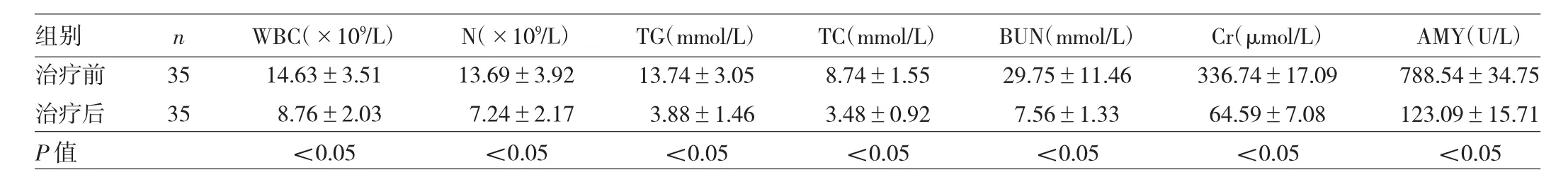
表1 35例HAP患者治疗前后实验室一般指标比较
2.4治疗前后免疫功能指标比较 治疗7d后,35例HAP患者各项免疫功能指标均明显升高,差异均有统计学意义(均 P<0.05),见表 2。
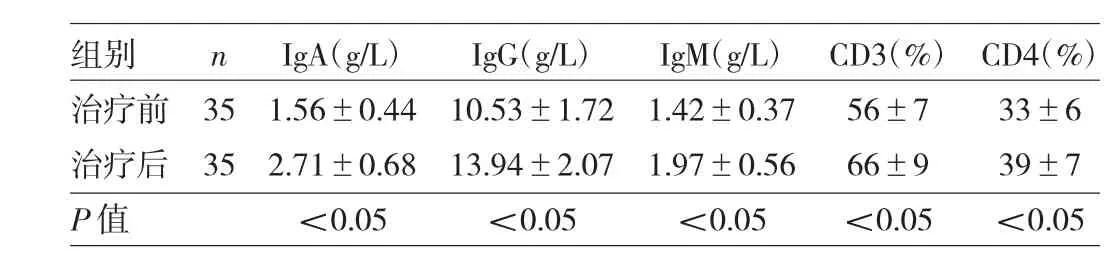
表2 35例HAP患者治疗前后免疫功能指标比较
2.5 治疗前后炎性因子指标比较 治疗7d后,35例HAP患者IL-15、IL-18及CRP均明显下降,IL-10明显升高,差异均有统计学意义(均P<0.05),见表3。
2.6 治疗前后APACHEⅡ评分比较 治疗7d后,35例HAP 患者 APACHEⅡ评分为(9.16±2.31)分,较入院时(21.36±6.08)分明显下降,差异有统计学意义(P<0.05)。

表3 35例HAP患者治疗前后炎性因子指标比较
3 讨论
HAP的发病机制较为复杂,高浓度的TG水平会使血液处于高凝状态,极易产生血栓;同时,血清内所积聚的大量脂质颗粒可使胰腺微血管阻塞,导致胰腺组织微循环障碍。此外,高浓度胰酯酶可导致游离脂肪酸增高,使机体发生酸中毒,激活胰酶原,加重胰腺炎症反应,导致血脂代谢障碍。通过传统的禁食、抗凝、胰岛素及降脂药物治疗,可以降低患者血脂水平,但起效慢、部分重症患者治疗效果差。临床研究表明血液净化可明显降低患者体内高浓度的TG水平,清除循环中的炎症因子,阻断全身炎性反应,改善患者病情及预后[5]。
本院采用血液灌流+血液透析组合型血液净化治疗 HAP,治疗 7d 后患者血 WBC、N、TG、TC、BUN、Cr、AMY及APACHEⅡ评分均明显下降;提示组合型血液净化可有效降低患者血清TG水平,改善肾功能,降低炎症细胞水平,减轻胰腺损伤,维持机体内环境的平衡。近年来研究表明 IL-1、IL-6、IL-8、IL-15、IL-18 等促炎因子和IL-2、IL-4、IL-10等抗炎细胞因子共同参与了HAP炎症反应的发生、发展[6-7]。研究表明HAP患者体内血清IL-15、IL-18水平升高与胰腺坏死、胰外器管功能障碍的发生关系密切,与胰腺炎症反应的严重程度呈正相关[8]。本研究结果表明,治疗7d后HAP患者血清IL-15、IL-18及CRP水平均明显下降,IL-10明显升高;提示组合型血液净化可持续清除患者体内的炎症因子,减轻全身炎性反应程度,阻断病情的持续发展。
HAP患者的高分解、高代谢状态极易导致机体出现负氮平衡,不利于病情发展。研究表明早期合理的营养支持可明显改善HAP患者的营养状态,改善预后[9]。ω-3多不饱和脂肪酸是从深海鱼油中提取的人体日常必需的脂肪酸,包含二十碳五烯酸(EPA)和二十二碳六烯酸(DHA);临床研究证实其可改善炎症性疾病患者的营养状态,增加淋巴细胞、抗原呈递细胞及NK细胞的细胞毒反应,调节机体免疫功能,从而达到维持抗炎促炎平衡状态的目的[10]。本组HAP患者在治疗早期放置空肠营养管,并给予大黄水煎液以促进胃肠排气、排便功能,待患者恢复排气、腹痛症状缓解后,给予添加ω-3多不饱和脂肪酸的早期强化肠内营养支持治疗。结果显示治疗7d后患者血清 IgA、IgG、IgM及CD3、CD4 T细胞亚群等免疫功能指标均明显升高;说明早期强化肠内营养有利于供给患者机体需要的能量,避免因高分解、高代谢状态出现的代谢紊乱,可以起到保护肠黏膜屏障功能的作用,并同时提高机体的免疫功能,更有利于有效清除患者体内的炎症因子,减轻全身炎性反应程度,阻断病情的持续发展。
综上所述,血液净化联合早期强化肠内营养支持治疗HAP,有利于减轻急性炎性反应,保护肠黏膜屏障功能,提高患者免疫功能,改善患者预后,可在临床推广应用。
[1] 张奕秉,潘杰,朱丽明,等.高脂血症性急性胰腺炎的临床特点和预后分析[J].重庆医学,2013,11(33):4030-4031,4033.
[2] 孙仁华,李茜.连续性肾脏替代治疗的研究进展[J].浙江医学,2012,34(2):75-78.
[3] 周锋伟.重症急性胰腺炎患者肠道菌群、肠道屏障功能变化及益生菌的干预效果[J].中国基层医药,2016,23(24):3753-3756.
[4] 赵波,张黎军.重症急性胰腺炎并发症患者的心率变异性[J].微循环学杂志,2016,26(4):46-49.
[5] 袁静泊,黄先玫,李小莉,等.妊娠合并急性胰腺炎对新生儿呼吸窘迫综合征的影响[J].浙江医学,2012,34(11):939-941.
[6] 李科,刘明华,张雷,等.连续性血液净化治疗联合乌司他丁对急性胰腺炎患者TLR4、血浆炎症因子及白介素的影响[J].现代生物医学进展,2017,17(12):2260-2263.
[7] 杨立新,杜丽川,刘欣,等.四种评分标准对高脂血症性急性胰腺炎病情和预后的评估作用[J].中华内科杂志,2016,55(9):695-699.
[8] 吐尔洪·阿布力克木,宋保林.鼻空肠营养在老年胆源性重症急性胰腺炎中的早期应用[J].中华普通外科学文献(电子版),2016,10(6):413-416.
[9] 王黎.早期肠内外营养对老年胰腺炎患者术后肠黏膜形态学变化的影响[J].中国老年学杂志,2016,36(12):2972-2973.
[10] 田涛,赵允召,黎介寿,等.n-3多不饱和脂肪酸抑制SphK1信号通路改善脓毒症的炎性反应[J].肠外与肠内营养,2016,23(5):309-313.
《浙江医学》对计量单位的要求
本刊执行GB 3100~3102-1993《量和单位》中有关量、单位和符号的规定及其书写规则,具体执行可参照中华医学会杂志社编写的《法定计量单位在医学上的应用》。注意单位名称与单位符号不可混用。组合单位符号中表示相除的斜线多于1条时应采用负数幂的形式表示,组合单位中斜线和负数幂亦不可混用,如ng/kg/min应采用ng·kg-1·min-1的形式,不宜采用ng/kg-1·min-1的形式。在叙述中应先列出法定计量单位数值,括号内写旧制单位数值;如果同一计量单位反复出现,可在首次出现时注出法定与旧制单位换算系数,然后只列法定计量单位数值。血压仍以mmHg表示。
本刊编辑部
10.12056/j.issn.1006-2785.2017.39.24.2017-213
325000 温州市中心医院消化内科
林介军,E-mail:zgwz005005@163.com
2017-02-06)
陈丹)

