腹腔镜联合胆道镜治疗胆管结石86例临床体会
苏 舒,展松子,高 骥
(1.宿州市第一人民医院,安徽 宿州,234000;2.南京医科大学第一附属医院)
·论 著·
腹腔镜联合胆道镜治疗胆管结石86例临床体会
苏 舒1,展松子1,高 骥2
(1.宿州市第一人民医院,安徽 宿州,234000;2.南京医科大学第一附属医院)
目的分析腹腔镜联合胆道镜治疗胆管结石的适用范围、操作要求及应用价值。方法回顾分析2014年10月至2016年12月收治的86例胆管结石患者的临床资料,其中胆囊结石合并胆总管结石76例,胆囊结石合并肝内外胆管结石10例。为患者行腹腔镜联合胆道镜治疗。结果86例均成功完成腹腔镜手术,无一例中转开腹。81例行腹腔镜胆囊切除、胆总管探查、T管引流术,5例行腹腔镜胆囊切除术、胆总管探查一期缝合术。手术时间95~160 min,平均(130.5±12.5) min;术中出血量20~200 ml,平均(40.0±8.2) ml;术后住院4~12 d,平均(5.8±1.2) d。术后无出血、胆管狭窄等并发症发生。1例患者发生胆漏,经腹腔引流后顺利出院。结论在严格的适应证、丰富的腹腔镜手术经验的前提下,应用腹腔镜联合胆道镜治疗胆管结石是安全、可靠的,具有良好的临床疗效。
胆管结石;腹腔镜检查;胆道镜检查
胆囊结石在我国属于多发、常见的胆道良性疾病。在临床上,腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)是治疗胆囊结石的金标准。而胆囊结石往往合并胆管结石[1]。腹腔镜技术发展初期胆管结石的治疗方法主要为开腹胆管切开探查取石[2]。随着科技的不断发展,尤其腹腔镜技术的发展进步及术者手术经验的积累,腹腔镜手术已逐步应用于胆管结石的治疗中。腹腔镜胆总管探查取石术(laparoscopic common bile duct exploration,LCBDE)根据术中情况行T管引流或一期缝合,正逐渐成为胆管结石的主要治疗方法[3]。2014年10月至2016年12月我院胆道外科为86例胆管结石患者行腹腔镜联合胆道镜治疗,手术顺利,疗效良好。现将结果报道如下。
1 资料与方法
1.1 临床资料 86例患者中男40例,女46例;19~66岁,平均(51.3±11.0)岁。临床表现为发热、上腹部胀痛,伴恶心呕吐等,部分患者胆管梗阻有黄疸表现。术前患者均经B超、MRCP或CT确诊为胆囊炎、胆囊结石、胆管结石,其中胆囊结石合并胆总管结石76例,胆囊结石合并肝内外胆管结石10例。胆囊结石直径0.5~2.0 cm,平均(1.1±0.3) cm。胆总管直径0.5~1.1 cm,平均(0.8±0.2) cm。12例有腹部手术史,其中6例为阑尾切除史,5例为剖宫产史,1例曾行疝修补术。
1.2 纳入与排除标准 纳入标准:(1)胆囊良性疾病合并胆管结石,如胆囊结石、胆囊息肉。(2)术前经B超、MRCP或CT检查提示肝内或肝外胆管结石。(3)肝外胆管结石,但结石较多、较大,内镜无法取出或需多次取石。(4)肝外胆管结石,有内镜治疗禁忌。排除标准:(1)胆囊或胆管恶性肿瘤。(2)有复杂的上腹部手术史、胆道手术史。(3)胆总管不扩张,直径lt;0.5 cm。(4)病灶局限于左半肝或左外叶,伴肝叶萎缩。(5)心肺功能不全。(6)胆肠内引流等胆道手术史。
1.3 手术方法 均采用四孔法施术。患者取仰卧位,全麻下于脐部上缘做1.5 cm切口,插入气腹针,注入CO2,压力维持在10~15 mmHg。腹腔镜下首先检查穿刺孔下方有无损伤,并探查全腹腔,主要检查解剖结构、有无粘连等,以评估腹腔镜手术的可行性。腹腔镜直视下分别在剑突下、右侧肋缘与锁骨中线、腋前线交点下方做切口。再次探查腹腔内有无其他合并疾病,重点排除肿瘤的可能。先行LC,首先钝性分离胆囊周围组织,仔细解剖分离胆囊三角处解剖结构,分离出胆囊管、胆囊动脉,见图1。确认胆囊管、肝总管、胆总管解剖结构无误后,离断胆囊动脉,逆行或顺行剥离胆囊,胆囊床充分止血。牵拉胆囊管,充分暴露肝门部,电凝钩于胆管前壁取1 cm左右的切口,见图2。经剑突下主操作孔置入胆道镜,沿胆管切口进入胆管内,检查肝内外胆管,见图3。首先处理胆总管下端,用取石网取净胆管主干道结石。胆道镜检查胆总管是否通畅。对于肝内胆管多发或巨大结石,先放置T管,用4-0薇乔线缝合固定T管,待术后胆道镜下进一步处理,见图4。对于单发或少量结石并完整取出者,结合术前影像学检查反复确认未发现残余结石,且胆总管注水通畅后,用3-0薇乔线缝合胆总管切口,行一期缝合术。生理盐水冲洗腹腔,吸尽擦干后再次确认胆囊三角结构,观察有无明显出血、胆漏,放置腹腔引流管。取出胆囊,清点纱布器械无误后,关闭气腹,固定T管及腹腔引流管,缝合切口。
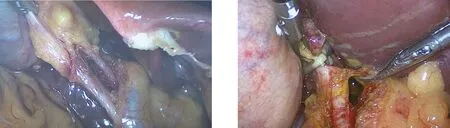
图1 解剖胆囊三角,分离胆囊管、胆囊动脉 图2于胆总管前壁切开胆管

图3 经切口置入胆道镜,探查肝内外胆管 图4 放置T管并缝合固定
2 结 果
本组86例均成功完成腹腔镜手术,无一例中转开腹;其中81例成功完成LC+LCBDE+T管引流术,5例行一期缝合术。手术时间95~160 min,平均(130.5±12.5) min;术中出血量20~200 ml,平均(40.0±8.2) ml;术后住院4~12 d,平均(5.8±1.2) d。放置T管的患者,术后胆道镜治疗时间为2.5~4.0个月,平均(3.5±0.1)个月。其中8例残余结石,均为胆囊结石合并肝内外胆管结石的患者,术后经胆道镜取石1~4次,平均(1.5±0.1)次。对于较大、较硬的结石,碎石后取出;患者拔除T管后均未发生窦道撕裂、胆漏、胆汁性腹膜炎等并发症。此外,1例一期缝合术患者术后出现胆漏,术后第1天经腹腔引流管引流出暗黄色胆汁样液体150 ml,但不伴有腹膜刺激征、发热等症状。B超检查提示胆囊窝处引流管附近积液,对症保守治疗,持续引流5 d后引流量逐渐减少至10 ml;术后第6天,患者无发热腹痛表现,B超提示胆囊窝处少量积液,拔除腹腔引流管,对症治疗,最终患者顺利出院。其余85例患者术后未出现胆漏、出血、胆管狭窄等并发症。术后随访86例患者1~4个月,平均(2.2±1.0)个月,均无出血、胆漏、胆管狭窄、切口感染等并发症发生。
3 讨 论
3.1 微创治疗方法 目前临床上胆管结石的外科治疗以切除胆囊、胆管切开取石为主。随着技术的不断发展、进步,手术方式呈现出多样化的发展趋势。主要治疗方法包括传统开腹手术、微创手术两类。前者主要指开腹胆囊切除术、胆总管切开取石、T管引流术,其中针对部分满足适应证的患者可行肝部分切除术。微创手术的具体方法更加多样化,主要包括:(1)腹腔镜联合胆道镜治疗。依据胆道镜的入路可再细分为经胆囊管胆道镜探查、经胆总管前壁胆道镜探查[4]。应用最多的为LCBDE,即于胆总管前壁切开,置入胆道镜,探查肝内外胆管。(2)腹腔镜联合十二指肠内镜序贯治疗。即LC联合内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)治疗。其中内镜治疗包括通过ERCP明确诊断,再通过十二指肠乳头球囊扩张术、内镜十二指肠乳头括约肌切开术或碎石术等取出结石。LC与ERCP的先后顺序可改变,但均存在一定的利弊。(3)腹腔镜、胆道镜联合十二指肠内镜。三镜联合手术对操作水平、硬件设施要求较高,临床开展较少。(4)腹腔镜肝叶切除术、经皮经肝胆道镜手术等。其中经皮经肝胆道镜手术的操作要求较高,且应用范围较局限。对于首次确诊的胆管结石患者,一般不适用;但对于有多次胆道手术史,尤其曾行胆肠内引流术或再次手术难度极大的患者,可考虑行经皮经肝胆道镜手术[5]。
3.2 LCBDE的局限性 LCBDE虽然手术适用范围不断扩展,但仍存在一定的局限性。结合相关文献,总结自身经验,我们认为LCBDE的局限性主要表现在:(1)胆总管直径≤6 mm的患者。胆总管直径较小,LCBDE手术难度增加。一方面胆道镜进入胆管内探查肝内外胆管的难度增加,不易操作。另一方面,胆总管较细行一期缝合容易造成胆管狭窄,故而选择行T管引流术,但同时要求T管直径较小,导致放置T管的难度增加。放置较细的T管,缝合固定时的难度也明显增加,T管容易脱落,造成胆漏等严重并发症[6]。本研究中1例患者的胆总管直径约为5 mm,放置14号T管。术中反复多次尝试,T管短臂修剪成片状后成功放置,用5-0薇乔线缝合固定,术后未出现胆漏、滑脱等。(2)合并肝内广泛多发结石,尤其病灶局限于某一肝叶,或病灶所在肝叶萎缩。术中难以取尽结石,容易造成结石残留。同时萎缩的肝叶存在恶变的可能,应予以切除[7]。此时LCBDE并非最佳选择,而应选择肝叶切除术,彻底去除病灶。(3)合并肝内胆管畸形或恶性肿瘤。此时,只取出结石并不能达到治愈的效果,应结合具体情况选择其他治疗方式。(4)有腹部手术史的患者,腹腔内粘连严重;尤其曾行胆道手术,肝门部解剖结构粘连严重,手术风险较大,不宜选择LCBDE。有学者指出对于部分曾行上腹部手术的患者可尝试行LCBDE,但对术者的腹腔镜技术及经验要求较严格。术中应根据具体情况,如出现大出血等,及时中转开腹[8]。(5)严重的急性化脓性胆管炎、急性胰腺炎患者,手术风险较大,应谨慎选择。(6)心肺功能较差,不能耐受气腹或手术应激的患者。对于以上患者不适合行LCBDE,可选择传统开腹手术或内镜ERCP治疗。对于胆总管较细、结石局限于肝外且数量较少的患者,行ERCP/内镜十二指肠乳头括约肌切开术可直接取出结石。对于急性发作的患者,行ERCP放置鼻胆管充分引流,缓解胆道梗阻、炎症,利于二期行LC与LCBDE[9]。
3.3 T管 LCBDE主要通过取石网篮取石,但部分患者胆管结石多发,分布较广,术中往往难以完全取净。此外,对于较大、较硬的结石,可适当延长胆总管切口,在助手辅助下将结石推挤出胆管。但更多的情况是较大、较硬的结石术中难以取出,需要碎石。但术中胆管碎石不容易操作,许多手术室也不配备胆道碎石仪。针对这些情况,优先选择放置T管,术后通过窦道行胆道镜检查取石、碎石。(1)T管的选择:主要结合术前影像学检查,根据术中探查胆总管直径决定。T管过细,虽容易放置,但不能可靠固定,容易造成滑脱、胆漏、T管堵塞等。(2)置入位置的选择:结合相关文献[10],我们认为选择胆总管切口时应尽量选择前壁,靠近胆囊管汇入口上方,视野较清晰,容易操作。同时胆囊管汇入胆总管处存在膨大,管径增大,也利于T管短臂的置入。(3)T管的修剪:不能将T管短臂修剪过短或过长,应结合术中情况决定,并注意预留侧孔。重点是保证T管可靠固定,避免术后滑脱。(4)T管的固定:首先确认T管短臂完全处于胆管内。部分胆管结石患者由于炎症刺激,胆管壁炎性增生,以及术中胆道镜多次反复进入胆管,导致术中将T管短臂置入胆管壁表面夹层[11]。术中应仔细辨认,可沿胆管纵轴移动T管,如果成功放置于胆管内,移动几乎没有阻力。如果放置于夹层内,则移动范围小,阻力较大,应谨慎查看。确认T管放置成功后,用可吸收缝线固定,我们选用4-0薇乔线缝合固定,注意避免缝合T管管壁。(5)T管在腹腔内的行程:这主要与体表引出位置、腹腔内T管长度有关[12]。关于体表引出位置,我们认为,为保证术后胆道镜经窦道顺利进入肝内外胆管,T管引出位置应选择在右锁骨中线与肋缘交点下方3~5 cm处。对于T管在腹腔内的长度,重点是要保证T管尽可能伸直,减少弯曲,这样利于术后窦道的形成及胆道镜的操作。
3.4 胆漏 不论行T管引流术抑或一期缝合术,胆漏都是LCBDE比较常见的术后并发症[13]。T管引流术出现的胆漏可见于拔T管前,也可见于拔管后。(1)拔T管前:主要考虑T管位置发生改变、T管滑脱或术中缝合固定不可靠。部分患者由于炎症较重导致胆管壁炎性增生,或术中胆道镜反复进入胆管导致管壁水肿,造成虽然术中缝合可靠,但术后炎症、水肿消退后缝合打结处张力减小,线结松动,造成胆漏。处理这种情况时,可充分利用T管,行T管造影可有效明确病情。及时调整T管位置,充分引流,必要时在ERCP下放置鼻胆管帮助引流胆汁,以促进瘘口愈合。如果T管完全滑脱,则需再次手术重新放置。(2)拔除T管后:其最主要的原因是窦道未形成或窦道撕裂等[12]。窦道未形成或形成不完整与许多因素有关,包括T管的材质、拔除的时机、既往史等。窦道撕裂主要系暴力拔除所致。对于T管拔除后出现的胆漏,患者症状较明显,拔除后数分钟内即可出现腹膜炎症状。并且通过窦道可用胆道镜观察到大网膜等腹腔内脏器,较易诊断。此时立即沿窦道口插入带有侧孔的导尿管,尝试插入胆道或瘘口附近。同时联系ERCP急诊放置鼻胆管引流,并准备急诊手术处理[14]。(3)一期缝合术后出现的胆漏:主要是缝合的问题。一期缝合有严格的适应证,且对术者镜下缝合技术要求较高。既要保证缝合打结的可靠性,又要避免打结过紧导致胆管狭窄。对于胆漏的处理,由于一期缝合术中常规于胆囊窝放置腹腔引流管,发生胆漏时,可见腹腔引流管中有胆汁样液体引出。一般只需充分、通畅引流并借助B超定期观察可治愈[15]。有时也可借助鼻胆管,缓解胆道压力,进一步引流胆汁,促进瘘口愈合。本研究中1例患者于LCBDE、一期缝合术后出现胆漏。术后第1天,经腹腔引流管引流出暗黄色胆汁样液体150 ml,但不伴有腹膜刺激征。B超检查提示胆囊窝处引流管附近积液。考虑胆总管缝合处渗漏,引流管位于瘘口附近,遂对症保守治疗,持续充分引流,引流量逐渐减少至10 ml。术后第6天拔除腹腔引流管,患者顺利出院。术后随访1个月未出现腹痛、胆漏等情况。
随着微创技术的不断进步,微创理念逐渐受到青睐,胆管结石的治疗也步入微创时代。LCBDE具有创伤小、康复快、美观的优点,同时也有其自身的适应证及可能伴随的相关并发症。因此,在熟练掌握腹腔镜技巧、严格把握适应证的前提下,腹腔镜联合胆道镜治疗胆管结石的是安全、可靠的,应成为胆管结石的首选方法。
[1] 黄志强,黄晓强,宋青.黄志强胆道外科手术学[M].2版.北京:人民军医出版社,2010:290-332.
[2] 于江涛,黄强,王军.腹腔镜胆道探查术与传统开腹手术治疗胆囊结石合并胆总管结石的临床价值比较[J].安徽医科大学学报,2012,47(5):615-617.
[3] 周新红,胡明道,黄明,等.LC联合EST与LC联合LCBDE治疗胆囊结石并胆总管结石的疗效比较[J].肝胆胰外科杂志,2012,24(3):192-194.
[4] Zhu JG,Guo W,Han W,et al.Laparoscopic Transcystic Common Bile Duct Exploration in the Elderly is as Effective and Safe as in Younger Patients[J].J Laparoendosc Adv Surg Tech A,2017,27(1):48-52.
[5] 薛鸿鹏,祝喜萍,李强.经皮经肝胆道镜治疗肝内外胆管结石的临床观察[J].中国校医,2012,26(2):120-121.
[6] Quaresima S,Balla A,Guerrieri M,et al.A 23 year experience with laparoscopic common bile duct exploration[J].HPB (Oxford),2017,19(1):29-35.
[7] Choi NK,Kim KH,Jung DH,et al.Laparoscopic liver resection for hepatocellular carcinoma:a three-year study of 57 Patients[J].Hepatogastroenterology,2013,60(121):144-148.
[8] Gui L,Liu Y,Qin J,et al.Laparoscopic Common Bile Duct Exploration Versus Open Approach in Cirrhotic Patients with Choledocholithiasis:A Retrospective Study[J].J Laparoendosc Adv Surg Tech A,2016,26(12):972-977.
[9] 唐辉蓉,张家骅,廖陈,等.EST+ENBD对急性梗阻性化脓性胆管炎的治疗意义[J].中国当代医药,2013,20(23):62-63.
[10] 祝平,詹银楚.腹腔镜胆总管探查术治疗胆总管结石85例疗效分析[J].肝胆胰外科杂志,2013,25(1):59-61.
[11] 包蔚雷,顾卯林.胆总管探查T管引流术后并发症发生的原因及处理[J].肝胆胰外科杂志,2016,28(5):419-420.
[12] 高骥,白剑峰.胆管结石术后胆道镜诊治的临床体会(附592例报告)[J].腹腔镜外科杂志,2016,21(5):351-354.
[13] Lee HM,Min SK,Lee HK.Long-term results of laparoscopic common bile duct exploration by choledochotomy for choledocholithiasis:15-year experience from a single center[J].Ann Surg Treat Res,2014,86(1):1-6.
[14] Phillips E,Berci G,Barber K,et al.The Role of Choledochoscopy:The Eternal Problem of How to Remove a CBD Stone[J].Surg Innov,2015,22(5):540-545.
[15] 孙长华,白剑峰.腹腔镜胆总管切开取石一期缝合术75例临床分析[J].腹腔镜外科杂志,2014,19(5):325-327.
2017-03-10)
(英文编辑:程玉刚)
Laparoscopycombinedwithcholedochoscopyforcholangiolithiasis:clinicalexperienceof86cases
SUShu1,ZHANSong-zi1,GAOJi2.
1.DepartmentofHepatobiliarySurgery,FirstPeople’sHospitalofSuzhou,Suzhou234000,China;2.FirstAffiliatedHospital,NanjingMedicalUniversity
Objective:To analyze the indication,operating requirements and application value of laparoscopy combined with choledochoscopy for cholangiolithiasis.MethodsThe clinical data of 86 cholangiolithiasis patients from Oct.2014 to Dec.2016 were retrospectively analyzed,including 76 cases of cholecystolithiasis complicated with choledocholithiasis and 10 cases of cholecystolithiasis complicated with intra- and extra-hepatic bile duct calculi.All patients underwent laparoscopy combined with choledochoscopy.ResultsAll cases were successfully performed without conversion to open surgery.Of all cases,81 cases were treated with laparoscopic cholecystectomy and common bile duct exploration with T tube drainage.The other 5 cases were treated with laparoscopic cholecystectomy and common bile duct exploration with primary suture.Average operative time was (130.5±12.5) min (range,95-160 min);blood loss was (40.0±8.2) ml (range,20-200 ml);postoperative hospital stay was (5.8±1.2 ) d (range, 4-12 d).No bleeding or bile duct stricture occurred.One patient suffered from bile leakage and was discharged from hospital after drainage.ConclusionsOn the basis of strict indications and sufficient laparoscopic skills,laparoscopy combined with choledochoscopy is safe and reliable with good clinical efficacy in the treatment of cholangiolithiasis.
Cholangiolithiasis;Laparoscopy;Choledochoscopy
1009-6612(2017)11-0842-05
10.13499/j.cnki.fqjwkzz.2017.11.842
苏 舒(1984—)男,安徽省宿州市第一人民医院肝胆外科主治医师,主要从事肝胆外科及微创外科的研究。
R657.4
A

