甲状腺癌咽旁/咽后淋巴结转移的临床诊治与预后分析
楼建林 郭良 赵佳正 郑伟慧 韩春 谭向荣 赵坚强 梁忠
甲状腺癌咽旁/咽后淋巴结转移的临床诊治与预后分析
楼建林 郭良 赵佳正 郑伟慧 韩春 谭向荣 赵坚强 梁忠
目的 探讨甲状腺癌咽旁/咽后淋巴结转移的临床特点、治疗方法与预后。方法 回顾性分析2007年1月至2016年12月因咽旁/咽后淋巴结转移行手术治疗的28例甲状腺癌患者的临床资料,总结其临床病理与手术治疗特点及预后情况。其中男10例,女18例;年龄20~78岁,中位年龄55岁。5例为初治患者,23例为再次治疗患者(其中15例有侧颈部淋巴结清扫史)。采用Kaplan-Meier法分析患者生存状况,采用log-rank检验对患者5年生存率进行单因素分析。结果 16例转移淋巴结位于鼻咽部或口咽部水平(舌骨平面以上),12例转移淋巴结位于喉咽部水平(舌骨平面以下)。所有患者均经颈部切口入路达根治性切除。全组患者术后出现局部或颈部淋巴结复发5例,出现咽旁淋巴结复发2例,伴远处转移8例。随访中死亡5例,其中1例死于肺转移,3例死于颈部肿瘤进展,1例死于恶病质,5年累积生存率82.5%。单因素分析显示,咽旁/咽后淋巴结转移的部位对生存率的影响有统计学意义(P<0.05)。结论 甲状腺癌咽旁/咽后淋巴结转移虽然病期较晚,但通过积极治疗,预后仍较好。颈部切口入路手术切除是其主要治疗手段。喉咽部水平(舌骨平面以下)转移者预后相对较差。
甲状腺癌 咽旁淋巴结 淋巴结转移 外科手术 颈淋巴结清扫术
甲状腺癌发病率逐年上升,一般预后良好,长期生存率高,但易出现颈部淋巴结转移,常是治疗失败的主要原因[1]。甲状腺癌咽旁/咽后淋巴结转移在临床上比较少见,容易被忽视,且治疗难度较大,目前还缺乏较大样本的系统研究。笔者回顾性分析近年来本院收治的咽旁/咽后淋巴结转移并行手术治疗的甲状腺癌患者的临床资料,总结其临床病理与手术治疗特点及预后情况,现报道如下。
1 资料和方法
1.1 一般资料 选择2007年1月至2016年12月因咽旁/咽后淋巴结转移行手术治疗的甲状腺癌患者28例,其中男10例,女18例;年龄20~78岁,中位年龄55岁。初治患者5例,病史1个月~15年,其中临床表现为颈部肿块4例、声音嘶哑1例。再次治疗患者23例(15例有侧颈部淋巴结清扫史),距离第一次手术时间1个月~26年,中位时间7年,其中表现为吞咽或呼吸困难8例、颈部肿块2例、声音嘶哑2例、口咽部肿块1例,另外10例为随访中发现。23例再次治疗患者中,15例有1次甲状腺癌手术史,2例有2次手术史、3例有3次手术史、2例有4次手术史,另外1例有7次手术史;其中本院首次手术后3例,外院手术后20例。咽旁/咽后淋巴结转移手术治疗前,有外放疗史3例,放疗剂量48~70Gy;有131I同位素治疗史12例,131-碘化钠溶液口服1~3 次,总剂量为 100~400mCi。
1.2 方法
1.2.1 术前检查 所有患者术前均行全面的体格检查,采用美国通用电气公司E8诊断仪行彩色多普勒超声检查、增强CT或MRI、喉镜/鼻咽镜等辅助检查;部分患者行细针穿刺或喉镜/鼻咽镜下活检明确诊断。
1.2.2 手术方式 所有患者均采用颈部切口入路达根治性切除。(1)转移淋巴结位于鼻咽部或口咽部水平(舌骨平面以上):利用颈淋巴结清扫切口,向上翻起或切除颌下腺后游离二腹肌深面,在二腹肌深面进入咽旁间隙;游离颈内动脉和颈外动脉(颌外动脉)内侧,用拉钩将血管向外侧牵拉并保护,由此显露手术操作空间,切除咽旁淋巴结;本组中有1例因甲状腺髓样癌淋巴结广泛转移、浸润,肿瘤上界暴露困难,术中行下颌骨离断。(2)淋巴结位于喉咽部水平(舌骨平面以下):术中细致分离喉咽部黏膜,常为黏膜下外压性改变,可在完整切除肿瘤的同时保留咽腔黏膜完整性,无需修复;如肿瘤侵犯黏膜层或突入喉咽腔内,则需切除喉咽部黏膜造成咽腔黏膜缺损,必要时行皮瓣修复。
1.2.3 随访 采用电话、门诊复查等方式对所有患者进行随访,截止2017年3月,随访5~121个月,中位随访期为48个月。
1.3 统计学处理 采用SPSS 19.0统计软件,采用logrank检验进行单因素分析,生存分析采用Kaplan-Meier法。P<0.05为差异有统计学意义。本研究中生存时间定义为从确诊咽旁/咽后淋巴结转移并行手术治疗开始计算,以月为单位。
2 结果
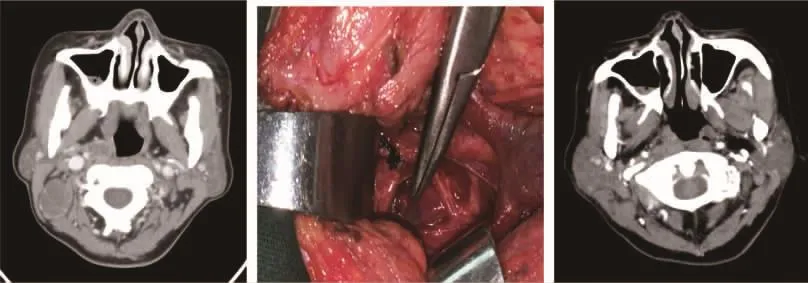
图1 甲状腺癌咽旁淋巴结转移,主体上界位于鼻咽部水平[患者女性,47岁。CT提示甲状腺乳头状癌伴右颈部及右侧鼻咽旁淋巴结转移(图1a),首次治疗经颈部颌下入路行双侧甲状腺癌根治术+右侧颈淋巴结清扫术及咽旁淋巴结切除术(图1b),术后复查CT提示咽旁淋巴结已切除(图1c)]
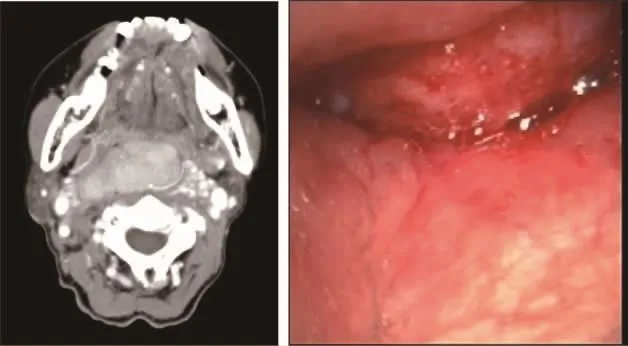
图2 甲状腺癌咽后淋巴结转移,主体位于口咽部水平 [患者女性,73岁。甲状腺乳头状癌2次术后4年,进食困难1个月,发现咽后淋巴结转移(图2a),喉镜示口咽部黏膜隆起性病变,完全堵塞咽腔(图2b),行口咽、喉咽后壁肿瘤广切+全喉切除+胸大肌皮瓣转移修复术]
2.1 术前检查结果 本组患者中,7例由CT检查发现,2例由PET-CT检查发现,1例由同位素治疗后碘扫描发现。11例行术前细针穿刺或喉镜/鼻咽镜下活检明确为甲状腺癌转移。根据CT影像分析,其中转移淋巴结4例主体上界达鼻咽部水平,典型病例见插页图1;12例主体位于口咽部水平,典型病例见插页图2;12例主体位于喉咽部水平,典型病例见插页图3、4。
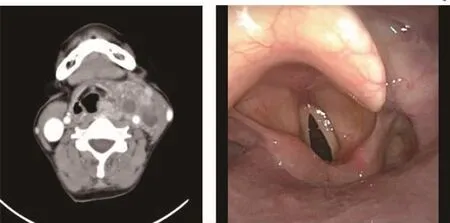
图3 甲状腺癌咽后淋巴结转移,主体位于喉咽部水平 [患者女性,58岁。甲状腺滤泡癌伴左侧颈部及咽后淋巴结转移、伴颈内静脉脉管瘤栓(图3a),喉镜提示左侧梨状窝后壁黏膜外压改变(图3b),行双侧甲状腺癌根治术+左侧颈淋巴结清扫术及咽后淋巴结切除术,术中保留梨状窝黏膜完好]

图4 甲状腺癌咽后淋巴结转移,主体位于喉咽部水平[患者男性,49岁。甲状腺乳头状癌3次术后2次131I治疗后3年,右侧咽后淋巴结转移累及梨状窝(图4a),喉镜提示肿瘤累及喉咽腔内(图4b),行咽后淋巴结切除及受累梨状窝切除,咽腔缺损予以拉拢缝合(图4c、图 4d)]
2.2 手术结果 本组中2例行全喉切除,2例行部分喉切除,共7例行气管切开。6例喉咽腔黏膜完整,3例喉咽腔黏膜受累,切除后直接拉拢缝合,3例喉咽腔黏膜缺损较大,行胸大肌皮瓣转移修复。全组患者术中出血10~600ml,中位出血量约 50ml,4例术中行输血治疗。有11例患者在咽旁/咽后淋巴结手术治疗同期行甲状腺癌原发灶手术,其中5例为初治患者,6例为再次治疗患者;25例同期行侧颈淋巴结清扫术。
2.3 临床病理特点 本组患者中除3例为T1/T2病变,其余25例均为T3/T4病变,所有患者均伴侧颈部淋巴结转移。肿瘤(包括咽旁/咽后淋巴结、原发病灶及颈部淋巴结)共累及喉返神经20例,颈内静脉14例,副神经9例,颈总或颈外动脉7例,迷走神经3例,交感神经3例,舌下神经3例,喉咽6例,喉4例。咽旁/咽后淋巴结转移数1~2枚,转移淋巴结最大径1.5~5.5cm,平均2.5cm;甲状腺原发病灶分期T1 2例,T2 1例,T3 2例,T4 23例。肿瘤病理类型:甲状腺乳头状癌24例,滤泡癌2例,髓样癌2例。所有患者均伴侧颈部淋巴结转移,就诊时合并有肺转移4例,合并有肺、纵隔转移1例。术后5例患者行131I同位素治疗,1~2次,总剂量为100~250mCi;其余患者定期复查随访。
2.4 术后并发症 术后出血2例,行再次清创止血术;术后咽瘘1例,经局部换药后愈合。
2.5 随访结果 本组28例患者中,共5例出现局灶区或颈部淋巴结复发,2例出现咽旁淋巴结复发,8例伴随远处转移(其中5例术前即有远处转移)。随诊发现死亡5例,其中1例死于肺转移,3例死于颈部肿瘤进展,1例死于恶病质。
2.6 影响患者5年生存率的单因素分析 见表1。
由表1可见,患者总的5年累积生存率为82.5%,咽旁/咽后淋巴结转移的部位对患者生存率的影响有统计学意义(P<0.05)。
3 讨论
咽旁/咽后淋巴结位于颊咽筋膜与椎前筋膜之间的咽旁/咽后间隙内,上起颅底枕骨部,下达第一、二胸椎平面,可通入食管后的纵隔,两侧为颈动脉鞘。从解剖学特点和临床资料来看,鼻咽癌最易发生咽旁/咽后淋巴结转移,其次为口咽癌、下咽癌、食管癌、甲状腺癌等[2-4]。甲状腺癌既可以通过颈内静脉链淋巴结转移入咽旁间隙,也可以从甲状腺上极的淋巴通路通过咽后间隙转移到咽旁。甲状腺癌咽旁/咽后淋巴结转移在临床上比较少见,文献报道转移率为0.43%~2.5%[5-6]。虽然通常病期较晚,治疗难度较大,但经过充分的术前评估和准备,积极的手术治疗,预后仍然较好[7-8]。
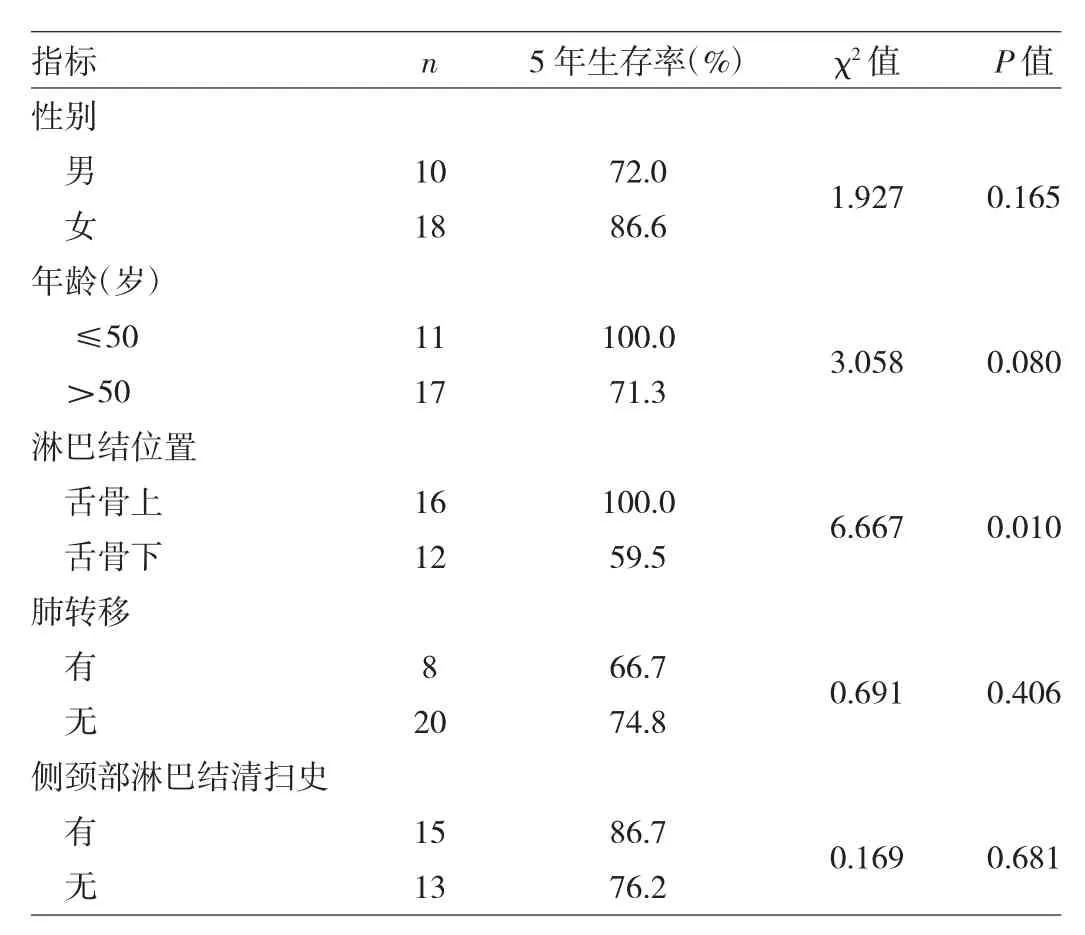
表1 影响患者5年生存率的单因素分析
3.1 甲状腺癌咽旁/咽后淋巴结转移的临床病理特点 甲状腺癌总体发病率男女比例约为1∶3,本组28例患者中男女比例为 10:18,与向俊等[7]报道(5∶8)相似,可能男性甲状腺癌相对中晚期患者较多,生物学行为较差,更易发生咽旁/咽后淋巴结转移。本组中5例为初治患者,23例为再次治疗患者。初治患者通常病史较长,伴有颈部淋巴结广泛转移;再次治疗患者距离第一次手术中位时间约7年,局部晚期且伴颈淋巴结转移患者容易出现咽旁/咽后淋巴结转移。转移淋巴结如位于咽喉部水平,可有吞咽或呼吸困难等症状,如位于口咽部或鼻咽部水平,早期常常无明显症状,可由随访中影像学检查发现。本组中23例为局部T4期病变,所有患者均伴侧颈部淋巴结转移,5例就诊时合并有远处转移,3例治疗后出现远处转移。由此可见,局部晚期、伴有侧颈部淋巴结转移、病史较长、反复多次治疗患者为咽旁/咽后淋巴结转移的高危因素,男性比例相对较高,咽旁/咽后淋巴结转移者易出现远处转移。
3.2 甲状腺癌咽旁/咽后淋巴结转移的影像学表现与诊断 咽后淋巴结位置隐蔽,且数目较少,多在2~5mm左右,超声对咽旁/咽后淋巴结的诊断价值有限,一般检查不易发现。术前评估主要依据CT或MRI等影像学检查,但咽后间隙淋巴结转移阳性的影像指征尚无单独的标准[4]。甲状腺癌常伴随侧颈部淋巴结转移,其淋巴结形态和特点与原发肿瘤和颈部的转移淋巴结有一致性,可以伴有不同程度增强、液化及钙化,包膜一般完整,外侵较少见。需与唾液腺来源肿瘤、神经源性肿瘤、头颈部黏膜鳞癌转移相鉴别,必要时可经颈部或经口超声引导下细针穿刺检查明确诊断[7,9]。本组23例再次治疗患者中13例有吞咽或呼吸困难、颈部肿块、声音嘶哑、咽部肿块等临床症状,另外10例为随访中影像学检查发现,11例行术前细针穿刺或喉镜/鼻咽镜下活检明确为甲状腺癌转移。由此可见,影像学评估对于甲状腺癌咽旁/咽后淋巴结转移具有重要作用,尤其对于侧颈部淋巴结广泛转移或者有颈淋巴清扫手术史的患者,术前评估与术后随访中应加强增强CT、MRI等影像学检查[10]。笔者认为,对于侧颈部淋巴结广泛转移患者,CT扫描应上至颅底,下至胸部,以同时了解咽旁/咽后淋巴结转移与肺部转移情况;对于咽旁/咽后淋巴结转移患者,应加做冠状位CT与MRI检查,以充分评估转移部位、范围、周围浸润等情况。
3.3 甲状腺癌咽旁/咽后淋巴结转移的治疗 从淋巴结转移的特点与手术方式的差异来看,将咽旁/咽后淋巴结转移分2类:鼻咽部或口咽部水平(舌骨平面以上)、喉咽部水平(舌骨平面以下)。对于舌骨平面以上的转移淋巴结,治疗难点在于肿瘤位置深,上界高,通常位于颈动脉内侧、下颌骨深面。文献报道对于咽旁淋巴结的处理,有腮腺入路、颈下颌骨入路、口腔入路等。但下颌骨离断或部分切除手术创伤较大,手术并发症风险高,甲状腺癌的咽旁淋巴结转移通常恶性度低,浸润性不强,淋巴结包膜外侵犯较少,与血管无粘连,易分离。本组患者利用颈清扫切口,采用颈侧颌下入路,一般不需要离断下颌骨,方便易行且效果良好,可以安全、完整地切除肿瘤。当然,术前应充分评估,并做好下颌骨离断准备,术中严密止血,术后注意引流通畅。本组患者中有4例晚期患者术中输血,2例因术后引流不畅出现迟发性出血,1例甲状腺髓样癌患者咽旁淋巴结广泛转移,浸润性强,不得已行下颌骨离断,肿瘤切除后钛板复位修复。总体而言,经颈侧颌下入路手术切除甲状腺癌咽旁/咽后转移淋巴结安全、有效,是其主要治疗手段。
近年来,文献报道经口入路腔镜下或机器人手术对于咽旁间隙肿瘤的治疗,可避免颈部切口,创伤小,安全有效[11-15]。但上述研究均为小样本或个例报道,笔者认为,对于甲状腺癌咽旁/咽后淋巴结转移的治疗,有待进一步探讨。因为多数患者需同期行甲状腺原发病灶区和侧颈淋巴结清扫手术,不但不能减少创伤,反而容易造成口腔或口咽部黏膜损伤,甚至与颈部创面贯通。当然,对于经充分评估无原发灶与颈部淋巴结复发的孤立性咽旁淋巴结转移病灶,为避免颈部瘢痕增加手术难度,可尝试经口入路手术;对于颈侧颌下入路的咽旁间隙肿瘤切除手术,部分患者暴露有一定困难,也可尝试引入腔镜辅助,以改善手术空间和视野,提高操作安全性,从而减少术中出血和手术并发症[6]。
对于喉咽部水平(舌骨平面以下)的转移淋巴结,文献罕见报道。治疗难点在于喉咽部黏膜的评估与处理及咽喉部功能的保留。这类患者往往需要充分的术前评估与一定的手术设计能力,特别是再次治疗患者,术前应行喉镜/鼻咽镜等检查,了解咽喉部黏膜浸润情况,同时了解声带活动情况。由于甲状腺癌一般恶性度低,浸润性不强,咽喉部黏膜有时为外压性改变,术中不要轻易牺牲喉咽部黏膜,可沿转移淋巴结包膜与喉咽黏膜之间的间隙,完整切除肿瘤,且保留喉咽黏膜的完整。当然,如肿瘤局部侵犯喉咽黏膜,甚至侵入喉咽腔内,则需切除部分喉咽黏膜,小的缺损可直接拉拢缝合,如缺损过大,则需行皮瓣修复。甲状腺癌可同时侵犯喉,由于喉软骨支架的屏障作用,肿瘤很少直接浸润至喉腔内,所以需在切除肿瘤的同时尽量保留喉功能;但如肿瘤侵犯入喉内,需按照喉癌手术原则,行部分喉切除甚至全喉切除。本组12例患者中6例喉咽腔黏膜完整,3例喉咽腔黏膜受累,切除后直接拉拢缝合,3例喉咽腔黏膜缺损较大,行胸大肌皮瓣转移修复;同时,本组中2例不得已行全喉切除,2例行部分喉切除,其余患者喉腔无受累。另一方面,由于咽旁/咽后淋巴结转移患者病期较晚,且远处转移率高,对于甲状腺癌加强局部手术治疗的同时,也不能忽视131I同位素治疗的重要性。本组患者中有20例为外院手术后,且距离首次手术时间较长(最长达26年),难以确保首次治疗原则上的一致性。但经本院补充治疗后,均达到了甲状腺局灶区及颈部、咽旁/咽后淋巴结的根治性切除。一般认为,同位素治疗对于甲状腺癌淋巴结转移的治疗敏感性较差,所以一旦发现咽旁/咽后淋巴结转移,应首选手术治疗,即使部分患者已有远处转移。本组患者中有12例在咽旁/咽后淋巴结转移治疗前有131I同位素治疗史,另5例在术后行同位素治疗。对于局部晚期、颈部淋巴结广泛转移的患者、或有咽旁/咽后淋巴结转移倾向的高危患者,甲状腺癌术后常规行131I同位素治疗能否预防或减少咽旁/咽后淋巴结转移,有待进一步研究。
3.4 甲状腺癌咽旁/咽后淋巴结转移的预后分析 甲状腺癌的整体预后良好,病史较长、淋巴结广泛转移、或者经反复多次治疗的患者容易出现咽旁/咽后淋巴结转移,这类患者远处转移率较高,本研究中肺转移率达到28.6%(8/28),随访中1例患者死于肺转移,但肺转移并非影响预后的主要因素。甲状腺癌咽旁/咽后淋巴结转移虽然病期较晚,但经过积极治疗,术后5年累积生存率仍有82.5%。单因素分析显示,咽旁/咽后淋巴结转移的部位对于预后的影响有统计学意义。临床上出现喉咽部水平(舌骨平面以下)咽旁/咽后淋巴结转移时,常涉及咽喉部重要器官,影响呼吸、发音与进食等功能,手术范围与治疗难度较大,整体预后不如舌骨平面以上淋巴结转移的患者。本组病例中,死亡患者出现咽旁/咽后淋巴结转移时年龄均>50岁,提示50岁以上患者可能预后较差,但本组研究中统计学分析差异无统计学意义,有待积累更多病例行进一步研究。
[1]楼建林,郑伟慧,韩春,等.甲状腺乳头状癌择区性颈淋巴清扫的争议和研究进展[J].肿瘤学杂志,2015,21(6):449-453.
[2]张有望,黄雅芳,应红梅,等.经口腔超声引导穿刺检查在恶性肿瘤疗后咽后间隙淋巴结肿大和咽旁间隙肿块中的临床价值[J].中华放射肿瘤学杂志,2015,24(4):427-430.
[3]郑雅娟,袁宏钧,仲妙春,等.分化型甲状腺癌颈部淋巴结转移相关因素分析[J].浙江医学,2013,35(5):361-363.
[4]徐伟,吕正华,邹纪东,等.咽后淋巴清扫术在晚期下咽鳞状细胞癌治疗中的初步探讨[J].中华耳鼻咽喉头颈外科杂志,2014,49(7):553-557.
[5]Wang XL,Xu Z G,Wu YH,et al.Surgical management of parapharyngeal lymph node metastasis of thyroidcarcinoma:a retrospective study of 25 patients[J].Chin Med J(Engl),2012,125(20):3635-3639.
[6]Giordano L,Pilolli F,Toma S,et al.Parapharyngeal metastases from thyroid cancer:surgical management of two cases with minimally-invasive video-assisted technique[J].Acta OtorhinolaryngolItal,2015,35(4):289-292.
[7]向俊,李端树,沈强,等.甲状腺乳头状癌咽旁淋巴结转移13例分析[J].中国实用外科杂志,2014,34(10):978-980.
[8]Togashi T,Sugitani I,Toda K,et al.Surgical management of retropharyngeal nodes metastases from papillary thyroid carcinoma[J].World J Surg,2014,38(11):2831-2837.
[9]Fornage B D,Edeiken B S,Clayman G L.Use of transoralsonography with an endocavitary transducer in diagnosis,fine-needle aspiration biopsy,and intraoperative localization of retropharyngealmasses[J].Am J Roentgenol,2014,202(5):481-486.
[10]Hartl D M,Leboulleux S,Vélayoudom-Céphise F L,et al.Management of retropharyngeal node metastases from thyroid car-cinoma[J].World Journalof Surgery,2015,39(5):1274-1281.
[11]Nguyen N P,Vock J,Vinh-Hung V,et al.Effectiveness of prophylactic retropharyngeallymph node irradiation in patients with locally advanced head and neck cancer[J].BMC Cancer,2012,12(1):253.
[12]Moore M W,Jantharapattana K,Williams M D,et al.Retropharyngeal lymphadenectomy with transoral robotic surgery for papillary thyroid cancer[J].J Robot Surg,2011,5(3):221.
[13]Kainuma K,Kitoh R,Yoshimura H,et al.The first report of bilateral retropharyngeal lymph node metastasis from papillary thyroid carcinoma and review of the literature[J].Acta Otolaryngol,2011,131(12):1341-1348.
[14]Goepfert R P,Liu C,Ryan W R.Trans-oral robotic surgery and surgeon-performed trans-oral ultrasound for intraoperative location and excision of an isolated retropharyngeallymph node metastasis of papillary thyroid carcinoma[J].Am J Otolaryngol,2015,36(5):710-714.
[15]Givi B,Troob S H,Stott W,et al.Transoral robotic retropharyngealnode dissection[J].Head Neck,2016,38:981-986.
Parapharyngeal/retropharyngeal lymph node metastasis from thyroid carcinoma and its relation to treatment and prognosis of patients
LOU Jianlin,GUO Liang,ZHAO Jiazheng,et al.Department of Head and Neck Surgery,Zhejiang Cancer Hospital,Hangzhou 310022,China
Objective To analyze parapharyngeal/retropharyngeal lymph node metastasis from thyroid carcinoma and its relation to treatment and prognosis of patients. Methods Clinical data of 28 thyroid carcinoma patients with parapharyngeal or retropharyngeal lymph nodes metastasis admitted between January 2007 and December 2016 were analyzed retrospectively.There were 10 males and 18 females with a median age of 55 years(20-78 years).There were 5 newly diagnosed cases and 23 cases receiving thyroidectomy previously(including 15 cases with neck dissection).SPSS 19.0 software was used for data procession,Kaplan-Meier method used to survival analysis,Log-rank test used for single factor analysis. Results Sixteen cases had metastatic lymph nodes above the nasopharyngeal or oropharyngeal level(above the hyoid plane),12 cases had metastatic lymph nodes under the laryngeal pharynx level(below the hyoid plane).All patients had lesion resected via the transcervical approach.Five cases developed local or neck lymph nodes recurrence,2 cases developed pharyngeal lymph node recurrence,8 cases developed distant metastasis.Five cases died,including 1 from pulmonary metastasis,3 from cervical tumor progress and from cachexia.The overall 5-year survival rate was 82.5%. Conclusion The prognosis of thyroid carcinoma patients with parapharyngeal or retropharyngeal lymph node metastasis can be still good after active treatment.Metastasis lymph nodes below the hyoid plane level may indicate poor prognosis.
Thyroid carcinoma Parapharyngeal lymph node Lymph node metastasis Surgery Neck dissection
10.12056/j.issn.1006-2785.2017.39.22.2017-1648
浙江省医药卫生科技计划项目(2015KYA036、2017KY029)
310022 杭州,浙江省肿瘤医院头颈外科
郭良,E-mail:1720830580@qq.com
2017-07-11)
马雯娜)

