谷氨酰胺肠内营养在急性胰腺炎治疗中的疗效分析
赵忠英,李亚兰,张 旭
(四川省广汉市人民医院消化内科,四川 德阳 618300)
谷氨酰胺肠内营养在急性胰腺炎治疗中的疗效分析
赵忠英,李亚兰,张 旭
(四川省广汉市人民医院消化内科,四川 德阳 618300)
目的探讨谷氨酰胺肠内营养在急性胰腺炎治疗中的疗效。方法2015年6月至2016年6月入院的80例急性胰腺炎患者,按随机数字表法分为两组,对照组24例给予常规肠内营养,试验组26例加用谷氨酰胺,比较两组患者治疗前后相关临床指标、治疗效果、相关临床事件、住院周期与费用。结果实验组干预后白蛋白(Alb)、前白蛋白(PA)与转铁蛋白(TRF)水平显著高于对照组,谷丙转氨酶(ALT)、谷草转氨酶(AST)、高敏C反应蛋白(hsCRP)、肿瘤坏死因子α(TNF-α)、白介素1β(IL-1β)、白介素6(IL-6)与白介素8(IL-8)水平显著低于对照组;APACHEⅡ评分、CT评分、住院周期、费用、感染率及并发症发生率明显低于对照组(P< 0.05)。结论谷氨酰胺肠内营养在急性胰腺炎治疗中的疗效显著,可缩短治疗时间,节省医疗费用。
谷氨酰胺;肠内营养;急性胰腺炎;治疗效果
急性胰腺炎属于临床急症,并发症发生率高,可伴发全身炎症反应综合征与多脏器功能障碍综合征,死亡率达5%~10%[1]。营养支持可纠正机体营养状态,修正负氮平衡,使患者更快进入恢复期,在临床上已广泛应用[2]。有研究指出[3],谷氨酰胺在肠内营养干预中发挥重要作用,可明显提高治疗效果,本研究探讨谷氨酰胺肠内营养在急性胰腺炎治疗中的疗效,现报道如下。
1 资料与方法
1.1一般资料2015年6月至2016年6月我院收治的80例急性胰腺炎患者,均符合2002年曼谷世界胃肠大会胰腺炎工作组制定的急性胰腺炎诊断标准[4],APACHEⅡ评分>8分,且经腹部CT确诊,排除:①白血病、淋巴瘤HIV阳性或接受器官移植后患者;②长期激素或化疗史患者;③继发性胰腺炎患者。按随机数字表法分为两组各40例。试验组男26例,女14例,年龄39~81岁[(51.8±9.9)岁],胆源性胰腺炎25例,暴饮暴食所致7例,饮酒所致7例,不明原因1例;对照组男24例,女16例,年龄35~77岁[(52.7±8.5)岁],胆源性胰腺炎26例,暴饮暴食所致8例,饮酒所致5例,不明原因1例。两组患者性别、年龄及致病原因等基线资料比较差异无统计学意义(P> 0.05),具有可比性。
1.2方法对照组给予常规肠内营养,即在入院后1天时X射线视野下经内镜于Treits韧带下30 cm处留置肠鼻管,肠内营养剂选择能全力营养混合液(无锡纽迪希亚制药有限公司生产,国药准字H20030011,1cal*500 ml),包括单体氨基酸、脂肪乳、葡萄糖、微量元素、维生素与电解质等。采用肠内营养泵控制输注速度,并采取间歇式输注法,并很据患者实际情况以24 h内达到最适速率。先给予低浓度、低速率泵入,予以250 ml/d等渗葡萄糖盐水,并予以低浓度400 ml/d能全力,开始可以20 ml/h的速率作为试验灌注,并可逐渐增大速率,保证患者得到至少70 kJ/(kg·d)的能量与0.25 g(kg·d)的氮量。试验组患者则加用谷氨酰胺,采用口服谷氨酰胺胶囊(江苏神华药业有限公司生产,国药准字H20010192,0.25 g×10 s×2板),每次0.5 g,每日3次,疗程均为14天。
1.3检测方法[5]治疗效果依据APACHEⅡ评分系统(包括肛温、动脉压、心率、呼吸率、氧合作用、动脉血pH、血清钠、血清钾、血清肌酐、血细胞比容、白细胞计数、静脉血HCO3-等维度,分数越高代表治疗效果越差)与CT评分标准(包括胰腺坏死范围计分与胰外侵犯计分,分数越高代表胰脏损伤越严重)评价。
1.4统计学方法采用SPSS 19.0软件进行数据分析。计量资料以均数±标准差表示,组间比较采用t检验,计数资料比较采用卡方检验。P< 0.05为差异有统计学意义。
2 结果
2.1相关临床指标比较试验组干预后白蛋白(Alb)、前白蛋白(PA)与转铁蛋白(TRF)水平显著高于对照组,谷丙转氨酶(ALT)、谷草转氨酶(AST)、高敏C反应蛋白(hsCRP)、肿瘤坏死因子α(TNF-α)、白介素1β(IL-1β)、白介素6(IL-6)与白介素8(IL-8)水平均低于对照组(P< 0.01),见表1。
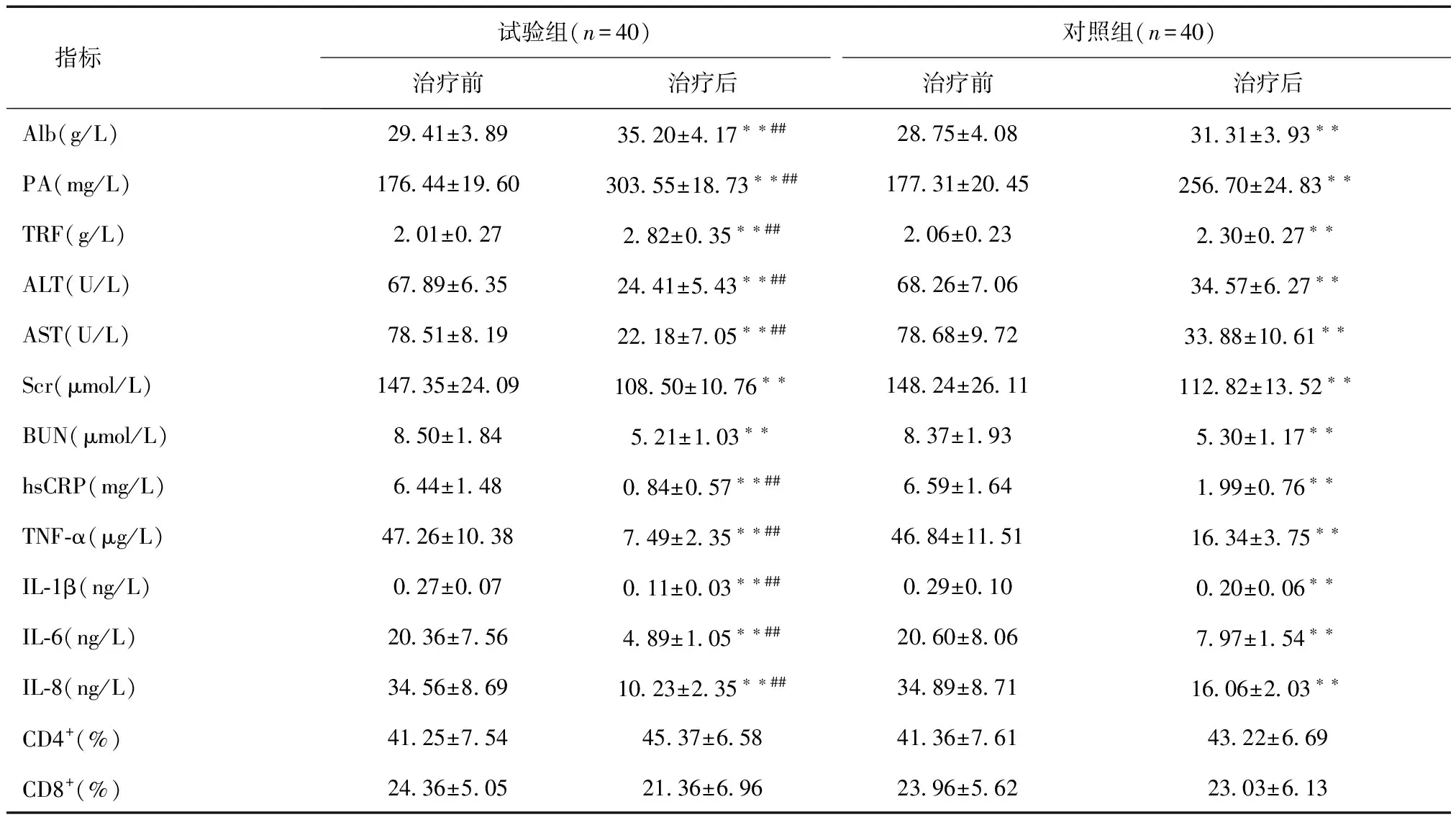
表1 两组患者干预前后相关临床指标比较
与治疗前比较,**P< 0.01;与对照组比较,##P< 0.01
2.2治疗效果比较治疗后两组APACHEⅡ评分与CT评分均低于治疗前,且试验组均低于对照组(P< 0.01),见表2。
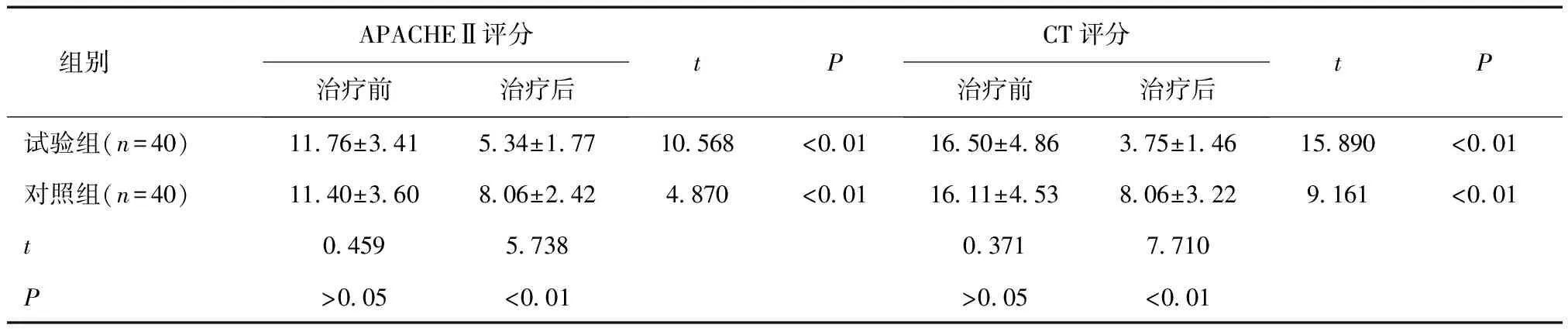
表2 两组治疗效果比较 (分)
2.3相关临床事件、住院周期与费用比较试验组感染率及并发症发生率、住院周期及费用均低于对照组(P< 0.01),见表3。

表3 两组相关临床事件、住院周期与费用比较
3 讨论
急性胰腺炎是以高分解代谢和应激状态为特征的超高代谢反应急性病,并伴有全身炎症与多脏器功能障碍,致使患者严重营养不良,机体免疫力下降,最终增加感染率,加重死亡率,因此在临床上应重点注意[6,7]。营养支持对急性胰腺炎患者至关重要,虽无法改变疾病的自然病程,但可有效纠正营养失衡与氮平衡,对疾病的治疗起到积极辅助作用,并缓解胰脏损伤,使患者尽早进入恢复期,因此在临床上应用广泛,是治疗急性胰腺炎的必要操作[8,9]。
营养支持分为肠外与肠内营养两种,但有学者提出[10,11],肠外营养的长期应用可使肠黏膜萎缩,破坏肠黏膜屏障,使细菌易位发生,加重胰周围炎症与感染,并且存在穿置管并发症,并造成医疗资源的浪费,增加医疗费用,因此临床上更推荐肠内营养。肠内营养遵循机体生理途径,向肠黏膜直接提供营养物质,防止黏膜酸中毒与通透性改变,相比肠外营养更为经济实惠,因此逐步得以应用[12,13]。谷氨酰胺属于机体游离氨基酸,是肠道黏膜上皮细胞与免疫细胞能源物质,尤其在受到应激后,机体谷氨酰胺需求量大于自身合成量,是机体免疫细胞的主要能量来源,谷氨酰胺的缺失可造成营养不良,造成免疫力低下,加重疾病病情,因此有学者提出在急性胰腺炎营养支持过程中予以谷氨酰胺干预可大幅度提升营养效果[14]。有学者提出,谷氨酰胺应尽早应用于营养支持中,不仅可以提供营养物质,并对免疫营养与免疫药理学意义重大,维持肠道屏障,减少并发症,但目前临床上针对急性胰腺炎的谷氨酰胺应用研究却仍处于探索阶段[15]。
本研究为探讨谷氨酰胺肠内营养在急性胰腺炎治疗中的疗效,将我院80例患者进行分组观察。数据显示,试验组患者干预后Alb、PA与TRF水平均高于对照组,ALT、AST、hsCRP、TNF-α、IL-1β、IL-6与IL-8水平均低于对照组;干预后APACHEⅡ评分与CT评分均低于对照组;住院周期与费用、感染率与并发症发生率均低于对照组。该结果提示,谷氨酰胺可明显改善机体营养失衡,减轻炎症反应,从而改善治疗效果,逆转胰损伤,缩短治疗时间,节省医疗费用。综上所述,谷氨酰胺肠内营养在急性胰腺炎治疗中的疗效显著,可明显改善患者预后,有较大的临床意义。
[1] 周瑞祥.谷氨酰胺强化早期肠内营养治疗重症急性胰腺炎的临床观察[J].医药导报,2013,32(7):885-889.
[2] 周瑞祥.谷氨酰胺联合肠内营养治疗重症急性胰腺炎的临床观察[J].中国急救医学,2013,33(4):310-313.
[3] 赵丽艳.早期肠内营养联合谷氨酰胺对老年重症急性胰腺炎营养状况的影响[J].中国老年学杂志,2015,9(12):3361-3362.
[4] Hajdú N,Belágyi T,Issekutz A,et al.Intravenous glutamine and early nasojejunal nutrition in severe acute pancreatitis--a prospective randomized clinical study[J].Magyar Sebeszet,2012,652:1-6.
[5] 李慎美.早期肠内应用谷氨酰胺对重症急性胰腺炎患者临床效果的研究[J].中成药,2012,34(11):2085-2088.
[6] 朱文艺,杜珊珊,何佳霖,等.不同营养支持途径补充谷氨酰胺对重症急性胰腺炎患者血清蛋白水平的叠加效应[J].第三军医大学学报,2016,38(3):284-287.
[7] 段建华.早期肠内营养和肠外营养在治疗重症急性胰腺炎中的疗效对比研究[J].中华危重症医学杂志(电子版),2012,5(2):82-86.
[8] Huang XX,Wang XP,Ma JJ,et al.Effects of enteral nutrition supplemented with glutamine and arginine on gut barrier in patients with severe acute pancreatitis: a prospective randomized controlled trial[J].Zhonghua Yixue Zazhi,2008,8834: 2407-2409.
[9] 吴丹,戴洪银,汪小燕.不同早期营养支持疗法治疗重症急性胰腺炎的疗效比较[J].重庆医学,2011,40(18):1834-1836.
[10]王海燕,李增宁,陈立荣,等.肠外营养联合肠内营养对危重胰腺炎患者免疫水平与感染的研究[J].中华医院感染学杂志,2016,26(1):112-114.
[11]殷景远,单红艳,李亚岭,等.酪酸梭菌活菌散联合肠内营养在重症急性胰腺炎治疗中的应用[J].广东医学,2015,36(3):464-466.
[12]方喜,李颖,蔡楚东,等.肠内营养支持在急性重症胰腺炎治疗中的应用[J].广东医学,2011,32(17):2257-2259.
[13]Castro-Gutiérrez V,Rada G.Is there a role for glutamine supplementation in the management of acute pancreatitis[J].Medwave,2016,16(Suppl 3): e6512.
[14]李颖,方喜,吴俊伟,等.肠内营养对急性胰腺炎患者肠黏膜通透性及细菌移位的影响[J].中国现代普通外科进展,2010,13(12):945-949.
[15]赵碎巧.益生菌联合谷氨酰胺肠内营养用于重症急性胰腺炎的效果评价[J].现代中西医结合杂志,2016,25(22):2459-2461.
Curativeeffectofglutamineenteralnutritioninthetreatmentofacutepancreatitis
ZHAOZhong-ying,LIYa-lan,ZHANGXu
(DepartmentofGastroenterology,GuanghanPeople’sHospital,Deyang618300,China)
ObjectiveTo investigate the curative effect of glutamine enteral nutrition in the treatment of acute pancreatitis.MethodsEighty patients with acute pancreatitis admitted from June 2015 to June 2016 in our hospital were randomly divided into experimental and control groups.The control group was given normal enteral nutrition while the experimental group was treated with glutamine.Related clinical indicators,curative effect,related clinical events and hospital cycle and cost were compared between the two groups.ResultsThe levels of ALT,AST,hsCRP,TNF-α,IL-1β,IL-6 and IL-8 in the experimental group were significantly higher than those in the control group (P<0.01).In the experimental group,the APACHEⅡscore was significantly lower than that in the control group (P<0.01).The infection rate and complication rate in the experimental group were significantly lower than those in the control group (P<0.05).ConclusionGlutamine enteral nutrition in the treatment of acute pancreatitis has a significant effect that can shorten the treatment time and save medical costs.
Glutamine;Enteral nutrition;Acute pancreatitis;Therapeutic effect
R576
A
1672-6170(2017)06-0195-03
2017-02-28;
2017-05-24)

