淋巴细胞与单核细胞比值在早期结外NK/T细胞淋巴瘤中的预后意义
权小英,张智慧
(1.西南医科大学,四川 泸州 646000;2.四川省肿瘤医院淋巴瘤科,四川 成都 610041)
淋巴细胞与单核细胞比值在早期结外NK/T细胞淋巴瘤中的预后意义
权小英1,2,张智慧1,2
(1.西南医科大学,四川 泸州 646000;2.四川省肿瘤医院淋巴瘤科,四川 成都 610041)
目的探讨治疗前淋巴细胞与单核细胞比值(LMR)在早期结外NK/T细胞淋巴瘤(extranodal NaturalKiller/Tcell lymphoma,ENKTL)(鼻型)预后中的意义。方法回顾性分析我院2008年1月至2016年11月收治的184例早期ENKTL患者的临床资料。结果通过ROC曲线获取LMR的截断值(cut-off值)为3.05,分为低LMR组(<3.05)和高LMR组(≥3.05)。获得完全缓解120例(65.2%),部分缓解48例(26.1%),总有效率91.3%。中位随访21.5个月,低LMR组的无进展生存(PFS)和总生存(OS)差(P< 0.05)。单因素分析显示LMR<3.05、血小板/淋巴细胞比值(PLR)≥208.64、血红蛋白(HB)<126.5 g/L、ECOG评分≥2、韩国预后指数(KPI)≥2、stage IIE、乳酸脱氢酶(LDH)>240U/L、Non-CR对预后有影响(P< 0.05)。多因素分析显示LMR、ECOG、Non-CR是影响患者预后的独立因素(P< 0.05)。结论LMR是ENKTL患者简单易行的生物学预后标志。
结外NK/T细胞淋巴瘤;单核细胞与淋巴细胞比值;预后
结外NK/T细胞淋巴瘤(extranodal NaturalKiller/Tcell lymphoma,ENKTL)属于非霍奇金淋巴瘤的一种特殊类型,恶性程度高,预后差。早期以放化疗综合治疗为主疗效较佳,但是,仍有部分患者预后差[1]。评价ENKTL的预后指标很多如国际预后指数(IPI)、韩国预后指数(KPI)、自然杀伤细胞淋巴瘤预后指数(PINK)等,然而以上模型主要基于临床特征并不能全面反映ENKTCL的生物学特点。近来有研究证实淋巴细胞与单核细胞比值(LMR)对早期ENKTL的预后有影响[2],但LMR与ENKTL预后的关系国内未见相关报道。本研究旨在探讨LMR对ENKTL预后的影响,为临床治疗的选择提供依据。
1 资料与方法
1.1一般资料2008年1月至2016年11月在我院确诊的184例初治早期ENKTL患者,男128例,女40例,男女比2.29:1,中位年龄44岁(15~86岁)。搜集初诊治疗前的临床数据:年龄,性别,ECOG,B症状,乳酸脱氢酶(LDH),外周血淋巴细胞和单核细胞绝对数,免疫组化,骨髓涂片及流式细胞学,以及颈胸腹CT/MRI等。接受放化疗治疗144例,单纯放疗40例。化疗方案如下:环磷酰胺+长春新碱+表阿霉素+泼尼松(CHOP),依托泊苷+CHOP(EPOCH),博来霉素+CHOP(BACOP),门冬酰胺酶+长春新碱+地塞米松(LOP),门冬酰胺酶+顺铂+依托泊苷+地塞米松(VDLP),培门冬酶+吉西他滨+奥沙利铂(PGEMOX)。化疗疗程1~8(中位疗程4)周期,每21天为一周期。放疗剂量8~68(中位剂量56)Gy。疗效判断按国际恶性淋巴瘤疗效评价标准进行,分为完全缓解(CR)、部分缓解(PR)、疾病稳定(SD) 和疾病进展(PD)。
1.2随访采取门诊或电话随访,每3个月1次,随访时间截止至2017年4月20日。主要研究终点总生存(OS)从确诊之日起至发生任何原因死亡或随访终点的间隔时间,无进展生存(PFS)从确诊之日起至出现进展或随访终点的间隔时间,次要研究终点CR和PR。
1.3统计学方法采用SPSS 17.0软件进行数据处理。ROC曲线获取LMR的截断值(cut-off值),组间率的比较采用Chi-square检验。Kaplan-Meier和Log-rank检验进行生存分析,COX回归模型行多因素分析。P< 0.05为差异有统计学意义。
2 结果
2.1LMR的cutoff值LMR的cut-off值3.05,曲线下面积(AUC)=0.638(95%CI:0.549~0.728),敏感度53.3%,特异度71.4%(图1)。血红蛋白(HB)的cut-off值126.5,AUC=0.641(95%CI:0.548~0.733),敏感度63%,特异度63.3%;血小板/淋巴细胞比值(PLR)的cut-off值208.64,AUC=0.610(95%CI:0.515~0.706),敏感度42.9%,特异度78.5%。
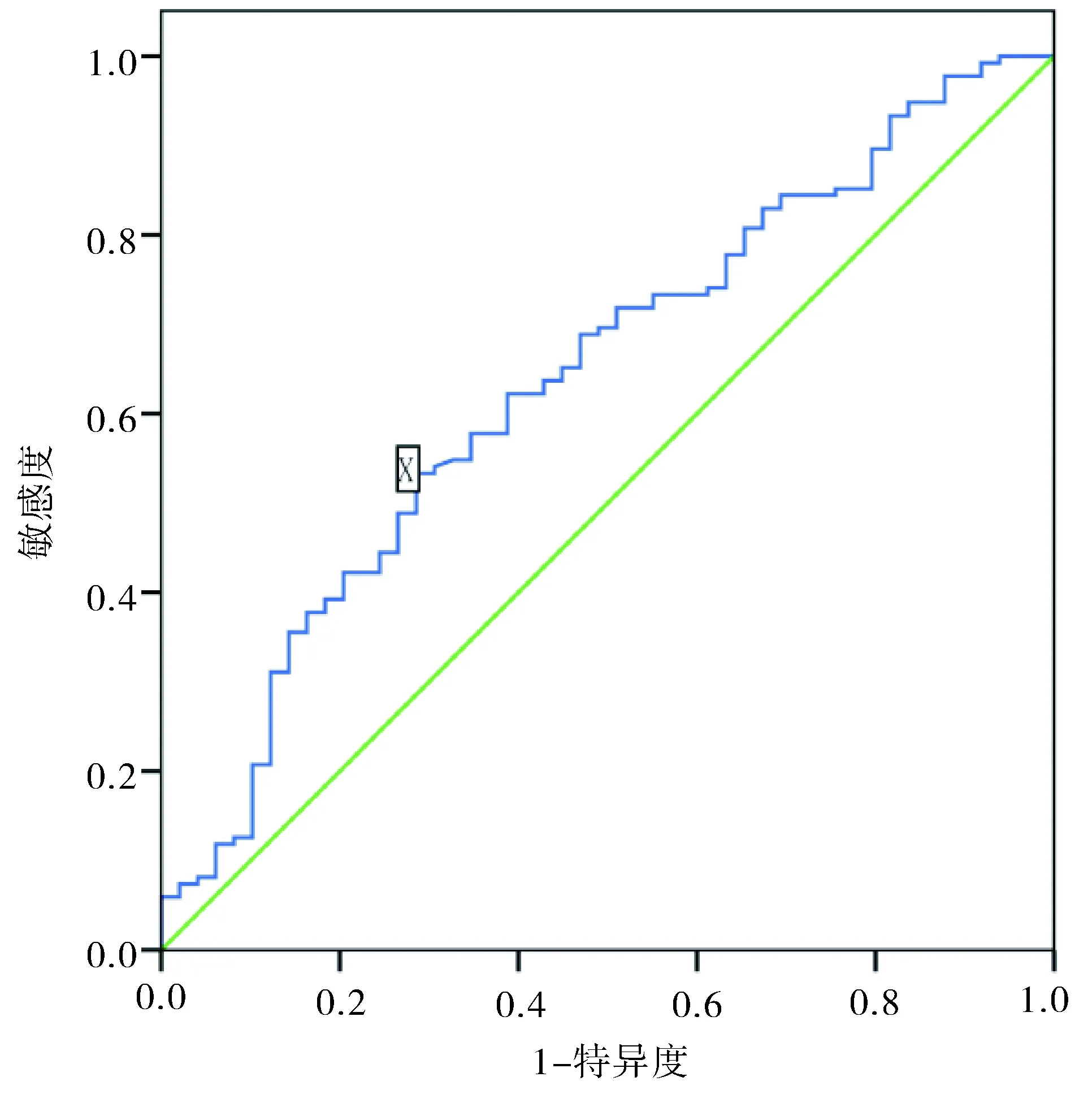
图1 LMR的ROC曲线
2.2LMR与临床特征间的关系高LMR组(≥3.05)86例(46.7%),低LMR组(<3.05)98例(53.3%)。LMR值与PLR有相关性(P< 0.05),与性别、年龄、LDH、ECOG、B症状、分期、HB、KPI、Ki-67、近期疗效无关(P> 0.05),见表1。
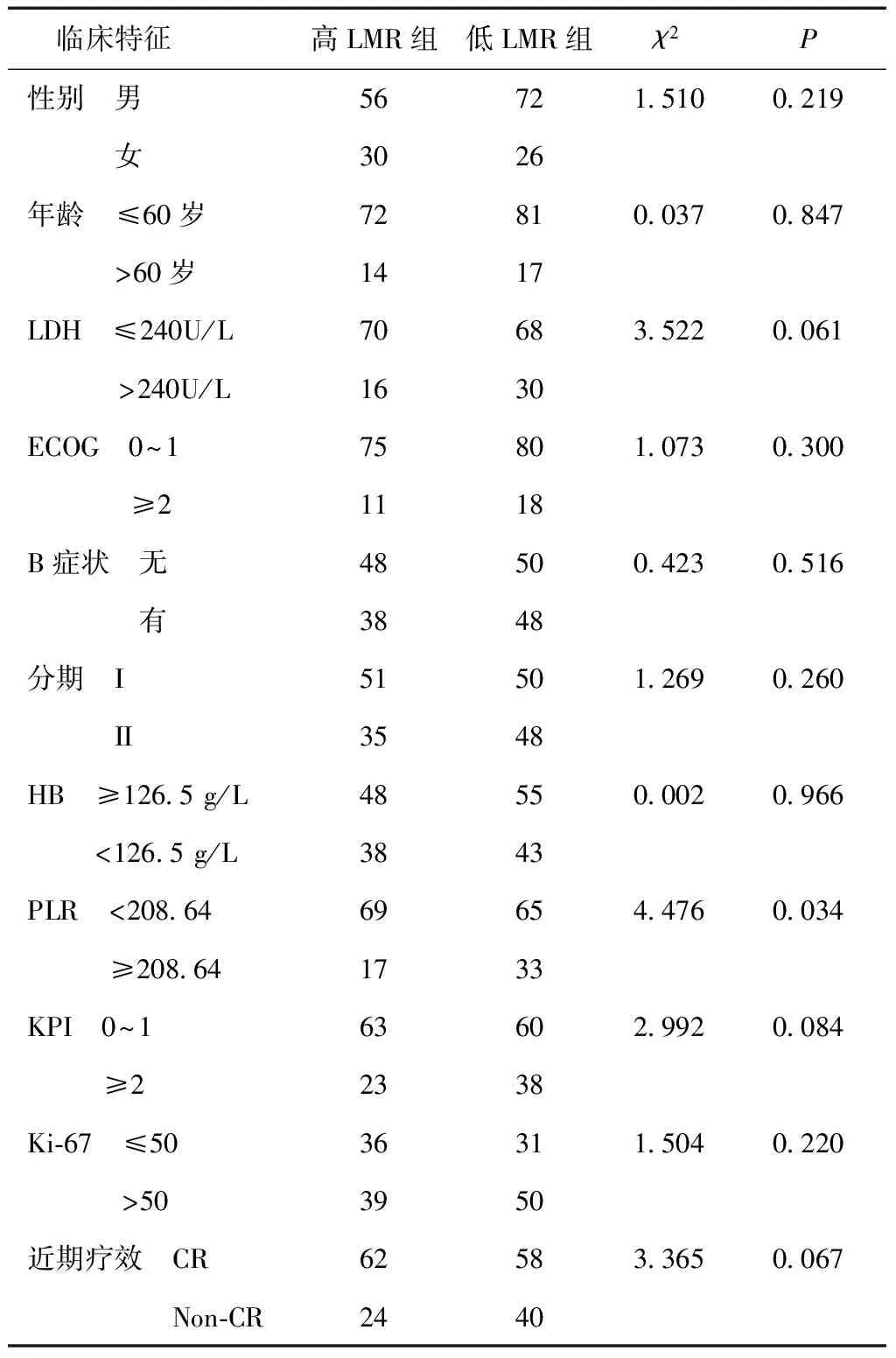
表1 LMR值与临床特征的关系 (n)
2.3近期疗效184例患者获得CR120例(65.2%),PR48例(26.1%),SD7例(3.8%),PD9例(4.9%),ORR91.3%。其中LDH>240U/L、ECOG≥2、IIE期、PLR≥208.64、HB<126.5 g/L、KPI≥2的CR率低(P< 0.05)。见表2。
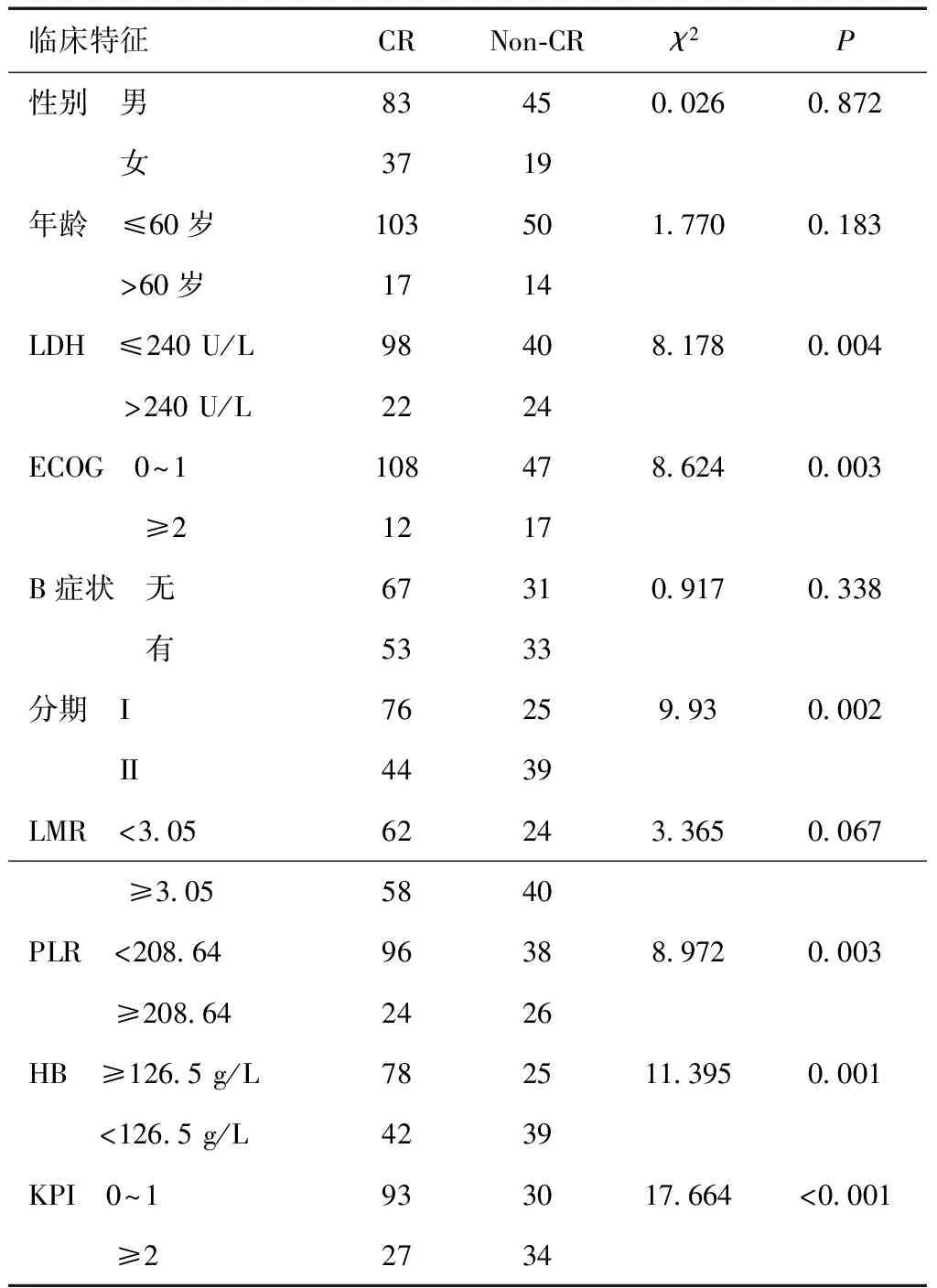
表2 近期疗效影响因素 (n)
2.4生存分析随访时间2~97个月,中位随访21.5个月,低LMR组和高LMR组间的PFS(χ2=11.147,P= 0.001,图2)和OS(χ2=10.179,P= 0.001,图3)差异均有统计学意义。

图2 LMR对PFS的影响
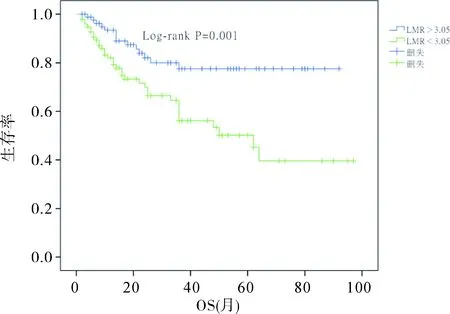
图3 LMR对OS的影响
2.5预后因素分析单因素分析显示LMR(<3.05)、PLR(≥208.64)、HB(<126.5 g/L)、ECOG(≥2分)、KPI(≥2分)、IIE期、LDH(>240U/L)、Non-CR患者的预后差,差异有统计学意义,见表3。多因素分析显示LMR、ECOG、Non-CR是影响预后的独立因素,见表4。
3 讨论
ENKTL是非霍奇金淋巴瘤的少见类型,具有侵袭性强,生存期短,预后差的特点,以往称之为中线致死性肉芽肿。其发病与EB病毒感染有密切关系[3],而且该病好发于中年男性,有明显的种族和地理分布差异,亚洲地区比西方国家常见[4]。约80%发生于鼻腔鼻窦及上呼吸消化道,20%发生于皮肤、胃肠道、睾丸等部位[5]。对于早期患者,放疗扮演主要角色,联合化疗能减少局部复发和远处转移,故临床上多采用放化疗联合治疗[6]。然而,仍有部分患者出现早期进展快或局部复发,预后极差。

表3 影响OS的单因素分析
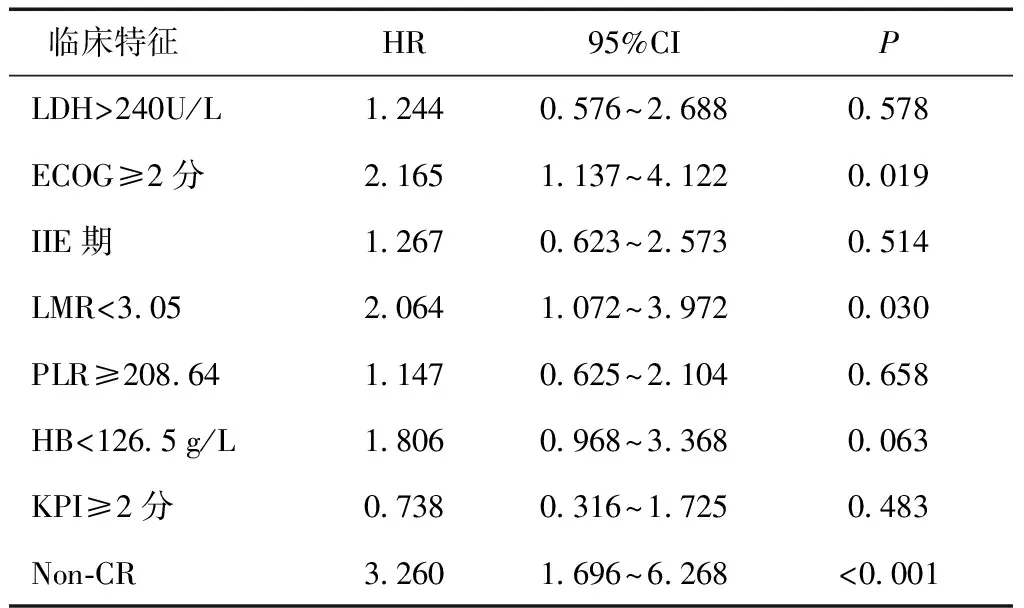
表4 影响OS的多因素分析
IPI评分在其他非霍奇金淋巴瘤中有重要的预后判断价值,由于ENKTL主要表现为局限性病变,在ENKTL中的使用存在争议[1]。KPI评分的提出显示了良好的前景,但可被相关指标(如HB、血小板计数等)进一步改善[7]。以上模型都是基于蒽环类化疗方案。由于ENKTL细胞高表达P-糖蛋白,对蒽环类化疗药物抵抗,疗效差。以门冬酰胺酶为基础的化疗方案的高效安全性已得到证实[6]。所以,基于非蒽环类化疗方案的PINK预后模型引起众多学者的关注[8]。但是,以上模型主要基于临床特征并不能全面反映ENKTL的生物学特点。因此,寻找新的预后指标一直是目前的研究热点。近来,有研究证实LMR是ENKTL、弥漫大B淋巴瘤和滤泡淋巴瘤的独立的预后因素[2,9]。
本组资料显示184例患者主要见于中年男性,中位发病年龄44岁,男女比2.29∶1,与文献[4]报道基本一致,可能与职业暴露、EBV易感有关。整体完全缓解率为65.2%,ORR为91.3%,较文献报道[6]略低,可能与治疗方式、化疗方案不同有一定关系。
以前的研究证实,炎症细胞、趋化因子、细胞因子大量存在于肿瘤微环境中,炎症反应与肿瘤的发生发展密切相关[10]。Dunn等[11]发现淋巴细胞在肿瘤免疫监测、细胞增殖及转移中扮演着重要角色。有研究证实淋巴细胞绝对数、单核细胞绝对数、PLR、C反应蛋白(CRP)、GPS是影响ENKTL的独立预后因素[12,16]。以上研究证明,慢性炎症反应在ENKTL的发生发展中起着重要作用。原因可能是与EBV感染密切相关,组织学方面该病常常表现为肿瘤细胞弥漫性浸润,侵袭血管壁,使血管壁及周围组织大片坏死。
LMR的cut-off值在不同的研究中结果不相同。Belotti等[9]在滤泡淋巴瘤和弥漫大B淋巴瘤研究中的LMR值分别是2和2.4。Wang等[2]研究在ENKTL中的LMR值为2,LMR值与分期、淋巴细胞数、单核细胞数等有关。本组资料显示LMR值为3.05,LMR值与PLR有关,说明LMR值并非一成不变的,LMR与临床特征间的关系存在差异,受研究、病种等因素的影响。所以,关于LMR在ENKTCL中的cut-off值以及与临床特征之间的关系还需要大样本前瞻性研究进一步探讨。
多项研究证实在ENKTL中年龄、ECOG评分、分期、血清LDH、KPI评分、达到CR等与预后密切相关[14,16]。LMR、年龄是影响OS 的独立预后因素[2]。本研究发现LMR<3.05、PLR≥208.64、HB<126.5 g/L、ECOG≥2分、KPI≥2分、IIE期、LDH>240U/L、no-CR对总生存有影响,而LMR是独立的预后因素,与文献报道一致。本研究中年龄、PLR、LDH、HB、KPI、分期均不是独立的预后因素,可能是ENKTL的预后是上述影响因素综合作用的结果。然而,LMR对ENKTCL预后的影响目前国内未见相关报道,还需要大量前瞻性研究反复验证。
总之,ENKTL是一种高度异质性的疾病,其临床表现、治疗效果及预后存在明显的个体差异。早期以放疗为主,晚期以化疗为主[17]。关于LMR对ENKTL预后的影响相关报道较少,本研究为小样本回顾性研究,研究结果还存在一定的缺陷和偏差,有待多中心大样本前瞻性随机临床对照试验来进一步证实。由于LMR操作的简单易行性,有可能成为预测ENKTL预后的一个重要指标,为肿瘤的诊治提供更为方便的评价标准。
[1] Kim TM,Park YH,Lee SY,et al.Local tumor invasiveness is more predictive of survival than International Prognostic Index in stage I(E)/II(E) extranodal NK/T-cell lymphoma,nasal type[J].Blood,2005,106(12):3785-3790.
[2] Wang QX,Li SH,Ji BY,et al.Lymphocyte/Monocyte Ratio is a Novel Predictor for Early Stage Extranodal Natural Killer/T-cell Lymphoma,Nasal Type[J].J Cancer,2017,8(6):1030-1037.
[3] Swerdlow S,Campo E,Harris N.WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues,Fourth ed[M].Colorado,USA:WHO Press,2008.
[4] Perry AM,Diebold J,Nathwani BN,et al.Non-Hodgkin lymphoma in the developing world:review of 4539 cases from the International Non-Hodgkin Lymphoma Classification Project[J].Haematologica,2016,101(10):1244-1250.
[5] Tse E,Kwong YL.How I treat NK/T-cell lymphomas[J].Blood,2013,121(25):4997-5005.
[6] Wang L,Wang ZH,Chen XQ,et al.First-line combination of gemcitabine,oxaliplatin,and L-asparaginase (GELOX) followed by involved-field radiation therapy for patients with stage IE/IIE extranodal natural killer/T-cell lymphoma[J].Cancer,2013,119(2):348-355.
[7] Au WY,Weisenburger DD,Intragumtornchai T,et al.Clinical differences between nasal and extranasal natural killer/T-cell lymphoma:a study of 136 cases from the International Peripheral T-cell lymphoma Project[J].Blood,2009,113:3931-3937.
[8] Kim SJ,Yoon DH,Jaccard A,et al.A prognostic index for natural killer cell lymphoma after non-anthracycline-based treatment:a multicentre,retrospective analysis[J].Lancet Oncol,2016,17(3):389-400.
[9] Belotti A,Doni E,Bolis S,et al.Peripheral blood lymphocyte/monocyte ratio predicts outcome in follicular lymphoma and in diffuse large B-cell lymphoma patients in the rituximab era[J].Clin Lymphoma Myeloma Leuk,2015,15:208-213.
[10]Schreiber RD,Old LJ,Smyth MJ.Cancer Immunoediting:Integrating Immunity’s Roles in Cancer Suppression and Promotion[J].Science,2011,331(6024):1565-1570.
[11]Dunn GP,Old LJ,Schreiber RD.The immunobiology of cancer immunosurveillance and immunoediting[J].Immunity,2004,21(2):137-148.
[12]Huang JJ,Jiang WQ,Lin TY,et al.Absolute lymphocyte count is a novel prognostic indicator in extranodal natural killer/T-cell lymphoma,nasal type[J].Ann Oncol,2011,22(1):149-155.
[13]Huang J,Li Y,Xia Y,et al.Prognostic significance of peripheral monocyte count in patients with extranodal natural killer/T-cell lymphoma[J].BMC Cancer,2013,13:222.
[14]Wang KF,Chang BY,Chen XQ,et al.A prognostic model based on pretreatment platelet lymphocyte ratio for stage IE/IIE upper aerodigestive tract extranodal NK/T cell lymphoma,nasal type[J].Med Oncol,2014,31(12):318.
[15]Li YJ,Li ZM,Xia Y,et al.Serum C-reactive protein (CRP) as a simple and independent prognostic factor in extranodal natural killer/T-cell lymphoma,nasal type[J].PLoS One,2013,8:e64158.
[16]Li YJ,Jiang WQ,Huang JJ,et al.The Glasgow Prognostic Score (GPS) as a novel and significant predictor of extranodal natural killer/T-cell lymphoma,nasal type[J].Am J Hematol,2013,88:394-399.
[17]王潇潇,黄慧强.结外NK/T细胞淋巴瘤治疗新进展[J].实用医院临床杂志,2011,8(4):24-27.
TheprognosticsignificanceofpretreatmentlymphocytetomonocyteratioforearlystageextranodalNaturalKiller/Tcelllymphoma
QUANXiao-Ying1,2,ZHANGZhi-Hui1,2
(1.SouthwestMedicalUniversity,Luzhou646000,China;2.DepartmentofLymphoma,SichuanCancerHospital,Chengdu610041,China)
ZHANGZhi-hui
ObjectiveTo explore the prognostic significance of pretreatment lymphocyte to monocyte ratio (LMR) for early stage extranodal Natural Killer/T cell lymphoma (ENNKTL,nasal type).MethodsOne hundred and eighty-four patients with early stage ENKTL from January 2008 to November 2016 were retrospectively analyzed.ResultsAn optimal cutoff value of 3.05 for LMR was obtained by using the ROC analysis.The patients were divided into the low LMR group (<3.05) and the high LMR group (≥3.05).There were 120 (65.2%) patients with complete remission (CR) and 48 (26.1%) with partial remission (PR).Thus,overall response rate (ORR) was 91.3%.The median follow-up time was 21.5 months.The low LMR group was associated with worse progress free survival (PFS) and overall survival (OS) (allP< 0.05).Univariate analysis showed that LMR<3.05,platelet to lymphocyte ratio (PLR) ≥ 208.64,HB<126.5 g/L,ECOG score ≥2,KPI score ≥2,stage IIE,LDH>240U/L and non-complete remission (Non-CR)had significant influence on prognosis (allP< 0.05).Multivariate analysis showed that LMR,ECOG scores and Non-CR were independent prognostic risk factors (allP< 0.05).ConclusionLMR was simple and feasible biomarker for prognosis of ENNKTL patients.
Natural killer/T-cell lymphoma;Lymphocyte to monocyte ratio;Prognosis
四川省卫生厅科研基金资助项目(编号:090528)
张智慧
R733.4
A
1672-6170(2017)06-0051-05
2017-03-21;
2017-05-23)

