2014~2016年神经内科重症监护病房铜绿假单胞菌感染/定植情况及耐药性分析
殷 琳,肖代雯,刘 华,余春利
(1.四川省医学科学院·四川省人民医院,四川 成都 610072;2.西南医科大学,四川 泸州 646000)
2014~2016年神经内科重症监护病房铜绿假单胞菌感染/定植情况及耐药性分析
殷 琳1,肖代雯1,刘 华1,余春利2
(1.四川省医学科学院·四川省人民医院,四川 成都 610072;2.西南医科大学,四川 泸州 646000)
目的了解2014~2016年神经内科重症监护病房(ICU)分离出铜绿假单胞菌感染/定植及耐药情况,指导临床抗菌药物的合理使用。方法查阅临床病历及临床微生物检验报告,采用WHONET5.4软件统计分析近三年神经内科ICU铜绿假单胞菌感染/定植情况及药敏性。结果62株铜绿假单胞菌主要来源于痰液标本,其次是支气管灌洗液、尿液等;其中有34株为定植菌,定植率54.84%;28株为感染菌,感染率45.16%。62株铜绿假单胞菌均表现为多重耐药,体外药敏结果显示对亚胺培南耐药率为35.48%;美罗培南耐药率为24.53%;哌拉西林/他唑巴坦耐药率为14.00%;头孢他啶耐药率为12.90%;左氧氟沙星8.20%。结论应加强对铜绿假单胞菌感染/定植的监测并及时采取感染控制措施,减少医院感染发生;根据铜绿假单胞菌对抗菌药物的药敏性,合理选择抗菌药物,减少多重耐药菌的产生。
神经内科;ICU;铜绿假单胞菌感染/定植药敏性
铜绿假单胞菌广泛分布于自然界,是一种常见的机会致病菌。当人体免疫力降低时会导致人体发生各种感染,如呼吸道、泌尿系统及烧伤、创伤或手术切口等感染。近年来,一方面由于长期应用广谱抗菌药物、皮质激素和免疫抑制剂,另一方面由于气管插管、气管切开、呼吸机的应用、静脉导管的留置等有创介入使铜绿假单胞菌的感染机会逐年增加。随着广谱抗菌药物大量应用,铜绿假单胞菌的耐药状况日益严峻,多重耐药(MDR)和泛耐药菌株在国内外不断出现报道,通过对医院获得性铜绿假单胞菌感染的临床分布和耐药性进行研究,可为临床提供最新的流行病学和耐药性变迁资料,为临床用药、预防与控制感染提供参考[1]。本文通过对四川省人民医院2014~2016年铜绿假单胞菌的感染/定植情况及耐药性进行分析,为降低医院感染率及指导临床抗菌药物的使用提供依据。
1 资料与方法
1.1一般资料①菌株来源:四川省人民医院2014~2016年神经内科ICU(重症监护室)患者痰液、支气管灌洗液、气管内吸取物、尿液、伤口分泌物等(剔除同一患者同一标本重复送检分离得到的同一菌株)。62株菌株的标本分布见表1。②仪器及试剂:采用梅里埃VITEK2 COMPACT全自动细菌鉴定及药敏分析仪及配套鉴定卡GN,药敏卡AST-GN67,药敏卡AST-XN04。药敏卡检测抗菌药物分别为阿米卡星、哌拉西林、头孢吡肟、头孢替坦、头孢曲松、头孢他啶、环丙沙星、庆大霉素、亚胺培南、美罗培南、左氧氟沙星、呋喃妥因、妥布霉素、多粘菌素、替加环素、复方新诺明等(均为法国生物梅里埃公司产品)。

表1 铜绿假单胞菌在临床送检标本中的分布
1.2方法①病历调查:查阅2014~2016年神经内科ICU共56份病历,了解分离出铜绿假单胞菌的患者基本情况,住院期间抗生素、激素、免疫制剂使用情况以及气管插管等有创操作情况,判断PA感染/定植状态。②医院感染诊断标准:根据卫生部医政司2001年1月制定的《医院感染诊断标准》来判断患者是否感染PA。③细菌鉴定和药敏实验:菌株分离鉴定按照《全国临床检验操作规程进行》,应用法国梅里埃公司生产的VITEK2 COMPACT全自动微生物鉴定及药敏系统。用ATCC27853铜绿假单菌、ATCC25922大肠埃希菌、ATCC25923金黄色葡萄球菌、ATCC29212粪肠球菌进行细菌鉴定和药敏试验全程质量控制。
1.3判断标准判断铜绿假单胞菌感染/定植情况:①标本是否合格:根据临床标本采集过程及实验室涂片染色、菌量来判定。②高危因素:如年老、插管、免疫力低下、慢性结构性肺病、长期大量使用激素及抗菌药物等。③患者临床症状,如发热、咳黄脓痰且伴有呼吸道气急等症状。④炎症指标(如C反应蛋白、降钙素原、内毒素),影像学改变。⑤用药后是否好转等。
2 结果
2.1患者基本情况见表2。
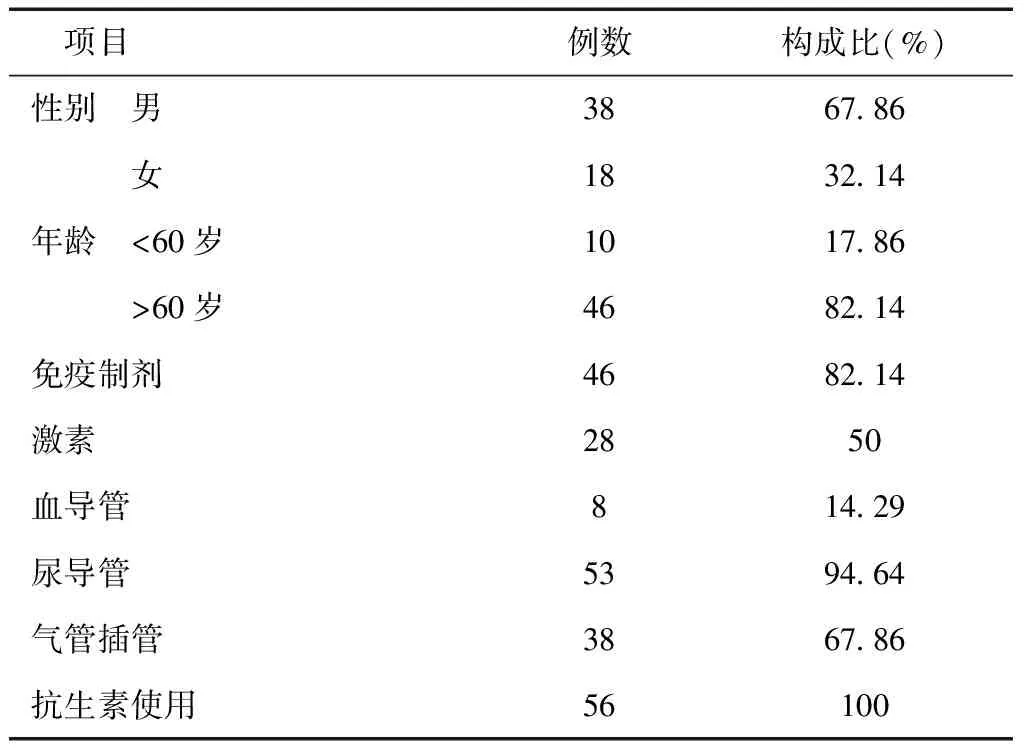
表2 患者基本情况
2.2患者抗生素使用情况神经内科ICU患者较多使用了亚胺培南、左氧氟沙星、哌拉西林/他唑巴坦、美罗培南等抗菌药物,亚胺培南的使用率高达61.29%,见表3。
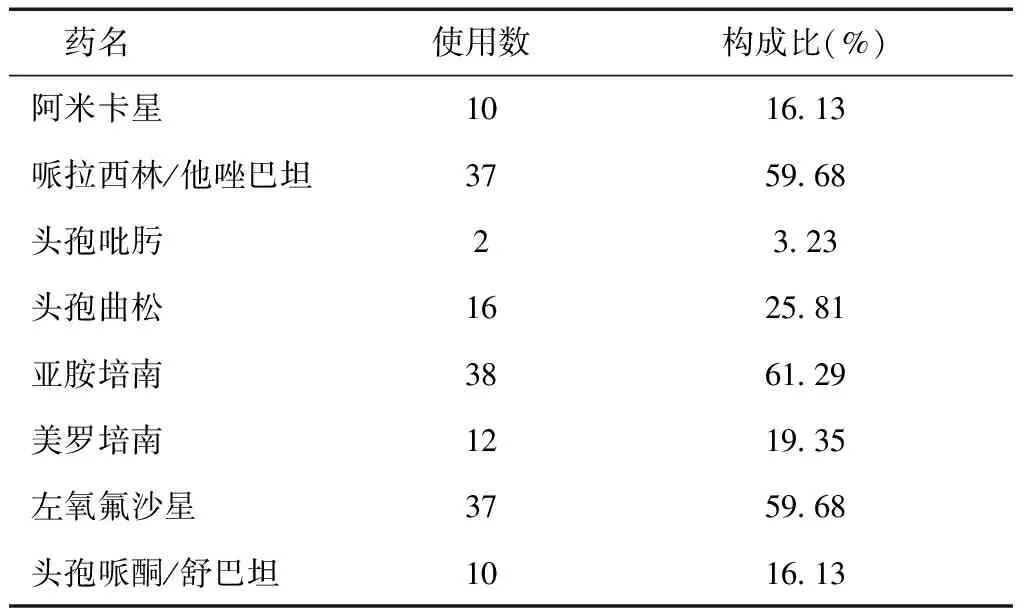
表3 患者抗生素使用情况
2.3铜绿假单胞菌感染/定植株的判断铜绿假单胞菌感染/定植情况见表4。

表4 62株铜绿假单胞菌在神经内科ICU的感染和定植调查情况
2.4铜绿假单胞菌体外药敏试验情况体外药敏结果显示对亚胺培南耐药率为35.48%;美罗培南耐药率为24.53%;哌拉西林/他唑巴坦耐药率为14.00%;头孢哌酮/舒巴坦耐药率为11.11%;左氧氟沙星为8.20%,见表5。
3 讨论
铜绿假单胞菌在空气、水、土壤、医院环境中广泛存在。常定居于人的皮肤、呼吸道和肠道等。当人体免疫功能下降和某些危险因素影响下,易造成人体各种感染,据文献报道,由铜绿假单胞菌引起医院感染占10%左右。在某些特殊病房中如烧伤和肿瘤病房、各种导管和内镜的治疗与检查室内,铜绿假单胞菌的感染率可达30%。因此,开展多重耐药铜绿假单胞菌感染/定植实时监测,采取相应干预措施,对减少医院感染发生率至关重要。
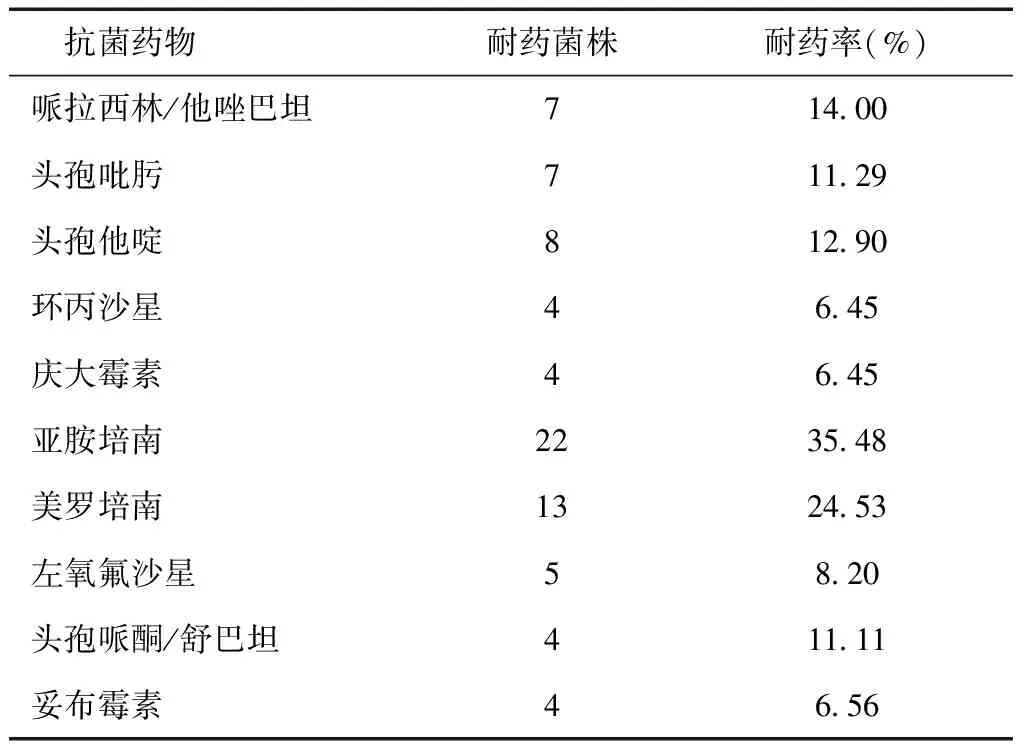
表5 铜绿假单胞菌耐药率
本调查结果显示:神经内科ICU铜绿假单胞菌主要来源于痰液,这是由于神经内科ICU患者呼吸道防御功能下降、分泌功能减退、纤毛运动减弱、不能及时排痰,所以病原菌容易侵入引发感染[2];另一方面由于鼻导管、气管插管等侵入性操作导致导管相关性感染的发生率增加;其次为支气管灌洗液。此外,切口处分泌物、尿液中也可查见此菌,可能与该科室侵入性操作有关,因此临床应该强化无菌观念且严格执行无菌操作,从而减少铜绿假单胞菌的感染。
由表2可知,神经内科ICU患者铜绿假单胞菌感染者大多为老年人(82.14%),主要由于此类患者免疫力低下、基础状况差(病情重、病程长、体质弱)。其次,由于长期使用广谱抗菌药物(100%)、激素(50%)、免疫抑制剂(82.14%)、气管插管(67.86%)、血导管(14.29%)等使铜绿假单胞菌感染率上升。
由表3可知,患者主要使用了亚胺培南、左氧氟沙星、哌拉西林/他唑巴坦等抗菌药物,亚胺培南的使用率高达61.29%,左氧氟沙星和哌拉西林/他唑巴坦使用率均为59.68%。此外,据此次统计显示神经内科ICU对头孢曲松的使用率达25.81%,可铜绿假单胞菌的生物学特性决定了其对头孢曲松天然耐药,故临床须严格按照抗菌药物使用原则合理使用抗菌药物,以减少耐药菌的产生,降低铜绿假单胞菌医院感染发生率。
由表4可知,从28例患者送检的合格标本中分离到铜绿假单胞菌并有感染症状,白细胞计数和C反应蛋白升高,肺部影像学检查异常,诊断为铜绿假单胞菌感染,感染率45.16%;34例患者合格标本中分离到铜绿假单胞菌,但没有感染症状,血细胞分析指标和影像学检查正常,诊断为铜绿假单胞菌定植,定植率为54.84%。主动开展多重耐药菌实时监测,及时发现多重耐药菌感染/定植并采取治疗和隔离措施对减少医院感染将起到非常重要的作用。
由表5可知,本院神经内科ICU分离到的铜绿假单胞菌多重耐药。体外药敏结果显示对亚胺培南耐药率为35.48%;美罗培南耐药率为24.53%;哌拉西林/他唑巴坦耐药率为14.00%;头孢他啶耐药率为12.90%;左氧氟沙星耐药率为8.20%。铜绿假单胞菌耐药机制复杂多样且多种机制并存,其耐药机制主要包括:产生抗菌活性酶;改变抗菌药物作用靶位;外膜通透性降低,如外膜微孔蛋白OprD2的缺失或丧失;生物膜形成,保护了铜绿假单胞菌免受抗菌药物对其的抑菌和杀菌作用,是导致抗菌失败的重要原因之一[3]。正是由于其具有复杂的耐药机制和自我保护能力,从而导致多重耐药铜绿假单胞菌的产生。因此,对于轻、中度感染,尽量用窄谱抗菌药物;对严重感染者,可用广谱抗菌药物,在药敏报告前,可联合应用氨基糖苷类与β-内酰胺类药物;对多重耐药铜绿假单胞菌,单一抗菌药物多效果不佳,可联合用药以发挥协同作用,提高抑菌效应[4]。为此,本科应定期向临床发布细菌耐药分析报告,给临床医生用药提供参考[5]。
综上,铜绿假单胞菌作为医院感染非常重要的一种条件致病菌,具有生长繁殖所需营养条件低、定植范围广、致病力强、感染难控制等特点,对神经内科ICU患者铜绿假单胞菌感染/定植情况及耐药性分析势在必行。细菌定植是发生医院细菌感染的先兆[6],如不及时主动筛查发现病原菌并采取相应干预措施,定植菌会转变为感染菌引起患者医院感染或医院感染爆发。只有加强医院感染的控制,强化无菌操作的概念,合理使用抗菌药物,才能有效控制铜绿假单胞菌院内感染的发生率。
[1] 周莹,陈杏春,梁亮,等.医院获得性铜绿假单胞菌感染的临床分布与耐药性分析[J].中华医院感染学杂志,2015,25(12):2681-2683.
[2] 陈键.重症监护病房老年患者感染铜绿假单胞菌的耐药性分析[J].国际检验医学杂志,2011,32(16):1826-1827.
[3] 孙莉军,郑晖.临床常见不发酵糖革兰阴性杆菌的耐药性探讨[J].中华医院感染学杂志,2010,20(15):2294-2295.
[4] 王桂华,陈颖鑫,陈慧琳,等.铜绿假单胞菌的临床分布及耐药性分析[J].中华医院感染学杂志,2014,24(23):5731-5733.
[5] 刘京平,孙恒彪,刘鹏飞,等.2010~2012年553株铜绿假单胞菌感染分布及耐药性分析[J].国际检验医学杂志,2013,34(8):979-980.
[6] 陈振华,刘文恩,邹明祥,等.ICU多重耐药菌定植调查及耐药分析[J].中国感染控制杂志,2010,9(3):155-159.
Statusofinfection,colonizationanddrug-resistanceofPseudomonasaeruginosainintensivecareunitofneurologydepartmentfrom2014to2016
YINLin1,XIAODai-wen1,LIUHua1,YUChun-li2
(1.SichuanAcademyofMedicalSciences&SichuanProvincialPeople’sHospital,Chengdu610072,China;2.SouthwestMedicalUniversity,Luzhou646000,China)
LIUHua
ObjectiveTo understand the status of infection,colonization and drug-resistance of Pseudomonas aeruginosa in intensive care unit (ICU) of neurology department from 2014 to 2016,in order to provide information for reasonable use of antibacterial agents and control of nosocomial infections.MethodsAfter consulting clinical data and examination reports of clinical microbiology,status of infection,colonization and drug-resistance of Pseudomonas aeruginosa was statistically analyzed by using WHONET 5.4 software.ResultsThere were 62 strains of Pseudomonas aeruginosa isolated mainly from sputum,and subsequently from bronchoalveolar lavage fluid and urine in which 34 strains were colonization (colonization rate = 54.84%) and other 28 strains were infectious bacteria (infectious rate = 45.16%).The 62 strains were all multiple resistant bacteria.The resistance rates for Imipenem,Meropenem,Piperacillin sodium/Tazobactam sodium,Ceftazidime and Levofloxacin were 35.48%,24.53%,14.00%,12.90% and 8.20%,respectively.ConclusionIn order to reduce the generation of multiple drug resistant bacteria and control nosocomial infections,we should pay more attention for monitoring the status of infection and colonization of Pseudomonas aeruginosa and reasonably use the antibacterial agents according to the drug sensitive test.
Neurology;ICU;Pseudomonas aeruginosa;Infection/colonization;Drug sensitivity
刘 华
R446.5
A
1672-6170(2017)06-0137-03
2017-03-21;
2017-05-23)

