腹腔镜胆总管探查鼻胆管引流与输尿管导管引流的疗效比较①
高 原,陈安平,胡 铤,李华林
(1.遵义医学院,贵州 遵义,563003;2.成都市第二人民医院)
①通讯作者:陈安平,E-mail:chenanping1954@163.com
·论 著·
腹腔镜胆总管探查鼻胆管引流与输尿管导管引流的疗效比较①
高 原1,2,陈安平2,胡 铤1,2,李华林1,2
(1.遵义医学院,贵州 遵义,563003;2.成都市第二人民医院)
目的探讨腹腔镜胆总管探查取石术后行鼻胆管引流与输尿管导管引流治疗胆囊结石合并胆总管结石的临床疗效,比较两种方法的优劣。方法回顾分析2008年11月至2015年10月为124例胆囊结石合并胆总管结石患者分别行腹腔镜胆囊切除术+胆总管探查+鼻胆管引流术(n=61,鼻胆管组)及输尿管导管引流术(n=63,导管组)的临床资料。结果与鼻胆管组相比,导管组手术时间短、胆道引流管留置时间长,术后第3天胆汁引流量多(P<0.05);两组住院时间、术后第1天与第2天胆汁引流量、术后并发症发生率差异无统计学意义(P>0.05)。结论腹腔镜胆总管探查取石术后鼻胆管引流及输尿管导管引流治疗胆囊结石合并胆总管结石均安全、有效,扩大了胆总管一期缝合的适应证,避免了传统开腹手术的弊端,并未增加术后胆漏、结石残留、胰腺炎等并发症。
胆总管结石;胆囊结石病;腹腔镜检查;胆总管探查术;鼻胆管引流;输尿管导管引流
胆囊结石合并胆总管结石在我国发病率较高,是临床常见疾病,占胆结石患者的5%~29%,平均18%[1]。传统手术方式主要为开腹胆囊切除术+胆总管切开取石+T管引流术,手术创伤较大,带管时间长。近年,随着腹腔镜技术在腹部外科的应用及技术的完善,目前国内很多医务工作者尝试在腹腔镜下治疗胆囊结石合并胆总管结石并行胆总管一期缝合术,并有较大量成功病例的报道[2]。现对比研究2008年11月至2015年10月我院为124例胆囊结石合并胆总管结石患者行腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)+胆总管探查+一期缝合术+鼻胆管引流(鼻胆管组,n=61)及LC+胆总管探查+一期缝合+输尿管导管引流(导管组,n=63)的临床资料,探讨两种术式治疗胆囊结石合并胆总管结石的优缺点。
1 资料与方法
1.1 临床资料 本研究共124例患者,男59例,女65例;15~85岁,平均(52.39±15.45)岁,其中鼻胆管组61例,导管组63例。术前诊断主要依据B超、磁共振胰胆管造影(magnetic resonance cholangiopancreatography,MRCP)、MRI等。两组患者性别、年龄、胆总管直径、最大结石直径、结石数量、术前转氨酶升高例数、黄疸例数差异无统计学意义(P>0.05),具有可比性,见表1。


组别性别(n)男女年龄(岁)胆总管直径(cm)最大结石直径(cm)结石数量(n)转氨酶升高例数(n)黄疸例数(n)鼻胆管组273451.8±15.60.9±0.40.7±0.42.6±3.54743导管组323153.0±15.40.8±0.30.6±0.12.3±2.94035t/χ2值0.530⁃0.4361.5391.1470.4206.0002.389P值0.4670.6640.1270.2550.6750.1120.122
1.2 手术主要器械及材料 电视腹腔镜系统、胆道镜及光源、十二指肠镜、液电碎石仪,腹腔镜下手术器械,腹腔镜下冲吸装置,针式刀,弓式刀,取石网,各种型号的腹腔引流管、输尿管导管,Boston鼻胆管,4-0或5-0可吸收带针缝合线等。
1.3 手术方法 患者取仰卧位,头高足低15~20度,手术台向左侧倾斜15°,建立CO2气腹,压力维持在10~12 mmHg,采用标准四孔法完成LC。解剖肝十二指肠韧带,根据解剖标志辨认胆总管或用一次性输液器头皮针穿刺胆总管抽出胆汁确认。鼻胆管组:纵行剪开胆总管前壁0.5~1.0 cm(以能取出最大结石的横径或能进入胆管镜先端为度),经胆总管前壁切口入路直接钳取或经剑突下10 mm Trocar插入胆道镜,用取石网取净结石。如果结石直径较大或结石嵌顿则行液电碎石术后再取石[3]。胆道镜反复检查,明确结石已取尽,胆总管下端通畅后,经腹顺行将鼻胆管经胆总管切口送至十二指肠(图1),在十二指肠镜辅助下经鼻留置鼻胆管,用4-0或5-0可吸收缝线全层连续锁边缝合,针距、边距均为1.5 mm为宜(图2)。导管组:右锁骨中线肋缘下5 mm Trocar旁内侧约2 mm左右用尖刀戳穿皮肤全层,在气腹针辅助下将4Fr输尿管导管插入腹腔(部分留于腹腔外),将输尿管导管经胆囊管残端插入胆总管(长4~8 cm),用针状电钩在输尿管导管引导下自右上至左下切开胆囊管至汇合部(也可直接切开胆总管前壁),再向胆总管方向切开0.5~1.0 cm(以能取出最大结石的横径或能进入胆管镜的前端为度),取净结石后再次将剪掉头端的输尿管导管置入胆总管(图3),用4-0或5-0可吸收缝线全层连续锁边缝合胆总管、胆囊管,再用上述可吸收线于胆囊管切口处8字缝合加固两针[4](术后1个月拔除输尿管导管时直接剪掉腹部固定线,拔除输尿管导管,予以油沙覆盖切口)。0.9%生理盐水反复冲洗腹腔,吸尽残余胆汁,用清洁干净纱布擦拭胆总管缝合切口处,如果有胆汁渗出,可加缝数针。术后于Winslow孔附近常规放置1根腹腔引流管及1根16F的脑室引流管,妥善固定腹腔引流管及输尿管导管。
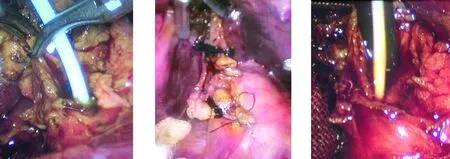
图1 顺行插入鼻胆管图2 一期缝合胆总管 图3 插入输尿管导管
1.4 观察指标 比较两组手术时间、术中出血量、住院时间、胆道引流管放置时间、术后相关并发症发生率及术后第1天、第2天、第3天胆汁引流量。

2 结 果
2.1 两组观察指标的比较 导管组手术时间短于鼻胆管组,差异有统计学意义(P<0.05);术后第3天胆汁引流量多于鼻胆管组,差异有统计学意义(P<0.05);鼻胆管组胆道引流管留置时间短于导管组,差异有统计学意义(P<0.05);两组住院时间、术后第1天与第2天胆汁引流量差异无统计学意义(P>0.05)。见表2。
2.2 两组术后并发症的比较 两组总并发症发生率差异无统计学意义(P>0.05)。胆道引流管打折、胆道引流管早期滑脱、胆漏、胰腺炎、胆道引流管缝合到胆管壁上等并发症发生率两组差异无统计学意义(P>0.05)。见表3。术中将1例患者鼻胆管缝合至胆总管上,导致鼻胆管难以拔出,后在十二指肠镜辅助下成功拔除;无再次手术病例。术后拔管前经胆道造影均未发现结石残余。


组别手术时间(min)术中出血量(ml)住院时间(d)胆道引流管时间(d)术后胆汁引流量(ml)第1天第2天第3天鼻胆管组109.4±35.220.4±8.311.3±3.94.4±2.3227.1±128.6225.9±143.9200.2±130.0导管组95.3±16.116.5±9.016.3±5.332.0±2.7239.6±179.5280.0±164.2281.3±155.6t值2.8753.165⁃1.531⁃61.706⁃0.354⁃1.497⁃2.444P值0.0050.1220.1290.0000.7240.1380.017
表3 两组患者术后并发症的比较(n)

组别引流管打折引流管早期滑脱胆漏胰腺炎引流管缝合至胆总管总并发症鼻胆管组241119尿管组012407χ2值0.9020.7680.114P值0.240∗0.3421.000∗0.3810.492∗0.545
*Fisher精确概率法
3 讨 论
传统方法治疗胆囊结石合并胆总管结石,T管引流术被认为起到引流胆汁、减轻胆道压力,支撑胆总管并可处理残留结石等作用[5],但仍存在一些弊端:手术创伤大,术后带管时间长导致患者痛苦增加,大量胆汁丢失,引起消化功能障碍及电解质紊乱,影响了患者的生活质量[6]。而本研究中腹腔镜下胆总管探查+一期缝合联合行鼻胆管及输尿管导管引流,既避免了传统手术创伤大引起的恢复时间长、带管时间长、切口感染率高的不足,又起到了替代T管引流胆汁、减少胆道压力的作用(对于T管带管时间教科书建议时间为14 d,然而经我院经验及各种文献报道显示,术后3个月拔除T管可减少部分拔管后胆漏的情况,并可很安全地经窦道行胆道镜检查及取石术,我院目前T管放置3个月后根据情况拔除,因此输尿管导管对于T管带管时间而言还是具有一定优势的),充分发挥了腹腔镜的微创优势,扩大了胆总管探查术后一期缝合的适应证[7]。然而这两种微创术式治疗胆囊结石合并胆总管结石具有各自的优劣势。
近期研究表明,对于胆囊结石合并胆总管结石,MRCP阳性检出率达97.39%,绝大多数患者术前可确诊合并胆总管结石,而无需术中确认,对于术前确诊患者,身体可耐受较长时间手术时,在具备相关技术实力的医院,更宜采用一阶段法同期治疗胆囊结石合并胆总管结石。先行内镜逆行胰胆管造影取石及放置鼻胆管引流术,可降低胆总管切开率,再行LC增加了住院时间及住院费用,因此我院术前常规行MRCP检查,对于考虑胆总管结石和(或)胆总管下端狭窄的患者,采用术中顺行放置鼻胆管或输尿管导管引流,一次手术处理了胆囊结石及胆总管结石,术中也可于十二指肠镜下行十二指肠乳头切开,避免患者承受二次手术打击及二次麻醉风险,并可缩短治疗周期,最大程度上减轻了患者的经济负担与精神压力。
本研究比较分析了腹腔镜胆总管探查术后行鼻胆管引流与输尿管导管引流治疗胆囊结石合并胆总管结石的临床疗效,结果显示,手术时间、术后第3天胆汁引流量输尿管组优于鼻胆管组;而胆道引流管留置时间,鼻胆管组更具优势;住院时间、术后并发症及术后第1天、第2天胆汁引流量两组差异无统计学意义。可以看出胆总管探查后输尿管导管引流术的手术操作难度相对较低,因而手术时间较鼻胆管引流具有优势,而在带管时间方面鼻胆管引流更具优势。
本研究中,鼻胆管组术后发生并发症9例(14.8%),输尿管导管组发生7例(11.1%),两组差异无统计学意义(P>0.05)。其中鼻胆管组发生胆道引流打折2例(3.3%),输尿管导管组无引流管打折发生,鼻胆管打折可能与鼻胆管留置胆总管段过长或出十二指肠乳头后角度太小引起;而输尿管导管由于在体腔内部分相对较少,无明显转角处,因此出现引流管打折的情况相对较少。鼻胆管组早期滑脱4例(6.6%),输尿管导管组1例(1.6%),输尿管导管滑脱多由于在皮肤固定不牢靠所致;鼻胆管早期滑脱多因在胆总管腔内留置段过短或在消化道至鼻腔间拉得太直,而且鼻胆管多用胶带固定,由于胃肠道蠕动或患者活动而掉入肠道。术后鼻胆管组发生胆漏1例(1.6%),输尿管导管组发生2例(3.2%),这可能与腹腔镜下胆总管缝合技术相关[8]。术后鼻胆管组发生胰腺炎1例(1.6%),输尿管导管组发生4例(6.3%),这多由于反复取石导致十二指肠乳头一过性水肿,或与鼻胆管行乳头切开及长期刺激十二指肠乳头相关[9]。1例患者鼻胆管缝合至胆总管壁上,这纯粹与腔镜下缝合技术及手感有关,此类并发症因术后处理较麻烦,术中应注意避免。上述结果表明,胆总管探查术后行鼻胆管引流与输尿管导管引流的术后并发症差异无统计学意义,对于合适的患者可根据技术及设备选择相应的手术方式,但多数并发症随着腔镜技术的进一步提高能得到更好的避免。
此外,胆总管探查术后行一期缝合的前提是胆总管结石取净、胆总管下端无狭窄,两组术中均在胆道镜直视下行胆道探查,最大限度地减少了结石残留,排除胆总管下端狭窄,拔管前行胆道造影均未发现结石残留,即使术后发现结石残留,绝大多数均可行内镜逆行胰胆管造影/内镜十二指肠乳头括约肌切开术处理,无需再次手术[10]。
综上所述,与胆总管探查鼻胆管引流相比,输尿管导管引流在手术难度、手术时间方面均具有优势,鼻胆管引流则保留了胆汁正常的生理流动方向,经人体自然生理腔道途径引流,且留置时间短(4~7 d)[11],避免了输尿管导管的腹壁戳孔及带管时间长(1个月),具有术后康复快、患者心理恐惧及痛苦少的优点[12]。鼻胆管引流扩大了胆总管探查术后一期缝合的适应证[13-14],充分发挥了腹腔镜下行胆道探查的微创优势。
[1] 黄志强.胆道外科学[M].2版.济南:山东科学技术出版社,1999:332-333.
[2] 马陈,朱挺,陈晓岗.腹腔镜胆总管切开取石Ⅰ期缝合术48例临床体会[J].腹腔镜外科杂志,2013,18(7):527-529.
[3] Topal B,Aerts R,Penninckx F.Laparoscopic common bile duct stone clearance with flexible choledochoscopy[J].Surg Endosc,2007,21(12):2317-2321.
[4] 肖宏,索运生,尹思能,等.腹腔镜胆总管探查一期缝合术中经胆囊管输尿管导管胆道引流607例[J].中国微创外科杂志,2015,15(12):1072-1074.
[5] Leida Z,Ping B,Shuguang W,et al.A randomized comparison of primary closure and T-tube drainage of the common bile duct after laparoscopic choledochotomy[J].Surg Endosc,2008,22(7):1595-1600.
[6] 张鸿涛,崔云峰,苗彬,等.胆总管探查一期缝合的临床研究[J].中国普通外科杂志,2011,20(2):183-186.
[7] 李凤鸣,十二指肠镜联合腹腔镜治疗胆囊结石合并胆总管结石[J].腹腔镜外科杂志,2016,21(7):540-542.
[8] 周永辉,陈志勇,彭翔.预置鼻胆管及腹腔镜胆总管一期缝合术治疗胆总管结石[J].岭南现代临床外科,2006,6(1):24-26.
[9] 肖旭,卢潮德,金燕,等.胆囊结石合并胆总管结石两种微创治疗方法的对比分析[J].腹腔镜外科杂志,2015,20(6):451-454.
[10] 杨鸿梅,王正江,张爱琼,等.腹腔镜术中联合十二指肠镜放置鼻胆管治疗胆总管结石的价值[J].实用临床医药杂志,2013,17(24):87-88.
[11] 刘东斌,刘家峰,徐大华,等.腹腔镜胆总管探查一期缝合术并发症及治疗策略[J].腹腔镜外科杂志,2015,20(11):855-858.
[12] 李华林,陈安平,胡铤,等.经胆囊管入路同期三镜治疗细径胆总管结石的临床应用[J].肝胆胰外科杂志,2015,27(5):358-360.
[13] 陈安平,王佳牧,山长星,等.三镜同期联合手术治疗胆结石174例分析[J/CD].中华普外科手术学杂志(电子版),2013,7(2):30-32.
[14] 王佳牧,陈安平,山长星,等.腹腔镜、胆道镜、十二指肠镜(三镜)同期手术扩大一期缝合术应用199例报告[J].外科研究与新技术,2013,2(3):170-172.
Clinicalefficacycomparisonofnasobiliarydrainageandureteralcatheterdrainageafterlaparoscopiccommonbileductexploration
GAOYuan1,2,CHENAn-ping2,HUTing1,2,etal.
1.ZunyiMedicalCollege,Zunyi563003,China;2.ChengduSecondPeople'sHospital
Objective:To explore the clinical efficacy of nasobiliary drainage and ureteral catheter drainage after laparoscopic common bile duct exploration in the treatment of cholecystolithiasis combined with choledocholithiasis,and to compare the advantages and disadvantages of the two methods.MethodsClinical data of 124 patients,who suffered from cholecystolithiasis and choledocholithiasis,and underwent laparoscopic cholecystectomy,common bile duct exploration,nasobiliary drainage (n=61,nasobiliary group) or ureteral catheter drainage (n=63,ureteral catheter group) from Nov.2008 to Oct.2015,were retrospectively analyzed.ResultsCompared with the nasobiliary group,the operation time was shorter,and the retention time of biliary drainage tube of the ureteral catheter group was longer,the amount of bile drainage of the ureteral catheter group on the third day after surgery was more (P<0.05).There were no significant differences in the hospitalization time,the bile drainage on the first and second day and the postoperative complications (P>0.05).ConclusionsBoth nasobiliary drainage and ureteral catheter drainage in laparoscopic common bile duct exploration are safe and effective in the treatment of cholecystolithiasis with choledocholithiasis,expand the indication of primary suture of common bile duct,avoid a series of drawbacks of the traditional open surgery,and do not increase the incidence of postoperative complications,such as bile leakage,residual calculi,pancreatitis and so on.
Choledocholithiasis;Cholecystolithiasis;Laparoscopy;Common bile duct exploration;Nasobiliary drainage;Ureteral catheter drainage
高 原(1989—)男,遵义医学院硕士研究生在读,主要从事肝胆胰微创外科的学习。
1009-6612(2017)09-0669-04
10.13499/j.cnki.fqjwkzz.2017.09.669
R657.4
A
2017-02-14)
(英文编辑:程玉刚)

