腹腔镜微创治疗对肝胆结石患者的临床疗效及安全性
高 翔, 朱剑飞, 刘 意, 胡玉霆, 朱春富
(南京医科大学附属常州第二人民医院, 江苏 常州, 213000)
腹腔镜微创治疗对肝胆结石患者的临床疗效及安全性
高 翔, 朱剑飞, 刘 意, 胡玉霆, 朱春富
(南京医科大学附属常州第二人民医院, 江苏 常州, 213000)
腹腔镜; 肝切除; 肝内胆管结石; 疗效; 安全性
随着人们的生活节奏加快,生活方式以及饮食结构发生变化,肝胆结石的发生率逐年上升[1]。肝胆结石依照发病部位可分为胆内胆管结石、胆总管结石、胆囊结石、胆总管结石合并胆囊结石等。肝内胆管结石的患者病情最为复杂,治疗难度较大,治疗后并发症多且易复发[2-3]。本院采用腹腔镜微创技术对肝内胆管结石患者实施治疗,效果显著,报告如下。
1 资料与方法
1.1 一般资料
选取2013年1月—2017年2月本院收治的肝胆管结石患者78例。术前经B超、CT或磁共振等检查确诊。患者均排除手术禁忌。根据手术方式分为腹腔镜手术组(n=45)和开放手术组(n=33)。2组患者的一般资料无显著差异,见表1。

表1 2组患者一般资料比较
纳入标准: ① 肝功能 Child-Pugh 分级为 A 或 B 级; ② 手术前均经 B 超、CT 或 MRI确诊为肝内胆管结石; ③ 可合并胆总管结石或胆囊结石等; ④ 临床资料完整。排除标准: ① 合并重要脏器功能障碍的患者; ② 肝功能Child-Pugh 分级为 C 级; ③ 术前怀疑胆管恶变或术后病理学证实存在恶变。
1.2 方法
术前应用超声、CT等检查以确定结石的数量以及分布位置。术前禁食、置导尿管、使用抗生素。气管内插管全麻,消毒铺巾。腹腔镜微创治疗组,构建气腹,气压控制为12~15 mmHg, 常规5孔法操作,根据不同结石位置确定穿孔位置。根据不同手术解剖或不解剖第一、第二肝门,阻断或不阻断第一肝门。常规采用超声刀切肝,双极电凝止血,肝内管道结构予以夹闭,近肝门处主干胆管开放便于胆道镜探查。根据情况可打开胆总管行探查并放置T管引流。所有病例常规放置腹腔引流管。开腹手术治疗组,术前准备同腹腔镜组。根据情况采用右侧肋缘下或正中切口进腹,保护切口并探查腹腔,根据不同手术解剖或不解剖第一、第二肝门,阻断或不阻断第一肝门。采用钳夹法分离肝组织并结扎管道结构,近肝门处主干胆管开放便于胆道镜探查。根据情况可打开胆总管行探查并放置T管引流。所有病例常规放置腹腔引流管。术后予以监护、输液、支持等治疗,密切观察病情变化。
1.3 观察指标
① 术中指标: 手术时间、出血量、输血率、肝门阻断时间; ② 治疗效果指标: 并发症(伤口感染、切口感染、腹腔出血、胆漏、术后肝功能不全)、结石残留率、腹腔引流管放置时间、T管放置、镇痛泵使用率、全身炎症反应综合征(SIRS)发生率、住院时间、下床活动时间、术后进食时间。
1.4 统计学方法
采用SPSS 14.0对采集数据进行统计学处理,计数资料采用卡方检验; 计量资料用均数±标准差表示,采用t检验;P<0.05为差异有统计学意义。
2 结 果
78例患者均顺利完成手术,手术后病理提示所有患者均符合肝内胆管结石诊断, 2组患者除1例死亡外,其余术后均痊愈出院。腹腔镜组的手术时间及肝门阻断时间显著长于开放手术组(P<0.05), 术中出血量及输血率显著优于开放手术组(P<0.05), 2组的手术方式无显著差异。见表2。
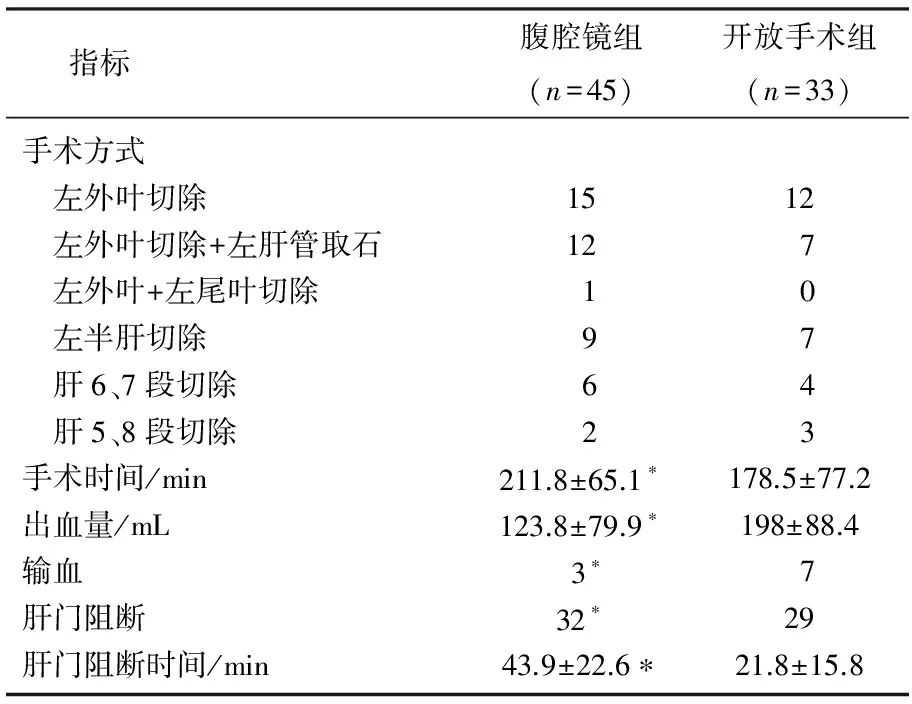
表2 2组患者术中情况比较
与开放手术组比较, *P<0.05。
腹腔镜组的术后进食时间、术后下床活动时间、术后住院时间、腹腔引流管放置时间、镇痛泵使用率均显著低于开放手术组(P<0.05)。2组切口感染率比较,差异有统计学意义(P<0.05), 其余的并发症发生率无显著差异。2组手术后SIRS的发生率比较,差异有统计学意义(P<0.05), 而结石残留率及手术死亡率无显著差异。见表3。
3 讨 论
肝内胆管结石是中国常见的肝脏良性病变,约占全部肝胆结石患者的16.1%[4]。目前病因仍不完全清楚,病情复杂多变,治疗上仍以外科手术为主。其基本治疗原则为: ① 取净结石; ② 解除梗阻; ③ 祛除病灶; ④ 通畅引流[5]。目前主要的治疗方法有: ① 肝叶切除术; ② 胆管空肠吻合术; ③ 胆管切开胆道镜取石术。其中肝叶切除的疗效最为确切。传统的肝叶切除多采用开腹进行,对患者的创伤较大,手术后并发症的发生率高,恢复时间长。随着微创理念的提出,腹腔镜技术及器械的发展和完善,现腹腔镜手术已在肝胆外科得到广泛应用。
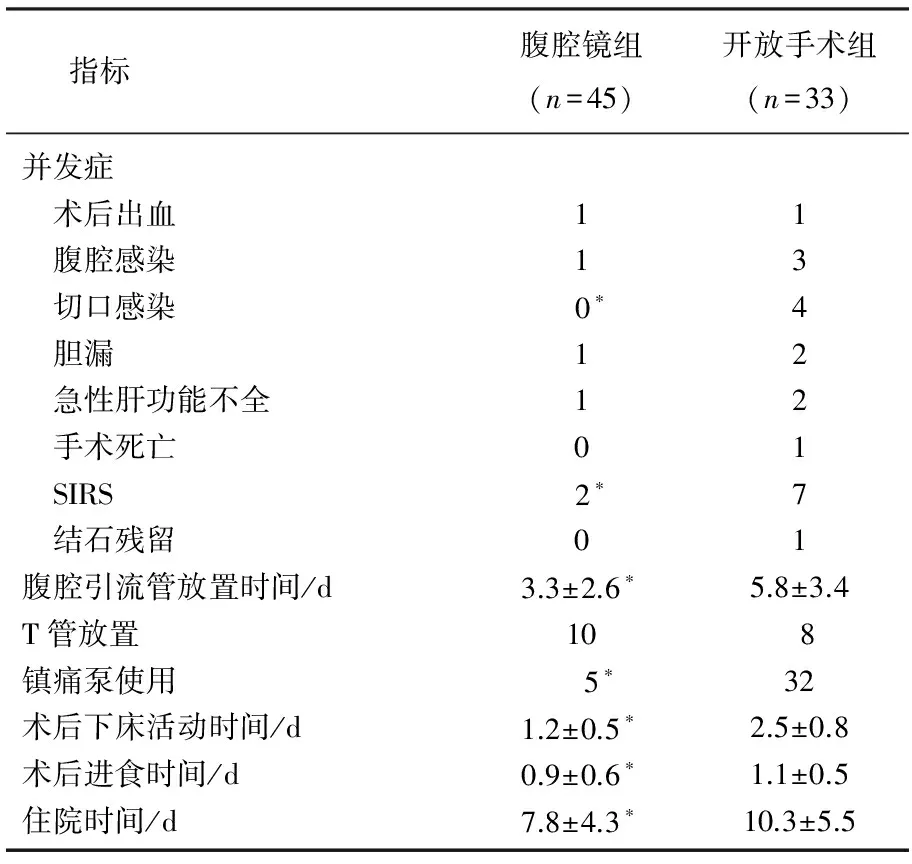
表3 2组患者治疗效果比较
与开放手术组比较, *P<0.05。
腹腔镜手术组的术中出血量及输血率均低于开放手术组。就术后恢复而言,腹腔镜组患者的平均术后进食时间、平均术后下床活动时间、平均术后住院时间、平均腹腔引流管放置时间、手术后镇痛泵使用率都低于开放手术组患者。这是因为腹腔镜切口小,手术后切口疼痛感轻,可早期下床活动。腹腔镜可避免肠管的长时间外露和刺激,所以手术后胃肠功能恢复较快,术后进食时间要早于开放手术组。经腹腔镜的放大作用可使术者更好地掌握术中情况,便于微小血管及胆管的处理,减少了手术的出血量,缩短了腹腔引流管放置时间,降低了手术后胆漏及SIRS的发生率,从而缩短了患者的住院时间。
肝叶切除术后的并发症众多,主要有手术后出血、胆漏、腹腔感染、切口感染、急性肝功能不全等。本研究显示腹腔镜组的手术后并发症的发生率为8.89%, 显著低于开放手术组的36.36%。这与腹腔镜创伤小,操作精细有直接关系。另外手术后有无结石残留也是衡量治疗效果的一个重要指标。有文献[6-7]报道,开腹肝切除的结石清除率为81.7%, 而腹腔镜肝切除的结石清除率为86.4%~89.7%, 要高于开腹手术。本研究中显示开放手术组有1例发生结石残留,而腹腔镜组未发生结石残留,可能与病例数小有关。但就总体的发生率腹腔镜组要小于开放手术组。由此可见腹腔镜治疗肝内胆管结石更为可靠。
本研究显示腹腔镜组在手术时间和肝门阻断时间上都要长于开放手术组。但也有的研究结果显示,腹腔镜组的手术时间和肝门阻断时间与开放手术组相差无几,甚至少于开放手术组[8-10]。作者认为腹腔镜手术时间长的原因在于术中需要超声刀精细解剖分离,减少出血量,保证有清晰的手术视野,否则操作会很困难。而开放手术可以用手协助,快速切肝。但随着术者腹腔镜操作的熟练,团队配合的默契,可相对缩短手术的操作时间。
综上所述,与开腹手术相比腹腔镜治疗肝内胆管结石手术创伤小,术后恢复快,住院时间短,并发症少。
[1] 李学庆. 腹腔镜微创治疗肝胆结石的临床效果观察[J]. 中国卫生标准管理, 2015(10): 77-78.
[2] Chung M S, Yoon B I, Lee S H. Clinical Efficacy and Safety of Naftopidil Treatment for Patients with Benign Prostatic Hyperplasia and Hypertension: A Prospective, Open-Label Study[J]. Yonsei Medical Journal, 2017, 58(4): 800-7.
[3] 邓国荣. 腹腔镜微创疗法在肝胆结石手术中的应用研究[J]. 中国医学工程, 2014(12): 97-97.
[4] 赖佳明, 梁力建. 重视肝叶切除治疗肝内胆管结石[J]. 肝胆外科杂志, 2002, 10(01): 4-5.
[5] 黄志强. 肝内胆管结石外科治疗的进展[J]. 中国实用外科杂志, 2004, 24(2): 65-66.
[6] Yang T. Hepatectomy for Bilateral Primary Hepatolithiasis[J]. Annals of Surgery, 2010, 251(1): 84-90.
[7] Cai X. Laparoscopic hepatectomy for hepatolithiasis: a feasibility and safety study in 29 patients[J]. Surg Endosc, 2007, 21(7): 1074-8.
[8] 尹晓庆, 崔宏伟. 腹腔镜肝切除术在左肝内胆管结石治疗中的临床应用[J]. 浙江临床医学, 2015, 17(9): 1502-1504.
[9] Jin R. Total laparoscopic left hepatectomy for primary hepatolithiasis: Eight-year experience in a single center[J]. Surgery, 2016, 159(3): 834-841.
[10] Shin Y C. Comparison of laparoscopic versus open left-sided hepatectomy for intrahepatic duct stones[J]. Surgical Endoscopy, 2016, 30(1): 259-265.
R 364.2
A
1672-2353(2017)19-138-03
10.7619/jcmp.201719044
2017-05-20
朱春富

