ABCD2评分法联合TCD或MRA对TIA近期发生脑梗死的评估价值比较
厉 青, 倪健强
(1.江苏省苏州市吴江第一人民医院神经内科, 江苏 吴江 215200 2. 苏州大学附属第一医院神经内科, 江苏 苏州 215006)
ABCD2评分法联合TCD或MRA对TIA近期发生脑梗死的评估价值比较
厉 青1, 倪健强2
(1.江苏省苏州市吴江第一人民医院神经内科, 江苏 吴江2152002. 苏州大学附属第一医院神经内科, 江苏 苏州215006)
目的比较ABCD2评分法联合经颅多普勒(TCD)或磁共振血管造影(MRA)对短暂性脑缺血发作(TIA)患者近期发生脑梗死的评估价值。方法将2015年6月至2017年6月于本院神经内科住院治疗的70例TIA患者进行ABCD2评分,其中40例患者进行了TCD检查,30例患者进行了MRA检查,TIA发病7d内进行头颅MRI检查,统计脑梗死发生率。结果70例患者中ABCD2评分低危患者42例,脑梗死发生率4.76%,中危患者20例,脑梗死发生率45.00%,高危患者8例,脑梗死发生率62.50%,中危组和高危组脑梗死发生率明显高于低危组(P<0.01),中危组和高危组两组间脑梗死发生率无明显差异(P>0.05)。ABCD2评分联合TCD或MRA对TIA患者近期脑梗死发生的诊断曲线下面积AUC分别为0.848和0.654,且两种检测法差异有统计学意义(Z=2.43,P=0.015)。多因素logistic回归分析显示,高血压、LDL≥2.6moL/L、症状持续时间≥60min均与TIA后7d内脑梗死形成呈正相关。结论ABCD2评分对TIA短期发生脑梗死具有较好的预测价值,与TCD相比,结合MRA检查,可提高对脑梗死发生风险预测的准确性。
短暂性脑缺血发作; ABCD2评分法; 经颅多普勒; 磁共振血管造影
短暂性脑缺血发作(TIA)是缺血性脑血管病的常见类型,通常被认为是脑梗死的超级预警信号。研究显示[1],首次TIA后,短期内脑梗死发生率要高于其他心血管事件。如何采用简单快速的评估方案对TIA患者进行早期危险分层,对患者预后至关重要,ABCD2评分法是目前临床对TIA患者具有较高分层预测价值的评估方案,TIA与颅内动脉狭窄关系密切[2]。血管狭窄是TIA发生脑梗死的独立危险因素之一,因此采用影像学评估,并结合ABCD2评分可提高ABCD2评分的预测准确度,但目前国内外学者的相关研究并未得出一致结论[3]。因此本研究采用ABCD2评分法并分别结合经颅多普勒或磁共振血管造影对TIA患者近期发生脑梗死进行风险性评估。现将结果整理报道如下。
1 资料与方法
1.1一般资料:将2015年6月至2017年6月于本院神经内科住院治疗的70例TIA患者纳入研究,参照2007年中华医学会神经病学会制订的TIA诊断标准[4]诊断。纳入标准:CT或MRI检测无责任病灶;发病24h内就诊者;未遗留神经功能缺损症状和体征者;研究对象及其家属均签署知情同意书。排除标准:非脑血管事件;脑卒中者;病例资料不完整者。70例患者中男42例,女28例;平均年龄(61.14±8.57)岁;有高血压病史36例、糖尿病史20例、冠心病病史12例、房颤病史3例、TIA或脑卒中发作史17例;单侧肢体无力者12例;言语障碍但无单侧肢体无力者13例。本研究通过我院医学伦理会审批。
1.2方 法
1.2.1ABCD2评分法[5]:该评分法总分7分,由年龄、血压、临床特征、症状持续时间和是否合并糖尿病组成,其中评分在0~3分为低危组,4~5分为中危组,6~7分为高危组。评分时以TIA后首次获得的血压数据为准,多次发作以最长发作时间作为症状持续时间。
1.2.2TCD和颈部血管超声检查:70例患者中有40例进行了TCD检查。平均血流速度超过120cm/s,伴有血管杂音、低频增强、涡流等频谱形态异常为颅内动脉狭窄。大脑颈内动脉或动脉血流流速降低或信号消失,远端血流出现流速、波动降低,波形圆钝等频谱异常,脉动指数降低为颅内动脉血管闭塞[6]。
1.2.3MRA检查对血管狭窄的诊断:70例患者中有30例进行了MRA检查。参照北美症状性颈动脉狭窄内膜切除实验的标准进行判定[7],颅外动脉狭窄率=(1-狭窄处直径/狭窄远端正常直径)×100%;颅内动脉狭窄率=(1-狭窄处直径/狭窄近端正常直径)×100%。
1.2.4对脑梗死的诊断:以TIA发病7d时为终点事件的观察点,脑梗死的诊断参照全国第四届脑血管病学术会议的诊断标准,并经头颅MRI检查确诊为同一责任血管分布区新发脑梗死灶。

2 结 果
2.170例TIA患者ABCD2评分及脑梗死发生情况:70例患者中ABCD2评分低危患者42例(60.00%),脑梗死发生率4.76%,中危患者20例(28.57%),脑梗死发生率45.00%,高危患者8例(11.43%),脑梗死发生率62.50%。中危组和高危组脑梗死发生率明显高于低危组(P<0.01),中危组和高危组两组间脑梗死发生率无明显差异(P>0.05)。见表1。
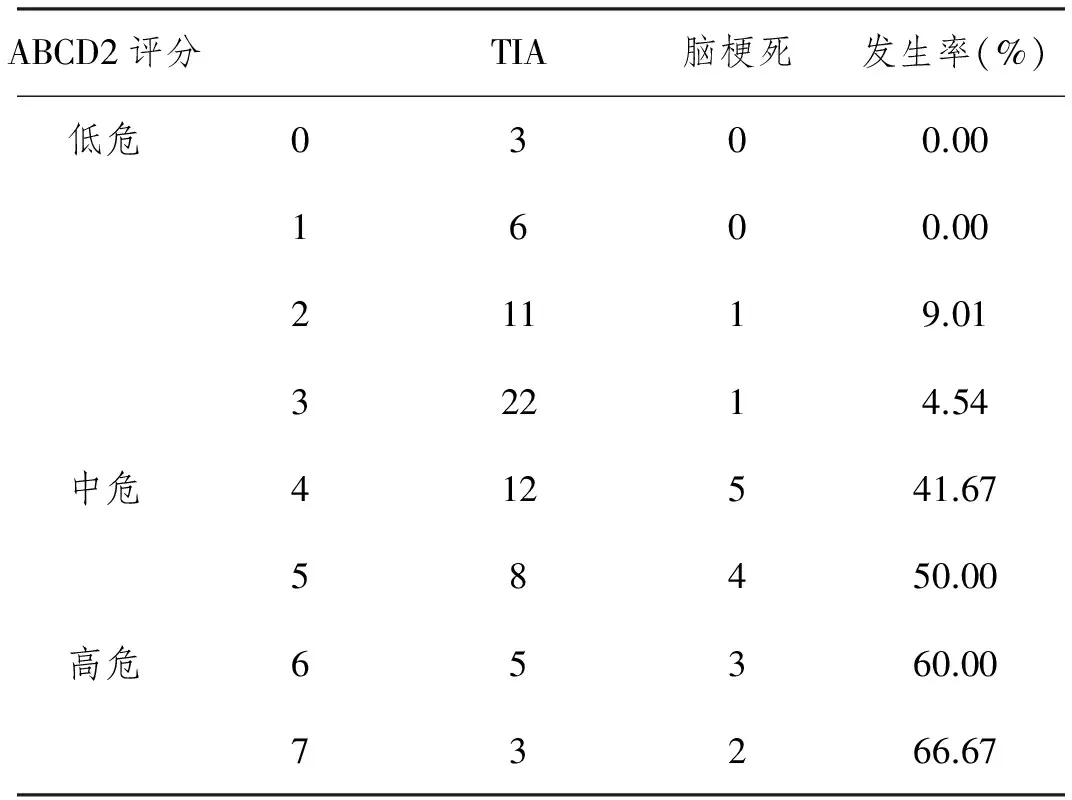
表1 70例患者ABCD2评分及脑梗死发生情况(n)
2.2ABCD2评分联合TCD或MRA对TIA患者脑梗死的应用价值比较:进行MRA检查的患者,当ABCD2评分在4~7分且血管狭窄>50%时,短期内脑梗死发生率为80.00%,而TCD检查为16.67%(P<0.05),见表2;ROC曲线分析显示,以ABCD2评分≥4分和血管狭窄程度>50%为诊断标准,ABCD2评分联合TCD或MRA对TIA患者近期脑梗死发生的诊断曲线下面积AUC分别为0.848(P<0.01,95%CI=0.68~0.86)和0.654(P<0.01,95%CI=0.54~0.71,且两种检测法差异有统计学意义(Z=2.432,P=0.015)。
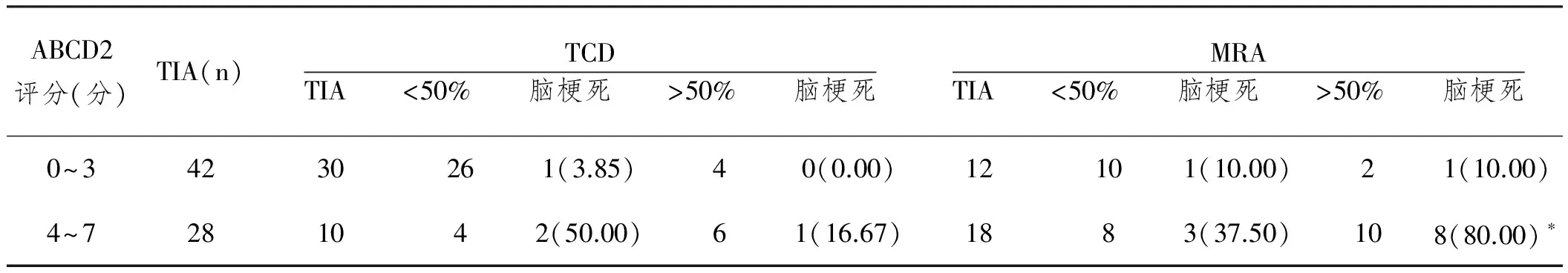
表2 ABCD2评分联合TCD或MRA对TIA患者脑梗死的应用价值比较n(%)
与TCD检测比较,*P<0.05
2.3TIA后进展为脑梗死的危险因素分析:单因素分析显示,影响TIA患者进展至脑梗死的危险因素主要有性别、高血压、低密度脂蛋白(LDL)≥2.6moL/L、症状持续时间≥60min、头颅CT表现和糖尿病(P<0.01),而年龄、临床表现、房颤、吸烟史、饮酒史、冠心病、外周血管疾病无统计学意义(P>0.05)。将上述危险因素进行多因素Logistic回归分析显示,性别、头颅CT表现和糖尿病无统计学意义(P>0.05),剔除后再次进行回归分析,表明高血压、LDL≥2.6moL/L、症状持续时间≥60min均与TIA后7d内脑梗死形成具有正相关的关系(P=0.000、0.000、0.002)。见表3。
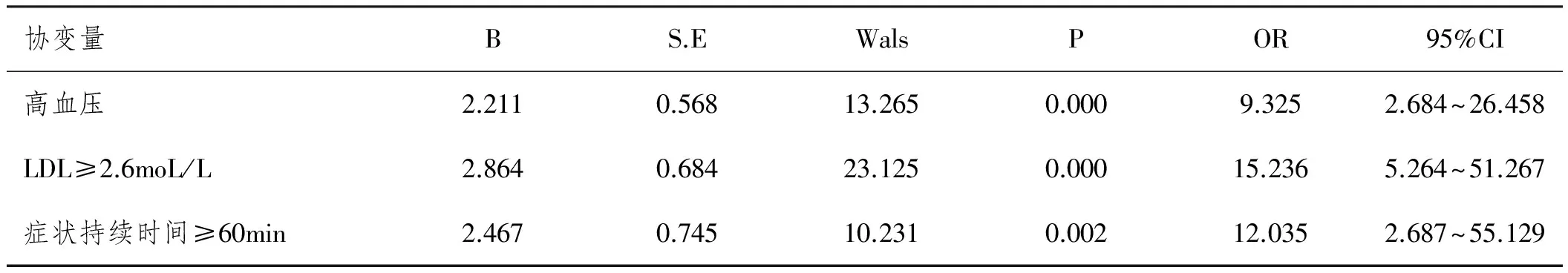
表3 TIA后进展为脑梗死的多因素Logistic回归分析
3 讨 论
TIA发作后短期内有较高的脑梗死发生风险,50%左右首次发生TIA的患者48h内可发生脑梗死,超过10%的患者3个月内至少发生1次脑梗死。目前临床多采用ABCD2评分法对TIA进行预后评估,Tsivgoulis等[8]研究发现,TIA患者若ABCD2评分≥6分,其进展为脑梗死的风险为其他患者的8倍。
本研究结果中,ABCD2评分低危患者42例,7d内脑梗死发生率4.76%,中危患者20例,脑梗死发生率45.00%,高危患者8例,脑梗死发生率62.50%,中危组和高危组脑梗死发生率明显高于低危组。本组患者脑梗死发生率均高于Johnston等[5]的研究,可能由于本研究样本量小,抽样误差增大有关,但随着TIA患者ABCD2评分的增大,患者脑梗死的发生风险呈增大趋势,表明ABCD2评分能够对TIA患者进行短期预后的危险分层,对于临床采取及时有效的治疗措施意义重大。Calvet等[9]研究报道,磁共振扩散加权成像(DWI)异常及颈动脉狭窄是脑梗死的独立危险因素,与ABCD2评分结合可提高对TIA后脑梗死风险的预测价值。本研究采用对颈动脉狭窄检测较为常用的TCD和MRA,TCD存在超声检查的准确率不高,受检查者主观因素的影响等弊端,MRA可以更加全面、多角度的观察脑血管及侧支循环,图像客观,检测准确度高。较多文献报道了TCD及MRA对TIA患者短期内脑梗死预后的评估价值,但关于两者之间诊断价值比较的文献却尚少,本研究结果显示,进行MRA检查的患者,当ABCD2评分在4~7分且血管狭窄>50%时,短期内脑梗死发生率为80.00%,而TCD检查为16.67%,两种检测方法具有显著性差异;ROC曲线分析显示,以ABCD2评分≥4分和血管狭窄程度>50%为诊断标准,ABCD2评分联合TCD或MRA对TIA患者近期脑梗死发生的诊断曲线下面积AUC分别为0.848和0.654,且差异显著。表明通过MRA联合ABCD2评分能更有效地预测TIA近期脑梗死的发生,与MRA能够提高对脑血管狭窄程度的判断具有一定的相关性相关分析显示高血压、LDL≥2.6moL/L、症状持续时间≥60min均与TIA后7d内脑梗死形成呈正相关,与蔡艳丽[10]研究结果较为一致。综上所述,ABCD2评分对TIA短期发生脑梗死具有较好的预测价值,与TCD相比,结合MRA检查,可提高对脑梗死发生风险预测的准确性,对临床采取积极有效的预防措施意义重大。
[1] Miwa K, Hoshi T, Hougaku H, et al. Silent cerebral infarction is associated with incident stroke and TIA independent of carotid intima-media thickness[J].Intern Med, 2010, 49(9): 817~822.
[2] Mattioni A, Cenciarelli S, Biessels G J, et al. Prevalence of intracranial large artery stenosis and occlusion in patients with acute ischaemic stroke or TIA[J].Neurological Sciences Official Journal of the Italian Neurological Society & of the Italian Society of Clinical Neurophysiology, 2014, 35(3): 349.
[3] Araki Y, Kumakura H, Kanai H, et al. Prevalence and risk factors for cerebral infarction and carotid artery stenosis in peripheral arterial disease[J].Atherosclerosis, 2012, 223(2): 473~477.
[4] 饶明俐.中国脑血管病防治指南[M].北京:人民卫生出版社,2007.6.
[5] Johnston S C, Rothwell P M, Nguyen-Huynh M N, et al. Validation and refinement of scores to predict very early stroke risk after transient ischaemic attack[J].Lancet, 2007, 369(9558): 283~292.
[6] 高山, 黄家星.经颅多普勒超声(TCD)的诊断技术与临床应用[M].北京:人民卫生出版社,2000.51~103.
[7] Saba L, Mallarini G. A comparison between NASCET and ECST methods in the study of carotids: Evaluation using Multi-Detector-Row CT angiography[J].European Journal of Radiology, 2010, 76(1): 42~47.
[8] Tsivgoulis G, Vassilopoulou S, Spengos K. Potential applicability of ABCD score in triaging TIA patients[J].Lancet, 2007, 369(9567): 1082~1082.
[9] Calvet D, Touzé E, Oppenheim C, et al. DWI lesions and TIA etiology improve the prediction of stroke after TIA[J].Stroke, 2009, 40(1): 187.
[10] 蔡艳丽.ABCD2评分法对神经内科住院头晕患者脑卒中诊断价值的临床研究[D].重庆:重庆医科大学,2013.
ComparisonoftheValueofABCD2ScoreCombinedwithTCDorMRAintheRecentOccurrenceofCerebralInfarctioninTIA
LIQing,etal
(WujiangFirstPeople'sHospitalofSuzhou,JiangsuWujiang215200,China)
Objective:To compare the value of ABCD2 score combined with transcranial Doppler (TCD) or magnetic resonance angiography (MRA) in the recent development of cerebral infarction in patients with transient ischemic attack (TIA).Methods70 patients with TIA hospitalized in the department of neurology of our hospital from June 2015 to June 2017 were given ABCD2 score, 40 patients underwent TCD, and 30 patients underwent MRA. Cranial MRI examination was performed within 7 days of onset of TIA, the incidence of cerebral infarction was evaluated.ResultsAmong the 70 patients, 42 cases were ABCD2 scoring low-risk patients. The incidence of cerebral infarction was 4.76% . Among the 20 patients with moderate risk, the incidence of cerebral infarction was 45%. High-risk patients were 8 cases, the incidence of cerebral infarction was 62.50%. The incidence of cerebral infarction in high-risk group and high-risk group was significantly higher than that in low risk group (P<0.01), and there was no significant difference in the incidence of cerebral infarction between the 2 groups (P>0.05). ABCD2 score combined with TCD or MRA on TIA patients with recent cerebral infarction occurred under the diagnostic curve area AUC were 0.848 and 0.654, and the difference between the two tests was statistically significant (Z=2.43, P=0.015). Multivariate logistic regression analysis showed that hypertension, LDL≥2.6mol/L, symptom duration ≥60 min were positively correlated with cerebral infarction formation within 7 days after TIA.ConclusionABCD2 score has a good predictive value for short-term cerebral infarction in TIA. Compared with TCD, ABCD2 score combined with MRA can improve the accuracy of predicting the risk of cerebral infarction.
Transient ischemic attack; ABCD2 score; Transcranial doppler; Magnetic resonance angiography
A
10.3969/j.issn.1006-6233.2017.10.013
1006-6233(2017)10-1629-04
苏州市科技计划项目,(编号:SYS201607)

