老年人高血压患者合并体位性低血压的发生率及危险因素探讨
徐加加,林仲秋,董凤英,冯国飞,段跃兴,孙宁宁,全馨雪,谢志泉
老年人高血压患者合并体位性低血压的发生率及危险因素探讨
徐加加,林仲秋,董凤英,冯国飞,段跃兴,孙宁宁,全馨雪,谢志泉
目的:探讨老年人高血压患者合并体位性低血压(orthostatic hypotension,OH)的发生率及相关危险因素。
方法:对长期居住广州的军队离退休老年人进行健康普查,选取65岁以上的高血压患者532例,分为单纯高血压(高血压组,n=414), 高血压合并OH(H+OH组,n=118),比较两组患者的年龄(65~79岁、≥80岁)、血压等级(高血压1~3级)、合并疾病等情况,应用多因素Logistic逐步回归分析高血压合并OH的相关危险因素。
结果:高血压合并OH的发生率为22.2%(118例/532例)。H+OH组中65~79岁、≥80岁者所占比例分别为6.7%、23.1%,两者比较差异有统计学意义(P<0.05);高血压1级、高血压2级和高血压3级患者OH的发生率分别为12.6%、23.3%和25.2%,三者间比较差异有统计学意义(P<0.05)。多因素Logistic回归分析显示卧位收缩压、立位即刻血压、卧位心率、立位2 min心率、慢性心功能不全为高血压合并OH发病影响因素(P<0.05)。
结论:老年高血压患者随年龄增加OH发病率增高,高血压合并OH与年龄、高血压病情严重程度、慢性心功能不全等因素相关。
高血压;低血压,直立性;老年人;发病率
随着医疗保健意识的加强和检测手段的进步,老年体位性低血压(orthostatic hypotension,OH)的发现率日益增长,患者常伴随头晕、目眩、视力模糊等自主神经紊乱症状,影响老年人的日常生活质量。OH本身主要与年龄、心脑血管疾病等多种因素相关,且其继发的短暂性脑缺血和心脏供血不足,同时也是引起心血管疾病和全因死亡率的独立危险因素[1]。其次,OH早期症状无明显特异性,且目前单次测量体位改变时血压波动的诊断方法局限性明显,诊断率较低,增加了OH临床防治和安全护理的难度,其临床诊断率低至0.4%[2]。既往研究发现,高血压患者因心血管调节功能障碍,除血压波动明显外,更容易并发OH[3]。为此我们于2016年对广州军区离退休干部进行健康体检及跟踪随访,旨在分析这个群体中高血压合并OH的患病率及其相关危险因素。
1 资料与方法
对象:选取2016-03至2016-06参加广州军区体检的人群资料,根据2010 年的《中国高血压防治指南》筛选符合高血压诊断及分级标准的65~100(85.9±4.2)岁的532例患者,其中男性490例(92.1%),女性42例(7.9%);其中单纯高血压患者(高血压组,n=414)和高血压合并OH患者(H+OH组,n=118)。所有患者均在我院住院诊治,有完整的档案资料。纳入标准:可配合问卷调查,可自行站立,愿意接受随访。排除标准:长期卧床、不能自我表达、使用α受体阻滞剂、恶性肿瘤晚期、恶性心律失常、多系统萎缩、严重心脏瓣膜病和心肌病。
资料收集:对上述研究对象进行问卷调查、体格检查,并对坐位、立位、卧位时的血压和心率进行检测,对血液生化指标进行检测。(1)问卷调查和体格检查:问卷调查内容主要包括人口学特征(姓名、性别、年龄)、所患疾病(高血压、冠心病、脑卒中、糖尿病、血脂异常)、运动情况、吸烟、饮酒、2周内服药情况;体格检查包括测量身高和体重,并计算体重指数(BMI)。(2)血压和心率检测:由经过培训的专业医务人员依据标准血压测量程序,采用水银血压计,使用大小合适的袖带,被测量者至少安静休息5 min,在测量前30 min内禁止吸烟或饮咖啡,排空膀胱。坐位测量血压3次,每次测量时间间隔至少30 s,取3次平均值作为分析血压值。同时记录坐位心率。平卧位休息至少5 min后测量卧位血压(血压计与心脏处于同一水平),站立后测量即刻(0 min)血压和站立位2 min时血压,同时分别记录卧、立位心率。(3) 生化检测:受检者空腹12 h后采集清晨静脉血,置于干燥管中,用低速离心机分离、抽取血清,于-20℃冰箱保存备检用,采用日立7600全自动生化分析仪及其配套的试剂盒统一检测空腹血糖、甘油三酯、总胆固醇、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇、尿素氮、肌酐及尿酸等生化指标。
各种疾病的诊断标准:(1) 1996年美国自主神经科学学会(AAS)和美国神经病学会(AAN)对OH诊断标准:从卧位转为立位3 min以内,收缩压(SBP)下降≥20 mmHg(1 mmHg=0.133 kPa)和(或)舒张压(DBP)下降≥10 mmHg,或在直立倾斜试验中至少60°、3 min内出现上述血压变化,可伴或不伴各种低灌注症状的临床综合征。(2)高血压诊断及分级标准: 2010 年的《中国高血压防治指南》中,老年高血压甚至高龄高血压的诊断均与一般成人高血压相同,即SBP≥140 mmHg和(或)DBP≥90 mmHg并排除继发性高血压。若患者既往有高血压史,目前正在用抗高血压药,即使目前血压<140/90 mmHg,亦诊断为 高 血 压。 高 血 压 1级:140 mmHg≤ SBP<160 mmHg和(或)90 mmHg≤DBP≤100 mmHg,高血 压 2级:160 mmHg≤ SBP<180 mmHg和( 或 )100 mmHg≤DBP≤110 mmHg,高血压3级:SBP≥180 mmHg和(或)DBP≥110 mmHg,当SBP和DBP分属于不同级别时,以较高的分级为准。(3)冠心病、糖尿病、卒中的诊断均参照WHOMONICA方案。(4)血脂异常:参照2007年血脂异常诊断标准。
统计学分析方法:采用SPSS 20.0进行统计处理。正态分布的连续变量采用t检验或单因素ANOVA分析,非正态分布变量采用非参数检验,分类变量应用χ2检验,高血压合并OH的危险因素采用单因素和多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者基本情况、体检及血生化检查比较(表1)
结果显示,患者的年龄及坐位、卧位、立位各时间的血压,坐位、卧位、立位心率两组间比较,差异均有统计学意义(P均<0.05)。
表1 两组患者的基本情况比较(±s)
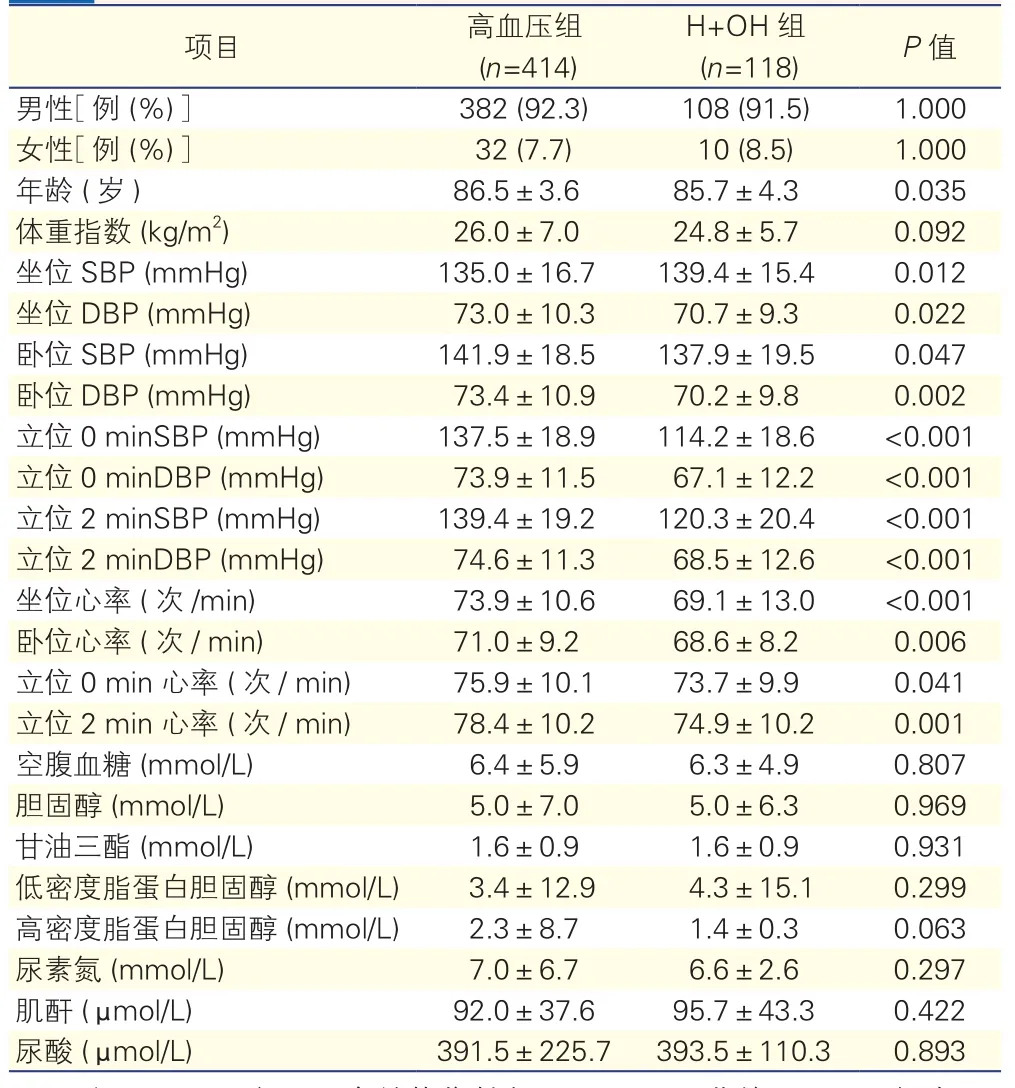
表1 两组患者的基本情况比较(±s)
注:H+OH:高血压合并体位性低血压;SBP:收缩压;DBP舒张压。1 mmHg=0.133 kPa
0肌酐 (μmol/L) 92.0±37.6 95.7±43.3 0.422
2.2 两组患者不同年龄间的患病率比较(表2)
将纳入研究的患者以80岁为界点,将65~79岁设为老年者30例,平均年龄(74.3±3.7)岁,其中男性27 例(90.0%),女性3例(10.0%);80岁及以上设为老老年者502 例,平均年龄(86.5±3.1)岁,其中男性463例(92.2%),女性39例(7.8%)。H+OH组中≥80岁者患病率高于65~79岁者,差异有统计学意义(P<0.05)。

表2 两组患者中不同年龄之间患病率[例(%)]
2.3 两组患者不同血压等级间患病率比较(表3)
H+OH组中高血压1级、高血压2级、高血压3级患者之间,血压等级越高,高血压合并OH的患病率越高,三者比较差异均有统计学意义(P均<0.05)。
2.4 两组患者合并临床疾病情况(表4)
H+OH组慢性心功能不全、心房颤动的发生率均高于高血压组,差异均有统计学意义(P<0.01),而两组的其他疾病的发生率比较未见明显差异(P均>0.05)。

表3 两组患者不同血压等级之间患病率[例(%)]

表4 两组患者合并临床疾病情况比较[例(%)]
2.5 两组患者高血压合并OH危险因素分析(表5)
应用多因素Logistic逐步回归分析,结果显示(1)高血压患者发生OH的风险与卧位SBP(OR=1.115,95%CI:1.078~1.152,P<0.001)、卧位心率(OR=1.102,95%CI:1.014~1.197,P=0.021)、慢性心功能不全 (OR=0.307,95%CI:0.121~0.775,P=0.013)呈 正 相 关;(2) 而 与 立 位 0 minSBP(OR=1.130,95%CI:0.843~0.911,P<0.001)、 立 位 2 min 心 率(OR=0.869,95%CI:0.793~0.954,P=0.003)呈负相关;(3)上述相关指标为高血压合并OH发病的影响因素。
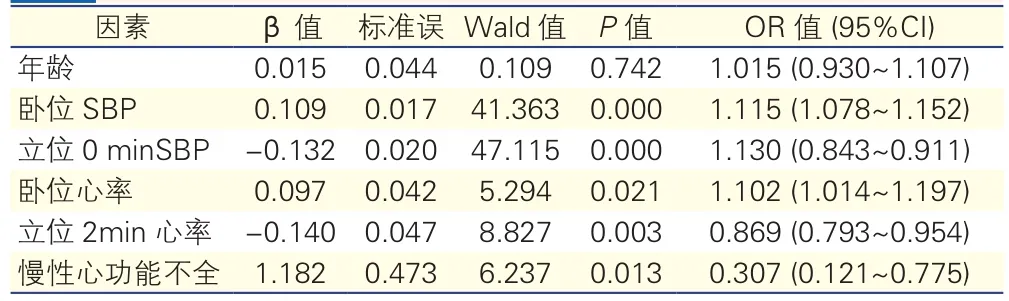
表5 高血压合并体位性低血压的多因素Logistic逐步回归分析
3 讨论
国内外研究均显示OH在高血压患者中较为常见[4-7]。本研究显示广州军区离退休干部人群中,高血压合并OH的患病率为22.2%,且高血压等级越高,发生率越高,这也说明血压的升高是OH发生的危险因素之一。正常情况下,人体卧位向立位转移时,由于重力的作用,约700 ml的血液转移至下肢和下位内脏器官,导致回心血量和心输出量的下降,血压降低,通过刺激颈动脉窦和主动脉弓压力感受器,提高交感兴奋性,调节外周血管的收缩使血压维持在生理范围内。长期慢性高血压引起的感受器反射弧的损伤,血管张力无法进行适应性调节,尤其是在体位变化时代偿性心率增加不足,从而心输出量减少,外周血通过血管阻力下降,引发OH。在体位转换时,机体通过激活交感神经系统及释放血管活性物质等适应性改变维持血压稳定。特别在生理功能衰退、自主神经系统功能和体液调节机制下降情况下,交感神经系统的代偿性调节更加重要[8,9]。临床上神经系统疾病如帕金森综合征等的病变过程中,α-突触核蛋白的累积,损害了压力感受器的交感应答,加重了神经退行和自主神经损伤,血压调节代偿机制失灵,导致患者常出现眩晕、四肢乏力等神经源性OH (neurogenic OH,NOH)症状[10]。NOH患者卧位时血压正常,站立时血压下降,一般无心率改变和晕厥常见的先兆症状,因此观察体位变化时心率反应有利于鉴别OH是神经源性或非神经源性[11]。本研究中H+OH组与高血压组多因素回归分析提示OH的发病危险与卧位SBP、卧位心率呈正相关,但与立位0 minSBP、立位2 min心率呈负相关,提示非神经源性疾病的影响较大。两组相比,脑卒中、帕金森患病率亦无明显差异。
瑞典马尔默大学医院的Fedorowski等[5]在一项33 346例患者的研究中发现,OH是冠心病、糖尿病的独立危险因子,而最近一项Meta循证数据也证实了OH与全因死亡、冠心病和脑卒中等心血管事件的发生密切有关[12]。但这些研究对象多为中老年人群,针对高龄人群的研究相对缺乏。本研究在高龄高血压患者中进一步探讨,发现H+OH组冠心病、脑卒中、糖尿病发生率均高于高血压组,仍需进一步扩大纳入样本以明确其是否存在统计学差异。因该受试人群的特点之一就是男多女少,因而在性别上只做陈述性描述,未做统计学比较。心力衰竭被认为是导致OH的原因之一[13]。而流行病学数据提示老年OH人群慢性心力衰竭的发生率差异较大,从 8%~33% 不等[14,15]。Gorelik 等[16]通过 108例心力衰竭患者进行研究,得出纽约心脏协会(NYHA)心功能分级等级越高OH越多,但与心力衰竭的发生时间及其左心室射血分数无关。最新的一项荟萃分析研究,约30%的心力衰竭患者可能发生OH,在高血压及糖尿病患者中更甚[17,18]。本文研究广州军区离退休军人高血压患者在慢性心功能不全患者中OH发病率为22.2%,低于既往研究概率,可能与这一特殊人群对高血压的控制率、知晓率较高及良好的医疗保障有关。Logistic回归分析显示,高血压患者发生OH的风险与心功能不全发生率呈正相关。相应的,OH也是独立于年龄、性别及心血管疾病强烈预示心力衰竭发生率的危险因子[19],通过对高血压合并OH进行早期干预可能是减低心力衰竭发病的重要手段之一。
另外,降压治疗过程中经常出现OH的不良反应,但OH与降压药物的关系,目前国内外仍无统一结论。早期研究发现中枢性降压药、利尿剂、β受体阻滞剂、钙通道阻滞剂、血管紧张素转换酶抑制剂(ACEI)及血管紧张素受体拮抗剂均可导致OH的发生[20]。另有小样本研究显示OH 的发生与使用螺内酯有关,与ACEI、β受体阻滞剂和钙离子拮抗剂无明显关系。BWHHS研究[21]、Rotterdam研究[22]和MPP 研究[5]这三个大型研究都发现降压药物可以增加OH发生,BWHHS研究还指出使用三种及以上降压药物,OH的发病危险越高,是OH 的独立危险因素。与以上研究不同的是,HHP研究[23]通过对3 522例71~93岁老年患者的调查中发现,OH 与高血压密切相关,但OH与降压治疗之间无明显相关性,ARIC 研究[24]也得到相同结论。国内樊晓寒等[25]通过调查信阳县7个乡镇中老年高血压患者发现抗高血压药物治疗组与未治疗高血压组间OH发生率无显著差异。林仲秋等[26]对849例离退休军队高血压患者进行降压治疗与OH的关系分析得出相似的结果,OH组抗高血压药物类别及降压药物的使用率与非OH组比较无统计学差异。老年高血压合并OH患者在临床上相当常见,应根据不同情况制定个性化降压方案,并结合弹力袜、康复锻炼等非药物治疗。而对于有症状的OH患者非药物治疗无效时,可联合药物治疗。米多君作为外周α1-受体激动剂,通过诱导动静脉血管收缩,升高血压;屈昔多巴可以增加残留的节后交感神经元中去甲肾上腺素水平,从而改善自主神经疾病继发OH引起的头晕或眩晕等症状。其他盐皮质激素、胆碱酯酶抑制剂也可适当服用。
本文选取的退休老干部这一特殊人群,拥有相对完善的随访监督机制,更有利于对高血压合并OH的相关危险因素的研究及防控。对老年OH防治工作的重视,可逐步减少急性心脑血管疾病发生,改善生活质量及长期预后。
[1]Xin W, Lin Z, Mi S, Orthostatic hypotension and mortality risk: a meta-analysis of cohort studies. Heart, 2014. 100: 406-413.
[2]Shibao C, Grijalva CG, Raj SR, et al. Orthostatic hypotension-related hospitalizations in the United States. Am J Med, 2007, 120: 975-980.
[3]黎蔚华, 林仲秋, 谢志泉, 等. 老年体位性低血压患者的现状调查及护理对策. 中华护理杂志, 2013, 48: 150-152.
[4]Low PA. Prevalence of orthostatic hypotension. Clin Auton Res, 2008,18: 8-13.
[5]Fedorowski A, Stavenow L, Hedblad B, et al. Orthostatic hypotension predicts all-cause mortality and coronary events in middle-aged individuals (The Malmo Preventive Project). Eur Heart J, 2010, 31:85-91.
[6]林仲秋, 谢志泉, 王银玲, 等. 离退休老年人体位性低血压患病率.中华心血管病杂志, 2011, 39: 457-462.
[7]姜涛, 卢桂阳, 宋秀霞, 等. 2型糖尿病患者体位性低血压的发生率及其影响因素. 中国循环杂志, 2013, 28: 55-58.
[8]Alagiakrishnan K, Patel K, Desai RV, et al. Orthostatic hypotension and incident heart failure in community-dwelling older adults. J Gerontol A Biol Sci Med Sci, 2014, 69: 223-230.
[9]廖冬磊, 许毅, 吴礼嘉, 等. 神经介导性晕厥发作的昼夜节律性研究. 中国循环杂志, 2017, 32: 165-169.
[10]Wu CK, Hohler AD. Management of orthostatic hypotension in patients with Parkinson's disease. Pract Neurol, 2015, 15: 100-104.
[11]Mar PL, Shibao CA, Garland EM, et al. Neurogenic hyperadrenergic orthostatic hypotension: a newly recognized variant of orthostatic hypotension in older adults with elevated norepinephrine(noradrenaline). Clinical Science, 2015, 129: 107-116.
[12]Ricci F, Fedorowski A, Radico F, et al. Cardiovascular morbidity and mortality related to orthostatic hypotension: a meta-analysis of prospective observational studies. European Heart J, 2015, 36: 1609-1617.
[13]Ricci F, De Caterina R, Fedorowski A, et al. Orthostatic hypotension:epidemiology, prognosis, and treatment. J Am Coll Cardiol, 2015. 66:848-860.
[14]Veronese N, De Rui M, Bolzetta F, et al. Orthostatic changes in blood pressure and mortality in the elderly: The pro. V. A study. Am J Hypertens, 2015, 28: 1248-1256.
[15]Weiss A, Beloosesky Y, Kornowski R, et al. Influence of orthostatic hypotension on mortality among patients discharged from an acute geriatric ward. J Gen Intern Med, 2006, 21: 602-606.
[16]Gorelik O, Almoznino-Sarafian D, Litvinov V, et al. Seating-induced postural hypotension is common in older patients with decompensated heart failure and may be prevented by lower limb compression bandaging. Gerontology, 2009, 55: 138-144.
[17]Jones CD, Loehr L, Franceschini N, et al. Orthostatic hypotension as a risk factor for incident heart failure: the atherosclerosis risk in communities study. Hypertension, 2012, 59: 913-918.
[18]Xin W, Lin Z, Li X. Orthostatic hypotension and the risk of congestive heart failure: a meta-analysis of prospective cohort studies. PLoS One,2013. 8: p. e63169.
[19]Gorelik O, Feldman L, Cohen N. Heart failure and orthostatic hypotension. Heart Fail Rev, 2016, 21: 529-538.
[20]Mathias CJ, Kimber JR. Postural hypotension: causes, clinical features,investigation and management. Annu Rev Med, 1999, 50: 317-336.
[21]Kamaruzzaman S, Watt H, Carson C, et al. The association between orthostatic hypotension and medication use in the British Women's Heart and Health Study. Age Ageing, 2010, 39: 51-56.
[22]Verwoert GC, Mattace-Raso FU, Hofman A, et al. Orthostatic hypotension and risk of cardiovascular disease in elderly people: the Rotterdam study. J Am Geriatr Soc, 2008, 56: 1816-1820.
[23]Masaki KH, Schatz IJ, Burchfiel CM, et al. Orthostatic hypotension predicts mortality in elderly men: the honolulu heart program.Circulation, 1998, 98: 2290-2295.
[24]Eigenbrodt ML, Rose KM, Couper DJ, et al. Orthostatic hypotension as a risk factor for stroke: the atherosclerosis risk in communities (ARIC)study, 1987-1996. Stroke, 2000, 31: 2307-2313.
[25]樊晓寒, 孙凯, 王建伟, 等. 中老年高血压人群体位性低血压发生率及相关危险因素. 中华高血压杂志, 2009, 17: 896-900.
[26]林仲秋, 张金霞, 冯国飞, 等. 老年高血压患者体位性低血压与降压治疗的关系. 中华老年医学杂志, 2014, 33: 14-17.
Exploration of Prevalence and Risk Factors for Orthostatic Hypotension in Elderly Hypertension Patients
XU Jia-jia, LIN Zhong-qiu, DONG Feng-ying, FENG Guo-fei, DUAN Yue-xing, SUN Ning-ning, QUAN Xin-xue,XIE Zhi-quan.
The Forth Cadres Ward, General Hospital of Guangzhou Military Command, Guangzhou (510010), Guangdong, China
Corresponding Author: XIE Zhi-quan, Email: xie9zq@qq.com
Objective: To explore the prevalence and risk factors of orthostatic hypotension (OH) in elderly hypertension patients.
Methods: A total of 532 retired hypertension patients elder than 65 years in Guangzhou military region were enrolled.The patients were divided into 2 groups: Hypertension group,n=414 and Hypertension combining OH (H+OH) group,n=118.The patient’s age (65-79、≥ 80), hypertension grade (Grade 1-3) and complication status were studied. The risk factors for H+OH prevalence were analyzed by multivariate Logistic regression analysis.
Results: The incidence rate of H+OH was 22.2% (118/532). In H+OH group, the ratios of elderly and very elderly patients were 6.7% and 23.1%,P<0.05 and the ratios of OH occurrence for hypertension grade 1, 2 and 3 were 12.6%,23.3% and 25.2% respectively,P<0.05. Multivariate Logistic regression analysis presented that systolic blood pressure (BP)in supine position, BP at immediate standing, heart rate in supine position, heart rate after 2 minutes standing and chronic cardiac insufficiency were the impact factors for H+OH occurrence,P<0.05.
Conclusion: In elderly hypertension patients, incidence of OH was increasing with age elevating; H+OH has been related to age, severity of hypertension and chronic cardiac insufficiency.
Hypertension; Hypotension, orthostatic; Elderly; Morbidity
(Chinese Circulation Journal, 2017,32:989.)
广州市健康医疗协同创新重大专项(158100062);广东省科技计划项目(2016ZC0208)
510010 广东省广州市, 广州军区广州总医院 干部病房四科
徐加加 住院医师 硕士 主要从事高血压临床研究 Email:979032159@qq.com 通讯作者:谢志泉 Email:xie9zq@qq.com
R541.4
A
1000-3614(2017)10-0989-05
10.3969/j.issn.1000-3614.2017.10.013
2016-10-26)
(编辑:梅平)

