剖宫产术同时行子宫肌瘤剔除术治疗的临床效果
高艳玲,杨静淼,武小宁
·经验交流·
剖宫产术同时行子宫肌瘤剔除术治疗的临床效果
高艳玲,杨静淼,武小宁
目的探讨妊娠合并子宫肌瘤患者剖宫产联合子宫肌瘤剔除术治疗的临床效果。方法将我院2014年2月-2016年5月收治的40例妊娠合并子宫肌瘤患者作为实验组,40例剖宫产妇作为对照组。实验组采用剖宫产联合子宫肌瘤剔除术,对照组采用剖宫产术,分析2组的术后并发症情况与临床指标。结果实验组手术时间为(52.13±4.76)min,与对照组(33.15±3.46)min比较,差异有统计学意义(P<0.05),其他观察指标及术后并发症发生率无统计学意义。结论妊娠合并子宫肌瘤患者给予剖宫产联合子宫肌瘤剔除术治疗,安全可靠,可在临床中广泛推广。
妊娠合并子宫肌瘤;剖宫产术;子宫肌瘤剔除术;临床效果
子宫肌瘤属于常见的妇科肿瘤疾病[1]。此病在孕妇当中的发病率为20%~30%,部分患者在剖宫产手术中同时进行子宫肌瘤剔除术,取得了确切的疗效。有人认为剖宫产手术时不应该同时剔除肌瘤,因为剖宫产术与子宫肌瘤剔除术同时进行对术中的要求比较高,稍有不慎就会在术后出现出血、感染等,而且部分患者的肌瘤在产后明显缩小,没有切除的必要性,所以临床对此颇有异议[2]。但剖宫产联合子宫肌瘤剔除术可改善患者的临床指标与预后,缓解其心理负担、经济压力,从患者的角度来讲非常具有现实意义。本次研究的初衷是探讨妊娠合并子宫肌瘤运用剖宫产联合子宫肌瘤剔除术治疗的临床效果,所获颇丰,现报告如下。
1 资料与方法
1.1 一般资料:选取2014年2月-2016年5月住院分娩产妇80例,其中40例因无阴道分娩指征而选择剖宫产的健康产妇为对照组,40例因子宫肌瘤而行剖宫产的妊娠合并子宫肌瘤患者为研究组。患者行肌瘤剔除术时均无术中出血、子宫收缩乏力等并发症。将妊娠合并子宫肌瘤患者作为实验组进行剖宫产联合子宫肌瘤剔除术,再将剖宫产妇作为对照组进行剖宫产手术。实验组40例,年龄22~41岁,平均年龄(27.5±2.5)岁;孕周37~42周,平均(38.2~41.02)周;初产妇23例,经产妇17例。肌瘤直径均≤5 cm,共计46个肌瘤,浆膜下肌瘤24例,多发6例,肌壁间肌瘤10个。对照组40例,年龄23~42岁,平均年龄(27.4±2.6)岁;孕周36~42周,平均(38.3~41.01)周;初产妇24例,经产妇16例。2组例数、年龄、孕周、分娩情况差异无统计学意义(P>0.05)。
1.2 排除及纳入标准
1.2.1 纳入标准:确诊为子宫肌瘤,因无阴道分娩指征而行剖宫产,术前检查结果良好,自愿加入研究,签署知情同意书。
1.2.2 排除标准:合并心脏病、糖尿病、子痫、心力衰竭,凝血功能障碍,胎盘早剥,肌瘤直径>5 cm,未签署知情同意书。
1.3 方法:2组均行常规术前检查,采用硬膜外麻醉,在子宫下段或下腹正中位置作手术切口。对照组采取剖宫产术。实验组采取剖宫产联合子宫肌瘤剔除术,具体如下:待产妇在剖宫产术中成功取出胎儿、胎盘后,对子宫前壁、子宫后壁、宫腔以及双侧附件区进行探查。运用布巾钳对肌瘤进行外提,然后钝性剥离肿瘤,给予间断内翻缝合或连续内翻缝合,不留死腔。若是多发性肌瘤,则以一个切口对肿瘤进行剥除,完成后将瘤腔关闭。如果肌瘤周围存在大血管,切断缝扎,切开肌瘤,分清包膜与瘤体的层次后将其剔除。术后通过手术病理检查明确肌瘤性质。2组患者术后采取抗生素、缩宫素等对症治疗。
1.4 观察指标:患者住院至出院期间,记录并分析2组患者如下指标:①临床指标,包括手术时间、术中出血量、住院时间、肛门排气时间等。②术后并发症情况,指晚期产后出血、切口并发症、产褥病等并发症的发生情况。
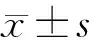
2 结果
2.1 2组患者临床指标比较:在无人为因素的影响下,2组肛门排气时间、术中出血量、住院时间均无显著性差异(P>0.05),但手术时间有统计学意义(P<0.05),见表1。

表1 2组临床指标分析
2.2 2组术后并发症发生情况比较:与对照组相比,实验组40例患者并发症发生率较高,但2组间差异没有统计学意义(P>0.05),见表2。
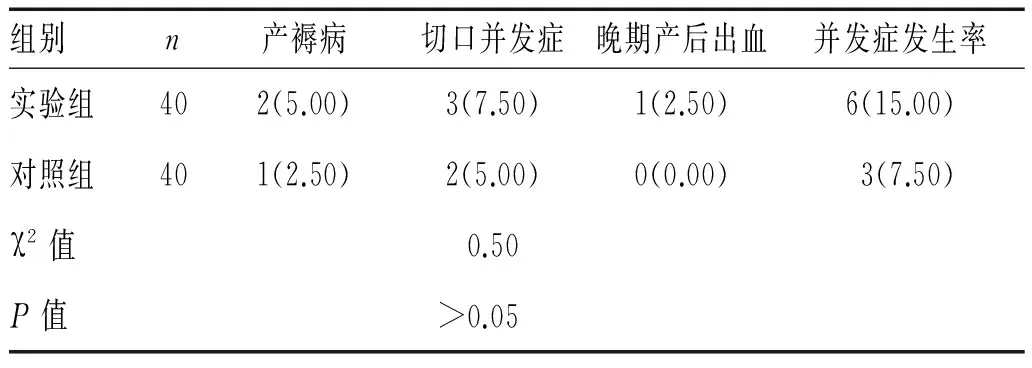
表2 2组并发症发生率比较
3 讨论
子宫肌瘤是妇科常见的良性肿瘤,每100例患者就会有20~30例存在子宫肌瘤,但是很多患者因为肿瘤较小而将其忽略。临床一致的说法是:妊娠患者的子宫肌瘤在雌激素的作用下会随着子宫增大,而雌激素水平稳定的子宫肌瘤患者,其肿瘤无明显增大[3]。
有研究表明[4],妊娠合并子宫肌瘤患者在早期(20周前)仅有45%的病例出现瘤体增大,中晚期(20周后)患者25%表现为瘤体增大,75%瘤体变小。因为雌激素受体在妊娠期的子宫肌瘤内被抑制,所以早中期子宫肌瘤会引起一定的并发症。王颖等[5]报道妊娠期间的子宫肌瘤存在红色退变或透明性病变,40例直径大于4 cm的妊娠合并子宫肌瘤患者红色退变的发生概率为42.5%。虽然雌激素水平在降低以后会使肿瘤变小,但是育龄期的子宫肌瘤无法自行消退,反而会逐渐增大,待患者出现腹痛症状时就需要进行手术治疗。
临床对剖宫产术中进行子宫肌瘤剔除术的意见并不统一,其中反对剖宫产联合子宫肌瘤剔除术治疗妊娠合并子宫肌瘤的观点如下:①同时进行剖宫产术和子宫肌瘤剔除术具有很大的难度,患者术后感染、出血、并发症的发生概率会有所增加;②一些患者的子宫肌瘤在剖宫产术后会自行缩小,没有切除的必要性。在本次研究中,实验组手术时间与对照组差异显著,切口并发症发生率、产褥病率、住院时间、术中出血量以及肛门排气时间差异不显著。本研究支持上述观点,但是在剖宫产术中进行子宫肌瘤剔除术,能够让患者减少手术疼痛,并缓解经济压力与心理负担,十分具有可行性。从患者的角度考虑,剖宫产联合子宫肌瘤剔除术治疗妊娠合并子宫肌瘤具有可行性、安全性,及早的手术治疗,能够降低患者经济负担,并减少疾病或手术带来的痛苦。
因为子宫在妊娠期对缩宫素非常敏感,而且肌瘤在剖宫产时界限清晰,容易被剥离,所以为了减轻患者的思想负担,必须将子宫肌瘤切除。由于子宫肌瘤切除后,对子宫缩复没有太大的影响,因此产褥病率并不高。多项研究证实[6-7],同时进行剖宫产术、子宫肌瘤剔除术预后良好,极少出现因止血困难而将子宫切除的病例。在剖宫产手术中,是否需要将子宫肌瘤切除完全取决于患者的安全条件,若患者存在心脏病、胎盘早剥、子痫、凝血功能障碍、心力衰竭等疾病,则不推荐采用剖宫产联合子宫肌瘤剔除术治疗[8]。术中必须对子宫肌瘤的大小、位置进行了解,采用娴熟的技术操作,将子宫肌瘤成功剔除[9]。
[1] 艾永生,高岩,周羽.剖宫产术时行子宫肌瘤剔除术60例分析[J].实用妇产科杂志,2013,29(12):941-942.
[2] 季伟鹏,金阳.剖宫产术同期行子宫肌瘤剔除术60例临床观察[J].实用临床医药杂志,2013,17(17):72-74.
[3] 代秀云,郭兆君,朱楠楠.剖宫产术中行子宫肌瘤剔除术的临床应用[J].中国肿瘤临床与康复,2014,06(39):736-738.
[4] 张秀萍.157例剖宫产术中行子宫肌瘤剔除的临床探讨[J].现代妇产科进展,2013,09(12):29-30.
[5] 王颖,孙军华,张岩雪.剖宫产术同时行子宫肌瘤剔除术40例分析[J].中华全科医学,2015,11(62):1813-1814.
[6] 许冬娣,汪艳.76例剖宫产术中子宫肌瘤剔除临床分析[J].安徽医药,2014,11(57):2157-2158.
[7] 雷志萍,代明月,肖雪梅,等.精细化护理在剖宫产术同时行子宫肌瘤剔除术患者中的应用效果[J].实用临床医药杂志,2017,21(2):111-113.
[8] 谭小平,戴满花,温牡丹,等.剖宫产术同时行子宫肌瘤剔除术的临床研究[J].医学综述,2013,19(22):4215-4216.
[9] 丁翔,张小燕.剖宫产同时行子宫肌瘤剔除术167例临床分析[J].中国临床医生,2015,43(2):77-78.
10.13621/j.1001-5949.2017.09.0828
宁夏灵武市人民医院妇产科,宁夏 灵武 751400
R737.33
B
2017-03-03责任编辑李 洁

