B超引导下经皮肾镜清洗术与切开引流术对肾周脓肿的疗效对比分析
贾宏亮 张培新 艾尼瓦尔·玉素甫 李九智 周萍 李赟
1新疆维吾尔自治区人民医院泌尿中心 830001 乌鲁木齐2江西新余市人民医院泌尿外科
B超引导下经皮肾镜清洗术与切开引流术对肾周脓肿的疗效对比分析
贾宏亮1张培新1艾尼瓦尔·玉素甫1李九智1周萍1李赟2
1新疆维吾尔自治区人民医院泌尿中心 830001 乌鲁木齐2江西新余市人民医院泌尿外科
目的比较B超引导下经皮肾镜清洗术与切开引流术对肾周脓肿的疗效。方法分析2011年1月~2016年1月新疆维吾尔自治区人民医院泌尿外科经手术治疗90例肾周脓肿患者的临床资料。根据主管医师的治疗方案将患者分为经皮肾镜清洗组和切开引流组。经皮肾镜清洗组45例患者(肾镜组);切开引流组45例患者(切开组)。治愈定义为完全清除肾周脓肿。比较两组的治愈率,并发症和术后住院时间。结果90例中男52例,女38例,平均年龄(45.3 ±16.1)岁。常见肾周脓肿的原因为泌尿系结石和糖尿病。治愈率两组差异无统计学意义(95%vs. 97%,P>0.05);经皮肾镜清洗组患者术后平均住院日明显少于切开引流组(4.0vs. 11.8 d,P<0.05);手术并发症:肾镜组为6.6%;切开组为11.1%(P>0.05)。结论在治疗肾周脓肿时,B超引导下经皮肾镜清洗术是一项安全有效微创的治疗方法。
肾脏;感染;脓肿;经皮肾镜清洗术;切开引流术
肾周脓肿(perinephric abscess, PNA)较少见,但它可能会导致严重的并发症和死亡[1]。有学者研究认为肾周脓肿的位置和大小并不影响患者预后,其预后与肾周脓肿能否充分引流相关[2]。近年来有学者报道采用B超引导下经皮肾镜清洗术治疗肾周脓肿取得良好治疗效果[3],但对于肾周脓肿的最佳治疗方案,目前仍存在争议[4]。我们对部分患者行经皮肾穿刺造瘘后,同时采取F32通道下肾镜直视下充分引流并冲洗肾周脓肿,比较肾周脓肿切开引流术与经皮肾镜清洗术治疗肾周脓肿的疗效和安全性,现报告如下。
1 资料与方法
1.1临床资料
2011年1月~2016年1月新疆维吾尔自治区人民医院泌尿外科经手术治疗90例肾周脓肿患者,男52例,女38例,平均年龄(45.3±16.1)岁。收集患者的影像学、围手术期和术后的临床资料。术前实验室检查包括血清肾功能、血常规、尿常规和尿培养,并根据病史和体检结果对疑似肾周脓肿患者行泌尿系CT平扫+增强确诊,同时确定肾周脓肿的位置(单房或多房)、体积相关情况(是否合并肾结石或输尿管结石)。
所有患者接受静脉注射的广谱抗生素(头孢哌酮舒巴坦钠或亚安培能)后,根据主管医师的临床决策将患者分为经皮肾镜清洗术组(45例)与切开引流术组(45例),分别行经皮肾镜清洗术与切开引流术。 其中有25例肾积水患者由结石梗阻引起,9例患者同时给予肾穿刺行瘘术,16例患者同时留置双J管。
1.2手术方法
经皮肾镜清洗术组:根据患者对麻醉的耐受程度采用全麻和局部浸润麻醉。患者采取俯卧位。根据术前CT检查,拟定穿刺点。术中超声定位,于肩胛下线和腋后线之间选取穿刺点,超声显示下应用18号穿刺针穿入脓肿最深位置,置入导丝退出穿刺针,沿导丝用金属筋膜扩张器逐步扩张建立F32通道,经皮肾镜自通道进入肾周,用生理盐水500 ml加庆大霉素24 万U以高于患肾60~80 cm进行持续低压冲洗(不使用冲洗泵),清除所见肾周脓液,留置F20号引流管并固定,持续引流。必要时可无菌盐水冲洗,待无渗出后复查CT确定脓肿消失,夹闭引流管无不适可拔除引流管。
切开引流术组:全麻下取腰部小切口,暴露肾周脓肿脓腔,轻柔地打开每个脓腔,随后用生理盐水和庆大霉素冲洗脓腔。最后留置两根24号肾周引流管。引流管留置到引流液量极少并且B超证实脓腔已完全消失后拔除。
治愈的标准:脓腔完全闭塞定义为治愈。当患者症状得到完全改善并拔除肾周引流管后准予出院。随访中,我们通过行B超检查来确定肾周脓肿有无复发。
1.3统计学方法
用SPSS 13.0对数据进行整理和分析。我们用卡方检验比较两组手术方式的治愈率、并发症;用t检验比较术后平均住院时间。P<0.05被认为有统计学意义。
2 结果
肾周脓肿患者临床资料见表1。两组患者的治愈率、并发症和平均住院日等数据见表2。两组患者的手术并发症发生率差异无统计学意义。经皮肾镜清洗术组中2例患者术后出现发热,经给予抗感染对症治疗后体温恢复正常;1例患者术后出现感染性休克被送往ICU经抗炎、使用血管活性药物等综合治疗后转回我科。切开引流术组中4例患者术后切口感染,其中3例患者经加强换药后切口愈合,1例患者转烧伤外科行切口二次缝合。
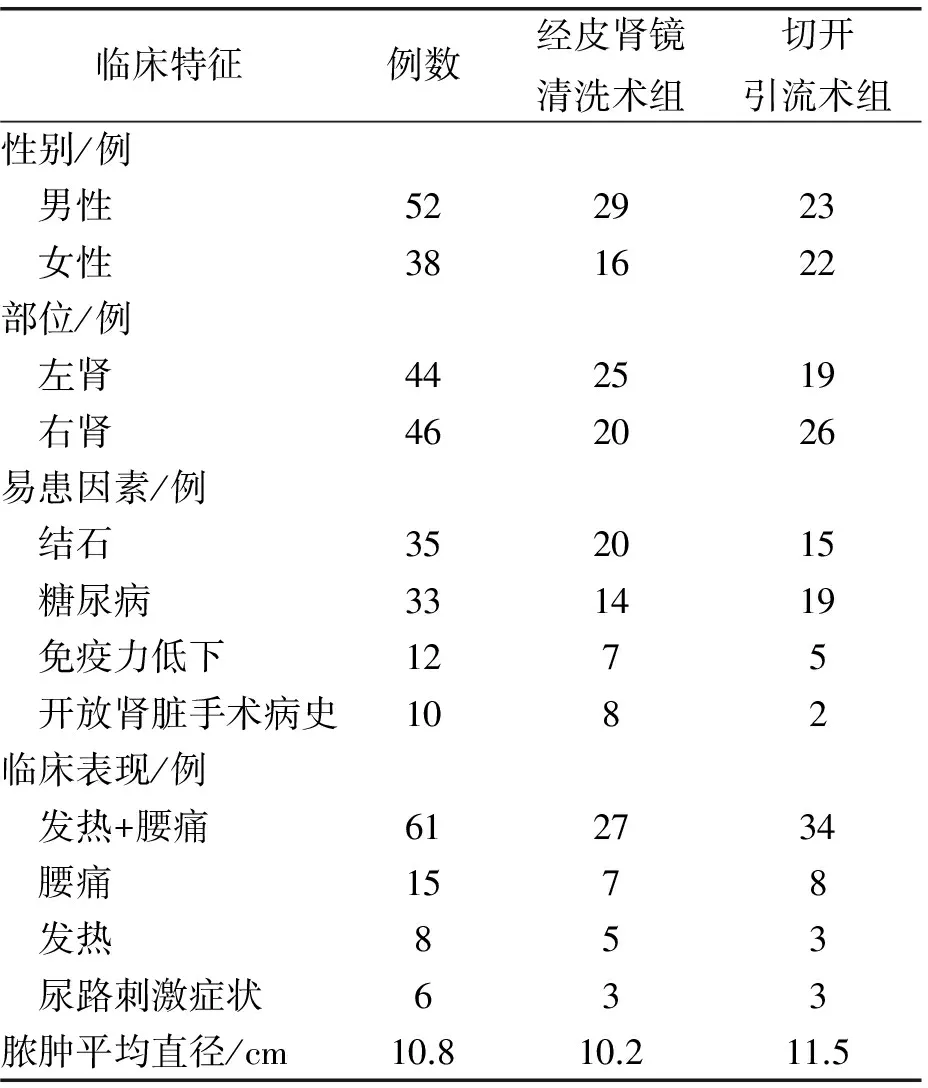
表1 90例肾周脓肿患者临床特征
两组在治愈率上差异无统计学意义,但经皮肾镜清洗术组患者的平均住院日明显短于肾周脓肿切开引流术组(P<0.05)。经皮肾镜清洗术组中2例肾周脓肿没有充分引流的患者,1例通过行经皮肾穿刺造瘘并放置更粗的引流管(放置22号硅胶导尿管,并将头端减开)解决,另1例行开放手术。切开引流术组中有1例患者因肾周脓肿有一个脓腔没有打开,故行经皮肾穿刺造瘘术。 12例患者因结石梗阻形成肾脏重度积水并肾周脓肿,引流术后3个月,行肾ECT检查,因无功能肾而行二期患肾切除术。
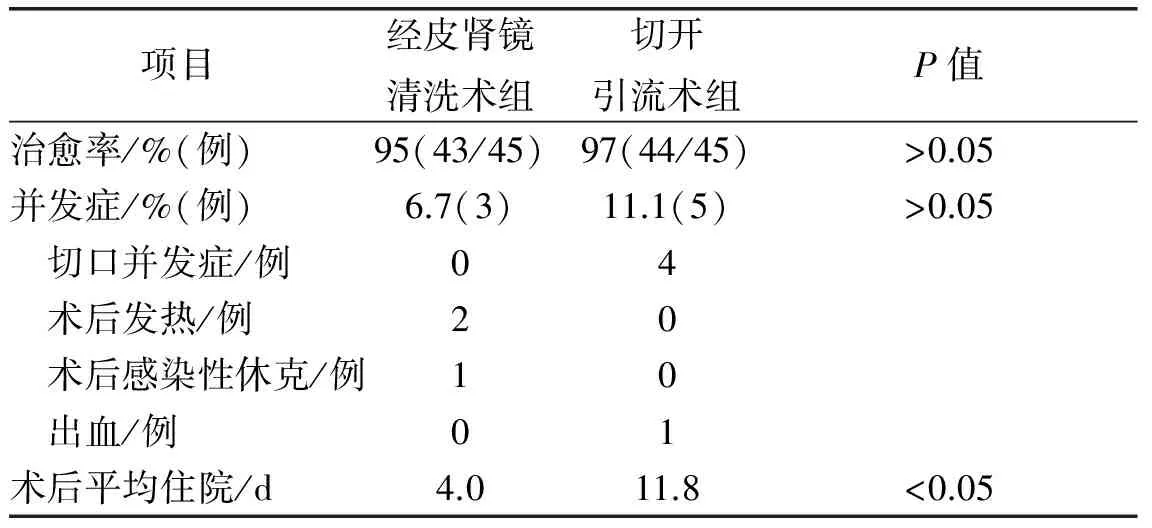
表2 经皮肾镜清洗组与切开引流组疗效数据对比

左肾背部及肾后间隙、左侧腰大肌、背部肌肉间隙多发环形强化影,考虑脓肿形成。
图129岁女性患者术前增强CT图
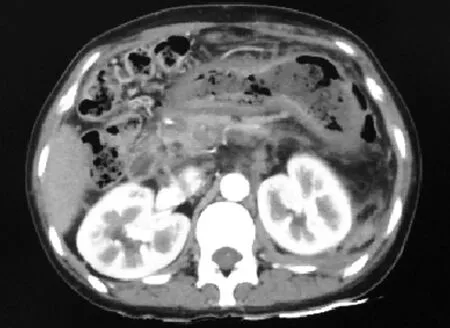
术后20 d增强CT:左肾周脓肿在B超引导下经皮肾镜清洗术后改变,病变部位较术前明显好转。
图2图1患者术后20d增强CT图
3 讨论
肾周脓肿形成的严重的并发症并不常见,通常发生在有易发因素的患者中,如尿路结石、糖尿病、尿路梗阻和免疫力受损者。此外,多种诱发因素可能出现在同一个患者身上[1]。尿路结石、糖尿病和免疫力低下可能是本研究中90例肾周感染患者的主要诱发因素 (表1),这与2016年的相关文献报道一致[5]。
传统上认为肾周脓肿发病后死亡率高,其死亡率曾高达56%[6],这是由于肾周脓肿的非特异性和复杂性而导致的延误诊断而引起。由于横断面CT等成像模式的引入和超声检查的不断改进,近20年肾周脓肿被早期诊断并被更先进的微创方法治疗。
当肾周脓肿患者有腰痛、发热或其他非特异的症状时即应使用超声进行诊断。当可疑患者在超声诊断不能确定时,CT是更有价值的诊断方法,使肾周脓肿更早获得确诊,从而及时有效地干预,死亡率降低至10%以下[3]。
如果药物不能控制肾周脓肿则应当行脓肿引流术。本研究中,我们用超声评估所有可疑肾周脓肿患者,同时用CT来确定我们的诊断。我们对较大的肾周脓肿患者均行引流,这也许就是我们研究中肾周脓肿患者无死亡病例的原因。
目前经典的肾周脓肿切开引流术已经受到影像学引导下经皮肾镜穿刺引流术和单独使用药物治疗的挑战。普遍的共识是大体积的肾周脓肿和具有诱发因素的患者应在使用抗生素的同时进行引流[7]。因此仅对于部分选择性的患者单独使用抗生素是有效的,且应对该部分患者的病史等相关身体情况进行评估。在本资料中没有单独使用抗生素的患者,可能是因为本资料患者肾周脓肿较大或存在诱发易感因素。
肾周脓肿切开引流术的优点是术中可以通过检查切口而引流脓腔,同时可以对脓腔进行冲洗,对术中发现脓肿感染严重的病例甚至可以切除肾脏。但是较大的切口,可能会导致患者恢复时间长,并发症发生增多。经皮肾穿刺引流的优点包括小的侵入性,可以在局部麻醉下进行,但较细的引流管可能会导致引流不理想,或不能彻底清除脓肿,所以经皮肾穿刺引流术后再次行经皮穿刺引流和切开引流的发病率较高[8]。因此我们将B超引导下经皮肾镜清洗术与肾周脓肿切开引流术对比来明确该术式是否能弥补肾周脓肿穿刺引流的不足。
影像学定位下经皮肾穿刺引流术已成为大多数腹腔脓肿的治疗选择,其并发症少,疗效满意,故不再需要开放手术[9]。
经皮肾清洗术作为经皮肾穿刺造瘘术的改进方法,目前也有少数文献报道[3]。影像学引导下经皮肾镜清洗术不需要全麻,是重症患者更好的选择。经皮肾镜清洗术所用的标准通道与经皮肾镜碎石术一样,此外,经皮肾镜清洗术的治愈率达95%,可广泛地用于肾周脓肿的微创治疗。本研究中,经皮肾镜清洗术对于多房性的肾周脓肿亦可以取得充分的引流效果。
经皮肾镜清洗术一个值得关注的问题就是是否增加术后脓毒血症的发生。经皮肾镜术中肾盂内压力的增高被认为是术后发生脓毒血症的重要影响因素[10]。对于如何在经皮肾镜碎石术中降低肾盂内压力有许多推荐的办法[10, 11]。我们采用这些方法来降低术后脓毒血症的发生。其中包括:①术中灌洗液的高度不超过患者1 m,一般我们采用以高于患者60~80 cm进行持续低压冲洗(不使用冲洗泵)。②建立F32通道,同时使用较细的肾镜(F24)也可以降低脓腔内压力。我们的研究中仅有1例(2.2%)患者术后发生感染性休克,需ICU对症治疗,其余患者术后病情稳定,仅需要短时间监测,同时并未出现术后感染的加重。
经皮肾镜清洗术治疗肾周脓肿与切开引流术相比,疗效相同,缩短了平均住院日,且没有增加手术并发症。然而,本研究为回顾性研究,我们需要前瞻性的随机对照研究来证实上述结论。
[1] Meng MV, Mario LA, Mcaninch JW. Current treatment and outcomes of perinephric abscesses. J Urol, 2002,168(4 Pt 1):1337-1340.
[2] Lin HS, Ye JJ, Huang TY, et al. Characteristics and factors influencing treatment outcome of renal and perinephric abscess--a 5-year experience at a tertiary teaching hospital in Taiwan. J Microbiol Immunol Infect, 2008,41(4):342-350.
[3] Ng CF, Liong YV, Leong WS, et al. A better way to manage perinephric abscesses: percutaneous ultrasonography-guided endoscopic lavage. J Endourol, 2014,28(5):528-531.
[4] Rubilotta E, Balzarro M, Lacola V, et al. Current clinical management of renal and perinephric abscesses: a literature review. Urologia, 2015,81(3):144-147.
[5] Liu XQ, Wang CC, Liu YB, et al. Renal and perinephric abscesses in West China Hospital: 10-year retrospective-descriptive study. World J Nephrol, 2016,5(1):108-114.
[6] Salvatierra O, Bucklew WB, Morrow JW. Perinephric abscess: a report of 71 cases. J Urol, 1967,98(3):296-302.
[7] Coelho RF, Schneider-Monteiro ED, Mesquita JL, et al. Renal and perinephric abscesses: analysis of 65 consecutive cases. World J Surg, 2007,31(2):431-436.
[8] Saiki J, Vaziri ND, Barton C. Perinephric and intranephric abscesses: A review of the literature. West J Med, 1982,136(2):95-102.
[9] Vansonnenberg E, Mueller PR, Ferrucci JT. Percutaneous drainage of 250 abdominal abscesses and fluid collections. Part I: Results, failures, and complications. Radiology, 1984,151(2):337-341.
[10] Negrete-Pulido O, Gutierrez-Aceves J. Management of infectious complications in percutaneous nephrolithotomy. J Endourol,2009,23(10):1757-1762.
[11] Dodson ME. Lithotripsy for renal stone disease. Br Med J (Clin Res Ed), 1985,291(6508):1577.
Acomparativeanalysisofpercutaneousultrasonography-guidedendoscopiclavageandopendrainageforperinephricabscess
JiaHongliang1ZhangPeixin1Yusufu·Ainiwaer1LiJiuzhi1ZhouPing1LiYun2
(1Department of Urology, People's Hospital of Xinjiang Uygur Autonomous Region, Urumqi 830001, China;2Department of Urology, the People's Hospital of Xinyu)
Li Yun, 644823493@qq. com
Objective: To compare the efficacy of percutaneous ultrasonography-guided endoscopic lavage and open drainage for perinephric abscess.MethodsThe files of 90 patients who underwent drainage for perinephric abscesses from January 2011 to January 2016 in Department of Urology in People's Hospitalof Xinjiang Uygur Autonomous Region were evaluated. The method of drainage for each patient was performed according to the clinical decision of the treating physician. Percutaneous ultrasonography-guided endoscopic lavage was used for drainage of the abscess in 45 patients (endoscopic group), and remaining 45 patients were managed with open drainage (open drainage group). Cure was defined as complete obliteration of the abscess cavity. The cure rates, complications, and postoperative hospital stay were compared between two groups.ResultsThe study included 52 males and 38 females with mean age of (45.3±16.1) years old. The most common predisposing factors were stones and diabetes mellitus. There was no statistically significant difference in cure rate between two groups (95%vs. 97%,P>0.05). Percutaneous ultrasonography-guided endoscopic lavage of perinephric abscesses resulted in shorter postoperative hospital stay than open drainage (4.0vs. 11.8 d,P<0.05). Complications were observed in 6.6% of endoscopic group and 11.1% of open drainage group (P>0.05).ConclusionsPercutaneous ultrasonography-guided endoscopic lavage is an effective and safe minimally invasive treatment for patients with perinephric abscesses.
kidney; infection; abscess; percutaneous endoscopic lavage; open drainage
R692
A
李赟,644823493@qq.com
2017-03-12
10.19558/j.cnki.10-1020/r.2017.05.007

