腹腔镜直肠癌根治术与开腹直肠癌根治术的临床对照研究
徐传奇史友权吕剑蒋学通王森汤东王伟崇杨徐明皓张琪,5王道荣
腹腔镜直肠癌根治术与开腹直肠癌根治术的临床对照研究
徐传奇1,2史友权1,3吕剑2蒋学通1王森4汤东1王伟1崇杨1徐明皓1,3张琪1,5王道荣1
目的 分析比较腹腔镜与开腹直肠癌根治术的临床疗效。方法 选取江苏省苏北人民医院胃肠外科自2009年9月至2015年1月期间手术的380例直肠癌患者的临床数据,其中腹腔镜下直肠癌根治术(腔镜组)190例,开腹直肠癌根治术(开腹组)190例,回顾性分析两组患者的临床资料,对比分析两组样本的术中出血量、手术时间、淋巴结清扫数、术后引流量,术后并发症、术后住院时间、术后随访等数据。结果 两组患者在术中出血量(t=-9.06,P<0.001)、术中淋巴结清扫数(t=2.07,P=0.039)、术后住院时间(t=2.87,P=0.004)、手术时间(t=5.43,P<0.001)、切口感染(X2=4.49,P=0.03)、性功能障碍(X2=4.43,P=0.04)、肠梗阻(X2=4.49,P=0.03)等方面差异具有统计学意义,两组在术后3天引流量(t=1.024,P=0.306)、转移淋巴结数(t=0.70,P=0.484)和术后生存率(X2=0.74,P=0.39)方面差异无统计学意义。结论 腹腔镜与开腹直肠癌根治术都是安全可行的无瘤手术方式,两种方式各有优劣,目前仍缺乏相关的前瞻性临床随机对照试验。
直肠肿瘤; 腹腔镜; 开腹手术; 疗效; 并发症
结直肠癌(colorectal cancer,CRC)是世界范围内最常见的恶性肿瘤之一,其发病率在逐年上升,世界范围内每年约有超过140万的新发病例[1]。目前,根治直肠癌首选的还是手术治疗。腹腔镜下结肠癌根治术已被证实与开腹手术的疗效相当,但由于直肠癌病变部位的特殊性及复杂性,腹腔镜下直肠癌根治术的临床疗效仍存在争议[2]。本研究选取了苏北人民医院胃肠外科自2009年9月至2015年1月期间手术的380例直肠癌患者的临床数据,对腔镜组和开腹组的临床资料进行回顾性分析,比较两组的临床疗效,为直肠癌临床手术方式的选择提供参考依据。
资料与方法
一、一般资料
选取苏北人民医院胃肠外科自2009年9月至2015年1月期间手术的380例直肠癌患者作为研究对象,其中腹腔镜下直肠癌根治术(腔镜组)190例,包括腹腔镜下直肠低位前切除术(Dixon手术)102例,腹腔镜下腹会阴联合直肠癌根治术(Miles手术)88例。开腹直肠癌根治术(开腹组)190例,包括直肠低位前切除术(Dixon手术)107例,腹会阴联合直肠癌根治术(Miles手术)83例。两组患者的临床资料无明显差异。
入组标准:(1)均为择期手术,术前均行电子肠镜检查,病变部位位于距肛门边缘12 cm内,病理证实为直肠腺癌[3];(2)患者术前检查均未发现远处脏器转移;(3)术后能被随访者。排除标准:(1)术前进行过放疗、化疗治疗者;(2)既往有腹部手术或其他重大手术患者;(3)急诊手术患者;(4)术中发现腹腔广泛粘连或肿瘤广泛转移;(5)术后病理证实为非腺癌。
二、手术方法
告知患者及家属两种手术方式的优劣,患者家属自主选择手术方式,签署知情同意书,两组均采用相同的常规术前准备,手术中均严格按照肿瘤根治原则,遵循直肠全系膜切除术(total mesorectal excision,TME)进行。术后处理方式相同。
三、病理分期
参照国际抗癌联盟(Union for International Cancer Control,UICC)和美国癌症联合会(American Joint Committee on Cancer,AJCC)制定的第七版肿瘤 TNM 分期法[4-5]。
四、统计学分析
(一)分析指标
年龄、性别、肿瘤距肛门距离、病理分期、手术方式、术中出血量、手术时间、淋巴结清扫数、阳性淋巴结数、术后3天引流量、术后并发症(切口感染、吻合口瘘、排尿困难、输尿管损伤性功能障碍、肠梗阻)、术后住院时间等。
(二)随访
术后通过门诊、电话进行患者随访,随访的指标包括:术后生存时间、有无复发转移、术后其他情况。术后随访1~64个月。
(三)统计学分析
应用Excel、SPSS 17.0软件进行统计学处理,计量资料以x±s表示,两组间比较采用t检验,计数资料采用X2检验,P<0.05则认为存在统计学意义。
结 果
一、一般资料分析结果
本研究选取苏北人民医院胃肠外科自2009年9月至2015年1月期间手术的380例直肠癌患者的临床数据。两组患者在性别(X2=1.65,P=0.20)、年龄(t=2.17,P=0.17)、TNM分期(X2=0.32,P=0.85)、手术方式(X2=0.27,P=0.61)等方面均无差异(P>0.05),具有可比性,详见表1。
二、手术相关资料分析
两组手术无术中死亡病例,完成较顺利。两组患者在术中出血量(t=9.06,P<0.0001)、术中清扫淋巴结数(t=2.07,P=0.039)、手术时间(t=5.43,P<0.001)、术后住院时间(t=2.87,P=0.004)方面差异具有显著统计学意义(P<0.05),腔镜组术中出血量少,术中淋巴结清扫数多,术后住院天数少,开腹组则在手术时间方面有优势。两组在术后3天引流量(t=1.024,P=0.306)、转移淋巴结数(t=0.70,P=0.484)方面差异无统计学意义(P>0.05)。详见表2。

表1 两组病例的一般临床资料分析
三、术后并发症分析
两组患者在并发症总发生率、切口感染、性功能障碍、肠梗阻方面差异具有统计学意义(P<0.05),腔镜组的并发症发生率低,其中主要表现在切口感染、肠梗阻的发生率较开腹组显著降低,性功能障碍发生率显著升高。两组患者在排尿困难、吻合口漏、输尿管损伤、其他并发症的发生率方面差异无统计学意义(P>0.05)。详见表3。
四、术后随访资料分析
两组共380例患者均得到随访,随访时间为1~64个月。两组患者在无瘤生存率、转移与复发率、死亡率等方面差异无统计学意义(P>0.05)详见表4。
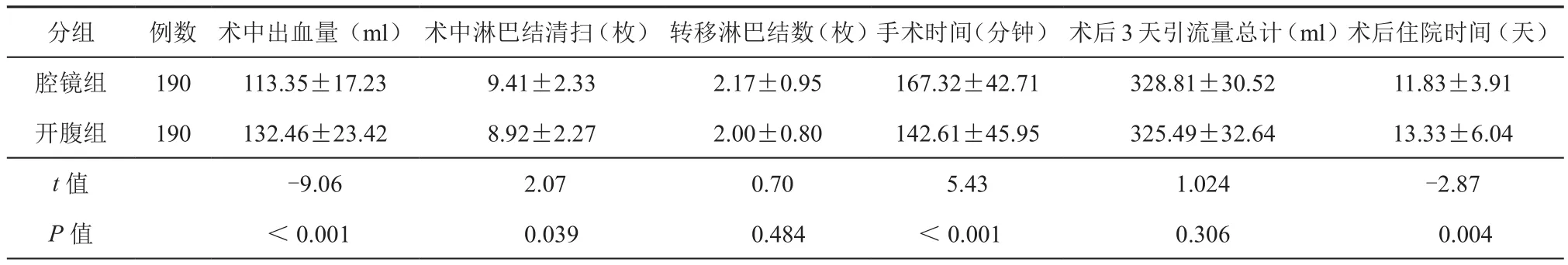
表2 两组病例的手术相关资料分析
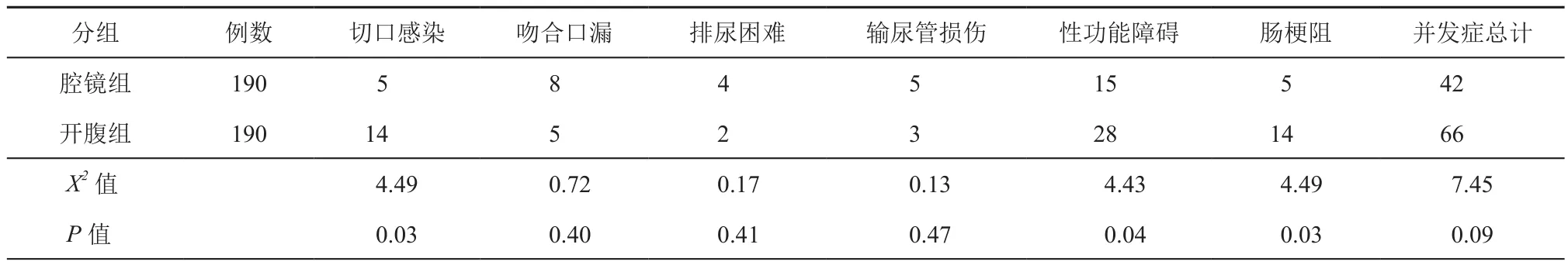
表3 两组病例的术后并发症相关资料分析
讨 论
目前,腹腔镜下直肠癌手术研究数据较少,所以2017年的结直肠癌NCCN指南中并未将腹腔镜下直肠癌根治术作为直肠癌的标准术式,腹腔镜下直肠癌根治术的临床疗效仍存在争议,因此,对腹腔镜直肠癌根治术的安全性和有效性进行评估是很有必要的。
相对于传统的开腹手术,腹腔镜手术具有明显的微创优势,大量研究表明[6-7],腹腔镜手术具有创伤小、恢复快、疼痛轻、住院时间短等优点。在本研究中,腹腔镜组的术中出血量少,术后住院天数短,和其它主流研究相一致。术中出血量少的原因可能有以下几点:(1)腹腔镜具有显著的局部放大作用,同时通过配合手柄的操作,能够在狭小的腔隙内得到更清晰的手术视野,更利于术者的精细操作,从而可以有效的避开周围血管,减少了术中的出血量;(2)随着超声刀、Hem-O-lock等的应用,使腹腔镜手术的止血效果更加确切,创面和血管残端的渗血相应的减少,进而减少了术中的出血量。术后住院时间是评价手术后恢复情况的一个重要指标,相对于开腹组,腔镜组的术后住院时间更短,这可能与以下几个方面有关:(1)清晰地手术视野可以减少术中对周围解剖结构的损伤,这有利于术后的恢复;(2)腔镜组的患者术后胃肠功能的恢复速度更快,手术切口引起的疼痛感更轻,这在一定程度上也减少了患者术后的住院时间。清扫淋巴结数是评价手术的肿瘤学安全性方面的指标之一,由于腹腔镜能提供更好的视野和结构暴露,使术者在狭小空间的操作更有精确性,因此在淋巴结清扫方面也具有一定优势,这与本研究的结果是一致的,但也有报道显示[8]腹腔镜手术清扫的淋巴结数与开腹手术差别无统计学意义。本研究显示,相对于开腹组,手术时间长是腔镜组的一个不足,这与Jimmy等[9]的报道是一致的。原因可能有以下几点:(1)腹腔镜手术的手术视野是平面化的,术者在操作过程中需要将平面的视野立体化,同时术者无双手的触觉反馈,这无形中增加了手术难度;(2)腹腔镜下直肠癌根治术的手术操作相对较复杂,要熟练掌握此项技术必须经过一定的学习曲线,这对术者和助手的要求较高;(3)术中腔镜器械的维护会浪费一定的时间。
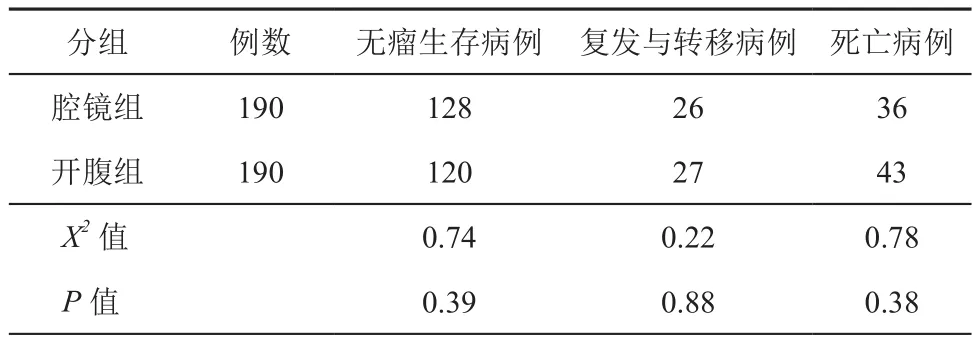
表4 两组病例的术后随访资料分析
直肠癌根治术的术后并发症常见的有以下几个方面:切口感染、吻合口漏、排尿困难、性功能障碍、肠梗阻等。关于腹腔镜手术是否能够降低手术后切口感染相关报道结果不一,而在我们的研究中,腔镜组的切口感染发生率显著低于开腹组,这可能主要与腹腔镜手术切口小、创伤小、术后切口恢复快有关,也有研究发现腹腔镜手术对自主免疫系统损伤较小,可以保护患者的免疫功能[10]。吻合口漏是直肠癌术后严重并发症,是直肠癌术后死亡的重要原因。吻合口瘘的发生主要与吻合口张力过高、近、远侧断端血运不佳、吻合口出血、术中缝合缺陷等有关,此外与患者的一般身体状况及是否合并贫血、低蛋白血症、糖尿病等也密切相关[11-12]。本研究中,两组吻合口漏的发生率并没有统计学意义。排尿功能障碍是直肠癌术后常见的并发症,常因损伤盆腔神经丛、腹下神经丛、输尿管所致。本研究中,两组排尿功能障碍的发生率差异无统计学意义,这主要与该并发症的发生率较低有关,关于腹腔镜手术能否降低其术后发生率,仍存一定的争议。直肠癌术后性功能障碍也较为常见,正常的膀胱和性功能是由副交感神经中的盆腔神经丛和交感神经中的腹下神经丛来控制,在行直肠全系膜切除时容易损伤到这些神经,导致术后出现性功能障碍[13],腔镜组在降低其发生率方面相比开腹组是否具有优势仍存在争议。Luca等[14]研究认为腔镜组发生率高于开腹组,原因是腹腔镜手术是2D视野,不够稳定,术者在操作过程中需要将平面的视野立体化,且缺乏灵活的腹内操作器械,所以导致腹腔镜手术组盆腔神经丛损伤的发生率高于开腹组。刘立业等[15]认为腔镜组与开腹组相比并没有增加性功能障碍的发生率,两者差异无统计学意义。也有相关研究[16-17]认为腔镜组在保护男性功能方面具有优势。本研究结果为腔镜组性功能障碍的发生率低于开腹组,差异具有统计学意义。原因可能如下:(1)腹腔镜有局部放大作用,可以更清晰地看清组织结构,更有利于术者的精细操作,减少盆腔神经和腹下神经丛的损伤;(2)虽然腹腔镜手术视野是平面的,术者需要将平面的视野立体化,但是随着术者水平的提高,这些问题已经很好地解决;(3)腹腔镜下可以锐性隧道式游离直肠后间隙至骶椎S4水平,切断直肠骶骨筋膜一直达盆底,能够更好地保持盆从的完整性;(4)腹腔镜手术中超声刀的运用也是性功能障碍降低的原因之一,开腹手术主要运用电刀,电刀引起的热效应会对周围组织产生热损伤,而超声刀利用超频震动进行锐性分离,很好地克服了热损伤,同时止血效果较好,更有利于保留自主神经[18]。肠梗阻也是直肠癌术后常见的并发症之一,本研究发现腔镜组肠梗阻的发生率低于开腹组,P<0.05具有统计学意义。这与池畔等[19]的一篇研究报道研究结果相一致。这是由于腹腔镜手术创伤小,对肠管的机械牵拉和脏器干扰较少,浆膜和腹膜炎性反应较轻,并且腹腔镜是微创手术,疼痛较轻恢复较快,能够尽早的下床活动,对于减轻术后腹腔粘连有一定作用,从而降低术后肠梗阻的发生率。国外已进行多项前瞻性临床随机对照试验,结果显示两组术后并发症发生率相似[20],而Abraham等[21]通过Meta分析认为腹腔镜直肠癌根治术可降低手术并发症发生率,这与本研究的结果是一致的。
由于早期的结直肠癌缺乏典型症状,通常人们在确诊时已处于中晚期,因此结直肠癌的预后一般,Braga等[22]的RCT试验结果显示,腹腔镜和开腹直肠癌手术5年后局部复发率分别为7.3%和8.8%。Jayne等[23]报道了CLASICC试验的5年随访结果,直肠癌亚组分析中,腹腔镜组与开腹组患者的5年总生存率、无病生存率和远处转移率比较,差异无统计学意义(P>0.05)。Antonio等[24]通过分析207例行腹腔镜手术和226例同期行开腹手术的的I~III期结直肠癌患者,两组3年总生存率(87.8% vs 89.3%,P=0.687)、3年无病生存率(77.8% vs79.1%,P=0.739)、5年总生存率(78.1%vs 79.7%,P=0.767)、5 年无病生存率(73.9% vs74.1%,P=0.972)差异均无统计学意义。本研究显示,腔镜组和开腹组的无病生存率、复发转移率及死亡率,差异均无统计学意义。
综上所述,本研究进一步验证了腹腔镜下直肠癌根治术是一种安全可行的手术方式,相比开腹组具有术中出血量少、术后住院时间短、术中淋巴结清扫数多等优势,但手术时间会相应延长。同时其术后并发症发生率有所降低,特别是切口感染率、肠梗阻及性功能障碍发生率降低了。腔镜组在术后无病生存率、转移复发率和死亡率与开腹手术相似。
[ 1 ] Ferlay J, Soerjomataram I, Dikshit R, et al. Cancer incidence and mortality worldwide: Sources, methods and major patterns in GLOBOCAN 2012 [J]. International Journal of Cancer Journal International Du Cancer, 2015, 136(5): E359-E386.
[ 2 ] Green BL, Marshall HC, Collinson F, et al. Long-term follow-up of the Medical Research Council CLASICC trial of conventional versus laparoscopically assisted resection in colorectal cancer [J].British Journal of Surgery, 2013, 100(1): 75-82.
[ 3 ] Nelson H, Petrelli N, Carlin A, et al. Guidelines 2000 for colon and rectal cancer surgery [J]. Journal of the National Cancer Institute,2001, 93(8): 583.
[ 4 ] Edge SB, CC Compton.The American Joint Committee on Cancer:the 7th edition of the AJCC cancer staging manual and the future of TNM [J]. Ann Surg Oncol, 2010, 17(6): 1471-1474.
[ 5 ] Wittekind C, Oberschmid B. TNM classifcation of malignant tumors 2010: General aspects and amendments in the general section [J].Der Pathologe, 2010, 31(5): 333.
[ 6 ] González IA, Luis HD, Malagón AM, et al. A comparative clinical study of short-term results of laparoscopic surgery for rectal cancer during the learning curve [J]. International Journal of Colorectal Disease, 2006, 21(6): 590-595.
[ 7 ] Gong J, Shi DB, Li XX, et al. Short-term outcomes of laparoscopic total mesorectal excision compared to open surgery [J]. World Journal of Gastroenterology, 2012, 18(48): 7308-7313.
[ 8 ] Krane MK, Fichera A. Laparoscopic rectal cancer surgery: where do we stand? [J]. World Journal of Gastroenterology, 2012, 18(46):6747-6755.
[ 9 ] Jimmy Chak-Man L, Ka Lau L, Simon Siu-Man N, et al.Laparoscopic-assisted versus open resection of right-sided colonic cancer--a prospective randomized controlled trial [J]. International Journal of Colorectal Disease, 2012, 27(1): 95-102.
[ 10 ] 牛文博, 周超熙, 张娟, 等.结直肠癌腹腔镜与开腹手术对免疫功能的影响分析 [J]. 中国免疫学杂志, 2015, (5): 670-673.
[ 11 ] Eriksen MT, Wibe A, Norstein J, et al. Anastomotic leakage following routine mesorectal excision for rectal cancer in a national cohort of patients [J]. Colorectal Disease the Offcial Journal of the Association of Coloproctology of Great Britain & Ireland, 2005,7(1): 51-57.
[ 12 ] Evans C, Boden R, Daniels IR, et al. Risk factors for anastomotic failure after total mesorectal excision of rectal cancer [J]. British Journal of Surgery, 2005, 92(6): 896-896.
[ 13 ] Jayne DG, Brown JM, Thorpe H, et al. Bladder and sexual function following resection for rectal cancer in a randomized clinical trial of laparoscopic versus open technique [J]. British Journal of Surgery,2005, 92(9): 1124-1132.
[ 14 ] Luca F, Valvo M, Ghezzi TL, et al. Impact of robotic surgery on sexual and urinary functions after fully robotic nerve-sparing total mesorectal excision for rectal cancer [J]. Annals of Surgery, 2013,257(4): 672.
[ 15 ] 刘立业, 张超, 余佩武, 等.腹腔镜D3淋巴结清扫联合保留盆腔自主神经直肠癌根治术对男性性功能的影响 [J]. 中华胃肠外科杂志, 2009, 12(3): 236-238.
[ 16 ] 陆青松, 张学利, 章勇, 等.经腹腔镜与开腹行男性中低位直肠癌根治术对性功能影响的比较 [J]. 中国临床医学, 2012, 19(3):257-258.
[ 17 ] 林鸿悦, 池畔.腹腔镜与开腹直肠癌根治术后排尿功能和性功能的比较 [J]. 中华胃肠外科杂志, 2011, 4(4): 289-290.
[ 18 ] Sartori CA, Sartori A, Vigna S, et al. Urinary and sexual disorders after laparoscopic TME for rectal cancer in males [J]. Journal of Gastrointestinal Surgery, 2011, 15(4): 637.
[ 19 ] 许钊荣, 池畔.腹腔镜与开腹结直肠癌根治术后并发症发生率的比较 [J]. 中华胃肠外科杂志, 2012, 15(8): 810-813.
[ 20 ] Buunen MR, Hop W, Kuhry E, et al. Survival after laparoscopic surgery versus open surgery for colon cancer: long-term outcome of a randomised clinical trial. [J]. Lancet Oncology, 2009, 10(1): 44-52.
[ 21 ] Abraham NS, Young JM, Solomon MJ. Meta-analysis of shortterm outcomes after laparoscopic resection for colorectal cancer [J].British Journal of Surgery, 2004, 91(9): 1111-1124.
[ 22 ] Braga M, M Frasson, A Vignali, et al. Laparoscopic resection in rectal cancer patients: outcome and cost-benefit analysis [J]. Dis Colon Rectum, 2007, 50(4): 464-471.
[ 23 ] Jayne DG, Thorpe HC, Copeland J, et al. Five-year follow-up of the Medical Research Council CLASICC trial of laparoscopically assisted versus open surgery for colorectal cancer [J]. British Journal of Surgery, 2010, 97(11): 1638-1645.
[ 24 ] Antonio B, Giuseppe G, Antonio M, et al. Laparoscopic-assisted versus open surgery for colorectal cancer: short- and long-term outcomes comparison [J]. Journal of Laparoendoscopic & Advanced Surgical Techniques, 2012, 23(1): 1-7.
Comparison of the clinical efficacy of laparoscopic and open radical resection of rectal cancer
Xu Chuanqi1,2, Shi Youquan1,3, Lyu Jian2, Jiang Xuetong1, Wang Sen4, Tang Dong1, Wang wei1, Chong Yang1,Xu Minghao1,3, Zhang Qi1,5, Wang Daorong1.
epartment of General Surgery of Subei People′s Hospital of Jiangsu province, Yangzhou 225001, China;2Department of General Surgery of Jingjiang People′s Hospital,Jingjiang 214500, China;3Dalian Medical University, Dalian 116044, China;4The First Clinical College of Nanjing Medical University, Nanjing 210000, China;5Yangzhou University Medical Academy, Yangzhou 225001, China
Wang Daorong, Email: daorong666@sina.com
Objective To compare the curative effect of laparoscopic and open radical resection of rectal cancer. Methods The clinical data of 380 patients with rectal cancer that had
operation from September 2009 to January 2015 in Gastrointestinal Surgery Department of Subei People Hospital were selected, and there were 190 cases of laparoscopic assisted rectal cancer radical resection (laparoscopic group), and 190 cases of open rectal cancer radical resection(open group).A retrospective analysis was conducted on the clinical data of two groups and the intraoperative blood loss, operative length, lymph node dissection number, postoperative drainage volume, postoperative complications, postoperative discharge time,postoperative follow-up data of two groups were compared and analyzed. Results Patients from two groups had signifcant difference in intraoperative blood loss(t=9.06, P<0.0001), lymph node dissection number(X2=2.07, P=0.039), postoperative hospital stay (X2=2.87, P=0.004), operative length (t=5.43, P<0.001),infection of incision (X2=4.49, P=0.03), Sexual dysfunction (X2=4.43, P=0.04) and intestinal obstruction(X2=4.49, P=0.03). The laparoscopic assisted rectal cancer radical resection had less intraoperative bloodloss, more intraoperative lymph node dissection number, shorter postoperative hospital stay, less infection of incision, less Intestinal obstruction and less Sexual dysfunction etc., while the open group had shorter operation length. They had no statistical signifcance in post-operative drainage volume within three days(t=1.024, P=0.306), the number of lymph node metastasis (X2=0.70, P=0.484), and survival rate after operation (X2=0.74, P=0.39). Conclusion Laparoscopic and open radical resection of rectal cancer are safe and feasible surgical approach, both ways have their own advantages and disadvantages, is still lack of related prospective clinical randomized controlled trials.
Rectal neoplasms; Laparoscopes; Open surgery; Effcacy; Complication
2017-03-22)
(本文编辑:杨明)
10.3877/cma.j.issn.2095-3224.2017.05.009
重点病种规范化诊疗项目(No.BE2015664)
225001 扬州,江苏省苏北人民医院胃肠中心1;214500 靖江,江苏省靖江市人民医院普外科2;116044 大连医科大学3;210000 南京医科大学附属第一临床医学院4;225001 扬州大学医学院5
王道荣,Email:daorong666@sina.com
徐传奇, 史友权, 吕剑, 等. 腹腔镜直肠癌根治术与开腹直肠癌根治术的临床对照研究[J/CD]. 中华结直肠疾病电子杂志,2017, 6(5): 397-401.

