不同辅助切口对腹腔镜直肠癌根治术治疗效果的影响比较
张巍巍 菅书明 胡江伟
许昌市中心医院 胃肠外科 河南 许昌市 461000)
不同辅助切口对腹腔镜直肠癌根治术治疗效果的影响比较
张巍巍 菅书明 胡江伟
许昌市中心医院 胃肠外科 河南 许昌市 461000)
目的探讨不同辅助切口对腹腔镜直肠癌根治术治疗效果的影响。方法选取许昌市中心医院胃肠外科2015年2月至2016年8月拟行腹腔镜直肠癌根治术的患者160例,按照随机数表法分为两组,各80例。对照组患者接受左下腹部传统辅助切口(简称传统切口组)行腹腔镜根治术,实验组患者接受脐下正中切口(简称正中切口组)行腹腔镜根治术,统计两组患者手术及术后情况。结果两组患者术后排气时间、切口感染和吻合口瘘发生率比较,差异无统计学意义(P>0.05),实验组患者术后切口疼痛程度低于对照组,差异有统计学意义(P<0.05)。结论腹腔镜直肠癌根治术采用脐下正中辅助切口,能够有效降低患者术后疼痛感,且不增加术后吻合口感染和吻合口瘘发生率,不延长患者术后胃肠功能恢复时间,可作为一种新型腹腔镜辅助切口方式在临床推广。
辅助切口;腹腔镜直肠癌根治术;排气;切口感染;吻合口瘘;疼痛程度
近几年随着腹腔镜技术在直肠癌根治术中的广泛开展,直肠癌的治疗理念从采用全直肠系膜切除术(total mesorectal excision,TME)切除肿瘤逐渐发展为采用TME手术在治疗直肠癌的前提下尽可能保护器官生理功能,降低术后并发症发生率,提高患者术后生活质量。临床实践发现,辅助切口作为腹腔镜手术治疗中一个重要的步骤,与患者术后并发症发生、术后切口疼痛等密切相关,目前左下腹部传统辅助切口下仍是绝大多数医院行腹腔镜直肠癌根治术时的首选,但是否有更优的辅助切口选择目前研究较少。本研究通过对直肠癌患者进行分组选择不同的辅助切口,旨在探讨不同辅助切口对腹腔镜直肠癌根治术治疗效果的影响。
1 资料与方法
1.1研究对象选择2015年2月至2016年8月许昌市中心医院胃肠外科收治的拟行腹腔镜直肠癌根治术治疗的患者160例,排除患有糖尿病、慢性阻塞性肺疾病、超低位直肠癌行预防性造瘘及行腹腔镜腹会阴联合直肠癌根治术的患者。所有患者手术均由同一治疗组完成,且主刀医师为同一人。按照随机数表法将所有患者分为两组,各80例。两组患者一般临床资料比较,差异无统计学意义(P>0.05)。所有患者及家属均对本研究知情同意并签署知情同意书。
1.2手术治疗所有患者均接受腹腔镜辅助下直肠癌根治术,均使用腔镜下直线切割闭合器离断肿瘤下缘直肠。具体步骤如下。
1.2.1实验组 全麻成功后,患者取头低足高膀胱截石位,常规五孔法进入腹腔,按照TME手术治疗。游离乙状结肠侧腹膜时向上游离至脾曲,使用腔镜下直线切割闭合器离断肿瘤下缘直肠,并在脐下约2 cm处做一5~6 cm正中切口,置入切口保护套,将近端肠管提出至腹腔外后应用传统方法离断系膜及肠管后行乙状结肠-直肠端端吻合,灭菌温蒸馏水冲洗腹盆腔后骶前放置一根引流管,结束手术。见图1。1.2.2对照组 患者接受传统腹腔镜直肠癌根治术治疗,在左下腹部经腹直肌行辅助切口行近端肠管的游离及离断。见图1。

A:对照组(传统切口组);B:实验组(正中切口组)。
图1两种不同手术切口
1.3观察指标观察两组患者术后排气时间,切口感染、吻合口瘘发生情况及术后切口疼痛程度。
1.3.1术后排气时间 记录两组患者术后首次排气时间[1]。
1.3.2切口感染 统计两组患者术后切口感染发生情况。触诊切口有波动感,行针管穿刺抽得脓性液体即确诊为切口感染。
1.3.3吻合口瘘 统计两组患者术后吻合口瘘发生情况。骶前引流管引流出粪性液体并且行瘘管造影显示吻合口瘘即可确诊为吻合口瘘。
1.3.4术后切口疼痛程度 根据描述性疼痛的程度分级法(verbal rating scale,VRS)[2]评价患者术后切口疼痛程度,患者从“无痛,轻、中、重、极重度疼痛”中选择1个最能代表其疼痛水平的形容词,即记录为患者疼痛程度。
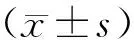
2 结果
2.1术后排气时间对照组术后排气时间为(33.00±4.80)h,实验组为(32.50±5.20)h。两组患者术后排气时间比较,差异无统计学意义(P>0.05)。
2.2术后并发症两组患者术后切口感染和吻合口瘘发生率比较,差异均无统计学意义(P>0.05)。见表1。

表1 两组患者术后并发症发生情况比较[n(%)]
2.3术后疼痛程度实验组患者术后切口疼痛程度低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者术后疼痛程度比较[n(%)]
3 讨论
腹腔镜直肠癌根治术是目前可切除直肠癌的主要手术治疗方式。全球范围内目前已完成的针对腹腔镜直肠癌根治术的大型临床随机对照研究较少,最新最权威的是2013年欧洲针对腹腔镜与开腹直肠癌根治术的前瞻性随机对照研究COLORⅡ[3],该研究结果显示,腹腔镜直肠癌根治术的术中并发症发生率约为12.0%,主要包括严重出血、吻合口相关并发症、输尿管损伤、肠道损伤、肿瘤穿孔等;术后30 d并发症发生率约为40.0%,依次为吻合口漏、盆腔脓肿、肠梗阻、肺部并发症、心脏并发症等。郑民华[4]研究显示,腹腔镜直肠癌TME术后并发症的发生率为18.15%,Ying等[5]报道腹腔镜直肠癌根治术后切口感染的发生率为3.1%。但截止到目前,临床对于不同手术切口选择对腹腔镜直肠癌根治术患者术中及术后情况的影响的研究较少。
有研究表明,腹部正中切口经过腹部白线,无重要的血管及神经分布,出血量较少,术后疼痛感较轻;传统的经腹直肌切口不可避免地会损伤表皮神经,术中肌肉的牵拉对于术后患者的切口恢复也有一定的影响,且会加重切口疼痛。本研究对直肠癌患者选择不同辅助切口行腹腔镜直肠癌根治术,研究结果显示,两组患者术后排气时间、切口感染和吻合口瘘发生率比较,差异无统计学意义,但实验组患者术后切口疼痛程度轻于对照组。本研究结果提示,腹腔镜直肠癌根治术采用脐下正中辅助切口,能够有效降低患者术后疼痛感,且不增加术后吻合口感染和吻合口瘘发生率,不延长患者术后胃肠功能恢复时间,可作为一种新型腹腔镜辅助切口方式在临床推广。
[1] 高羽,刘宝华,童卫东,等.腹腔镜和开腹结直肠癌根治术对胃肠运动功能的影响[J].第三军医大学学报,2010,32(18):2018-2020.
[2] 高万露,汪小海.患者疼痛评分法的术前选择及术后疼痛评估的效果分析[J].实用医学杂志,2013,29(23):3892-3894.
[3] van der Pas M H,Haglind E,Cuesta M A,et al.Laparoscopic versus open surgery for rectal cancer (COLOR Ⅱ): short-term outcomes of a randomised, phase 3 trial[J].Lancet Oncol,2013,14(3):210-218.
[4] 郑民华.腹腔镜直肠癌手术常见并发症的预防与处理原则[J].中华普外科手术学杂志(电子版),2014,8(2):101-104.
[5] Ying X,Li Z,Shen Y,et al.Total mesorectal excision for rectal cancer: laparoscopic versus open approach[J].Tumori,2013,99(2):154-158.
Comparisonoftheinfluenceofdifferentauxiliaryincisionsonthetherapeuticeffectoflaparoscopicradicalresectionofrectalcancer
Zhang Weiwei, Jian Shuming, Hu Jiangwei
DepartmentofGastrointestinalsurgery,CentralHospitalofXuchang,Xuchang461000,China)
ObjectiveTo explore the influence of different auxiliary incisions on the therapeutic effect of laparoscopic radical resection of rectal cancer.MethodsA total of 160 patients underwent laparoscopic radical resection of rectal cancer were enrolled from February of 2015 to August of 2016 in Central Hospital of Xuchang. One hundred and sixty patients were randomly divided into experimental group (80 patients) and control group (80 patients). The patients in the control group underwent laparoscopic radical resection via the left incision (referred to as the traditional incision group), and the patients in the experimental group underwent laparoscopic radical resection via the median incision (referred to as the median incision group). The related indicators of the patients before and after surgery were recorded.ResultsThere was no significant difference in the time of flatus, incision infection and anastomotic fistula between the two groups (P>0.05). The degree of incisional pain in the experimental group was significantly lower than that of the control group (P<0.05).ConclusionMedian incision in the laparoscopic radical resection of rectal cancer can effectively reduce the postoperative pain of the patients, and it does not increase the incidence of incision infection and anastomotic fistula or prolong the recovery time of gastrointestinal function, which is worthy of clinical promotion as a new type of laparoscopic assisted incision.
auxiliary incision; laparoscopic radical resection of rectal cancer; flatus; incision infection; anastomotic fistula; the degree of pain
R 615doi: 10.3969/j.issn.1004-437X.2017.18.009
2017-01-05)

